腰骶丛神经阻滞与髂筋膜间隙阻滞在全髋关节置换术中镇痛效果比较
2018-07-11胡超力陈明慧傅舒昆张晓庆
胡超力, 李 成, 王 芬, 陈明慧, 傅舒昆, 张晓庆
(1. 同济大学附属第十人民医院麻醉科,上海 200072; 2. 同济大学附属同济医院麻醉科,上海 200065)
随着老年人口的不断增多,股骨颈骨折的病例逐年增加,全髋关节置换术越来越多[1]。老年患者常伴有各类心脑血管疾病,围手术期不良应激反应大大增加各类术后并发症的风险,约1/4髋部骨折患者1年内死亡[2]。早期手术和减少围手术期患者的应激反应是治疗此类患者的关键[3]。选择合理的麻醉方案并有效控制全髋关节置换术后的疼痛是加强康复外科理念的重要环节,对促进患者早期功能性的锻炼、减少并发症、降低死亡率、改善预后至关重要[4]。近年来,全身麻醉复合神经阻滞成为此类手术较为理想的麻醉方法。本研究为前瞻性对照研究,分析全身麻醉复合超声引导下腰骶丛神经阻滞(lumbar plexus block, LPB)或髂筋膜间隙阻滞(fascia iliaca compartment block, FICB)在全髋关节置换术镇痛的临床应用,以及探讨两种神经阻滞方法实施的可行性与安全性,为临床应用提供参考。
1 资料与方法
1.1 一般资料
选取2016年1月至2017年5月在同济大学附属第十人民医院择期行全髋关节置换术患者150例,性别不限,年龄50~80岁,ASA分级Ⅰ~Ⅱ级,BMI为18.5~28kg/m2,心、肺、肝、肾和凝血功能正常,无神经系统疾病,无罗哌卡因和阿片类药物过敏史,无长期服用镇痛药物史。按照随机数字表法随机分为3组: 全身麻醉复合腰骶丛神经阻滞(LPB)组,全身麻醉复合髂筋膜间隙阻滞(FICB)组和单纯全身麻醉(G)组,每组50例。LPB组7例由于腰丛神经阻滞和/或骶丛神经阻滞未能成功实施而中途退出,最终LPB组43例,FICB组和G组各50例。本研究经医院医学伦理委员会批准(伦理号: SHSY-IEC-KY-4.0/16-44/01),并与患者及家属签署知情同意书。
1.2 方法
患者入室后开放外周静脉,局部麻醉后行有创动脉监测,并监测心电图、SPO2和脑电双频谱指数(bispectral index, BIS)(PHILIPS监护仪),静脉泵注0.5μg/kg盐酸右美托咪定注射液镇静。LPB组和FICB组全身麻醉诱导前行超声引导下神经阻滞(便携式彩色多普勒超声诊断仪,北京海劲迈科医疗器械有限公司),LPB组患者取侧卧位,患侧肢体向上,将低频曲阵探头与脊柱长轴平行置于腰椎椎旁,并可以显示L2~L4横突的图像,采用平面外技术穿刺,进针至L3~L4横突间后再进针1~2cm,在腰丛神经周围注射0.375%罗哌卡因15mL,然后将超声探头置于股骨大转子和髂后上棘连线内1/2部位,将探头向内下方移动,并显示坐骨大孔(骶骨、髂骨)和骶丛神经,采用平面内技术由外向内穿刺,在骶丛神经周围注射0.375%罗哌卡因15mL,确认阻滞效果;FICB组患者取仰卧位,将高频线阵探头放置在腹股沟水平,并可以显示股动脉、股神经、髂腰肌和髂筋膜的位置,将探头稍向外侧移动,采用平面内技术由外向内穿刺,在髂筋膜间隙注射0.375%罗派卡因30mL,确认阻滞效果;G组患者不行神经阻滞操作,直接行麻醉诱导。
麻醉诱导以咪达唑仑0.03mg/kg、异丙酚1.5~2mg/kg、舒芬太尼0.3μg/kg及苯磺酸顺式阿曲库铵0.2mg/kg,气管插管行机械通气。麻醉维持以七氟醚1.5%~3%吸入,术中BIS维持在40~60,根据BIS值调节吸入浓度,术中按需追加舒芬太尼和苯磺酸顺式阿曲库铵。术毕患者体位由侧卧位翻回平卧位时停止吸入麻醉药,待患者自主呼吸恢复后拔除气管导管,送入麻醉后恢复室(PACU)观察至完全清醒送回病房。
3组患者术后均采用持续静脉自控镇痛(PCIA),配方: 舒芬太尼2μg/kg、盐酸右美托咪定注射液0.1mg,生理盐水稀释至100mL,参数设置为背景输注速率2mL/h,单次剂量0.5mL,锁定时间15min,镇痛时间48h。若术后疼痛VAS评分≥4分单次给予帕瑞昔布钠40mg静注。
1.3 观察指标
记录超声引导下神经阻滞操作时间,操作时最大VAS评分,超声成像质量,穿刺成功率。记录术中七氟烷和舒芬太尼的用量,术后帕瑞昔布使用时间与剂量。记录术后1、8、12、24、48h患者静息状态下VAS评分。记录术后住院期间恶心呕吐、皮肤瘙痒、嗜睡、术后瞻望等不良反应和患者的满意度。
1.4 统计学处理
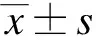
2 结 果
2.1 一般情况和手术情况比较
3组患者性别、年龄、BMI、ASA分级、手术时间等差异无统计学意义(P>0.05),见表1。LPB组共有7例患者由于超声成像不满意、患者感不适拒绝继续行神经阻滞等原因,未能成功实施腰丛神经阻滞和/或者骶丛神经阻滞,因而中途退出,这7例患者在全身麻醉下顺利完成手术,其余方案不变。最终LPB组纳入43例,FICB和G组各50例。
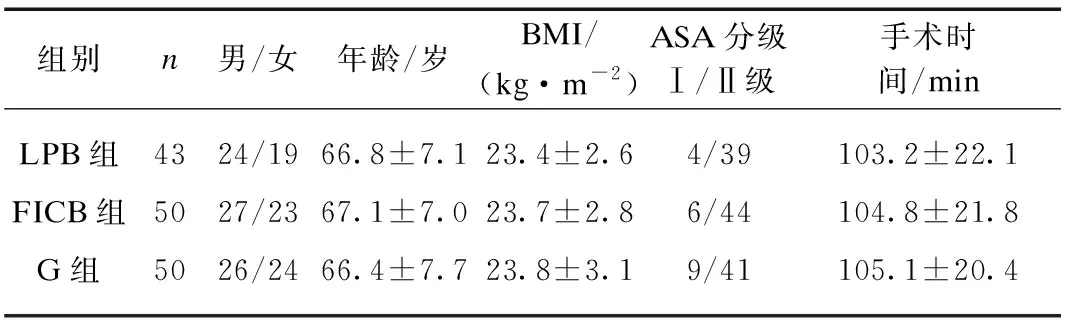
表1 一般情况比较
2.2 LPB组和FICB组神经阻滞操作情况比较
LPB组神经阻滞操作时间明显长于FICB组(P<0.05);LPB组操作时最大VAS评分明显高于FICB组(P<0.05);LPB组穿刺成功率明显低于FICB组(P<0.05),见表2。

表2 神经阻滞操作情况比较
与LPB组比较,aP<0.05
2.3 术中麻醉药与术后帕瑞昔布钠使用情况比较
3组术中舒芬太尼用量和帕瑞昔布钠追加人次依次增加(P<0.05),术后首次使用帕瑞昔布钠时间依次提前(P<0.05),见表3。
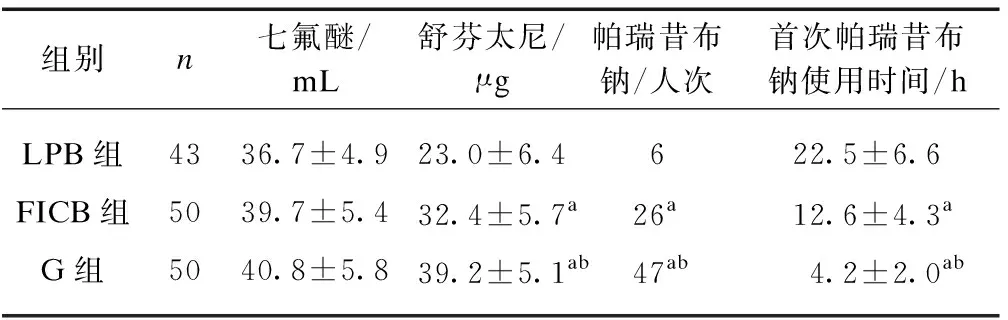
表3 术中麻醉药和术后帕瑞昔布钠使用情况比较
与LPB组比较,aP<0.05;与FICB组比较,bP<0.05
2.4 术后镇痛评分比较
LPB组和FICB组在术后1、8、12、24、48h的VAS评分均明显低于G组(P<0.05),LPB组在术后8、12、24h的VAS评分明显低于FICB组(P<0.05),见表4。

表4 术后各时间点VAS评分比较
与LPB组比较,aP<0.05;与FICB组比较,bP<0.05
2.5 术后不良反应和满意度评价
LPB组和FICB组术后恶心呕吐和术后谵妄发生率均明显低于G组(P<0.05);LPB组和FICB组满意度评分均明显高于G组(P<0.05);LPB组和FICB组术后恶心呕吐、皮肤瘙痒、嗜睡、谵妄等不良反应和满意度评分无统计学差异,见表5。
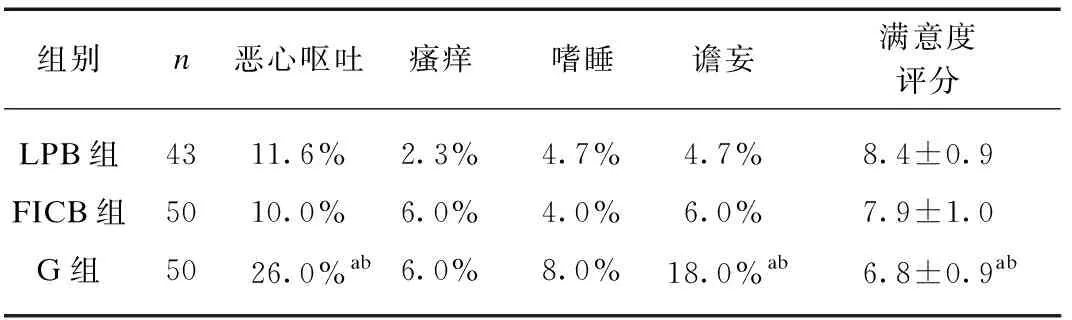
表5 术后不良反应和满意度评分比较
与LPB组比较,aP<0.05;与FICB组比较,bP<0.05
3 讨 论
全髋关节置换术的麻醉方案包括椎管内麻醉,单纯全身麻醉和全身麻醉复合神经阻滞。椎管内麻醉有较为完善的麻醉效果,且硬膜外置管可以提供良好的术后镇痛,但存在操作体位摆放困难、感染、低血压、尿潴留及围手术期抗凝药物使用导致硬膜外血肿等隐患,在部分医院已较少使用。而单纯全身麻醉虽然可以满足手术需要,但是术后镇痛可能需要使用较大剂量的阿片类药物和/或非甾体类抗炎药,增加了呼吸抑制、恶心呕吐、皮肤瘙痒、尿储留等不良反应,不利于患者术后早期活动。全身麻醉复合神经阻滞逐渐成为全髋关节置换术比较理想的麻醉方案之一[5]。本研究探讨比较3种麻醉方案应用于全髋关节置换术患者的临床效果,进一步比较腰骶丛神经阻滞与髂筋膜间隙阻滞对于此类患者的镇痛效果,以及两种神经阻滞方法的安全性和成功率。
根据以往的研究[6-7],髂筋膜间隙阻滞和腰骶丛神经阻滞均能为此类手术提供一个较满意的术中和术后镇痛。本研究中,LPB组和FICB组术中舒芬太尼及术后帕瑞昔布钠使用量均显著低于G组,术后1、8、12、24、48h的VAS评分显著低于G组,术后恶心呕吐、谵妄等不良反应发生率显著低于G组,患者满意度评分显著优于G组。与以往研究结果相同,全身麻醉复合髂筋膜间隙阻滞或腰骶丛神经阻滞应用于全髋关节置换术均能提供良好的镇痛效果,减少手术中麻醉药的用量,减少术中和术后镇痛药的用量,减少术后不良反应,加速患者康复。
本研究结果显示术中舒芬太尼用量LPB组(23.0±6.4)μg较FICB组(32.4±5.7)μg显著减少;此外LPB组较FICB组术后48h内追加帕瑞昔布钠人次显著减少,追加的时间较晚;LPB组术后8、12、24h VAS评分较FICB组显著降低。腰骶丛神经阻滞较髂筋膜间隙阻滞镇痛效果更佳且镇痛时间更长。髋关节切口皮肤主要由股外侧皮神经,臀外侧皮神经,臀上皮神经和臀中皮神经支配;髋关节置换术涉及到的肌肉筋膜主要由臀上神经,臀下神经和骶丛分支支配;而髋关节置换术髋关节神经支配主要是股神经,闭孔神经,坐骨神经关节支和臀上神经关节支[8-9]。因此,对于全髋置换术髂筋膜间隙阻滞只能阻滞部分主要神经达到一个镇痛效果,而腰骶丛神经阻滞所阻滞的神经更加完善,镇痛效果较好。
对于LPB组和FICB组神经阻滞操作,本研究显示腰骶丛阻滞(86%)较髂筋膜间隙阻滞(100%)成功率较低,穿刺所需的时间较长,腰丛和骶丛穿刺所需的次数也明显高于髂筋膜间隙阻滞,穿刺针误入血管的情况较多,患者穿刺时的舒适度明显降低。此外,实施腰骶丛神经阻滞超声成像也更加困难,特别是超声引导下腰丛神经阻滞,在相当比例的患者中横突这一关键骨性标志在超声下成像并不清晰,L3~L4横突、腰大肌及邻近筋膜超声下成像不满意增加了穿刺的风险,降低了阻滞的成功率。由于本研究剔除了年龄≥80岁和/或ASA≥Ⅲ级的患者,以及BMI≥28kg/m2的患者,在此类患者中由于超声成像不满意而导致穿刺失败或者放弃穿刺的比率可能更高。超声显像不满意的原因考虑可能是穿刺目标位置较深、老年患者腰椎退行性变造成超声下解剖结构不能清晰显示。
虽然超声引导下单次腰骶丛神经阻滞较髂筋膜间隙阻滞有着较好且较长的镇痛效果,对患者术后的恢复是有益的。但是腰骶丛神经阻滞也存在一定的问题,穿刺时骨折患者由于需要改变体位造成的疼痛感较强,部分患者超声标志位置成像不理想,穿刺位置较深,体位改变和穿刺带来的风险较大,对麻醉医生的超声技术和穿刺技术要求较高,存在一定的失败率。如何提高超声引导下腰骶丛神经阻滞的成功率,提高穿刺时的舒适度,以及降低穿刺风险可能是以后研究的一个方向。而髂筋膜间隙阻滞简单方便,成功率高,更容易掌握,神经血管损伤风险低,患者无需改变体位,接受度更高。
综上所述,超声引导下腰骶丛神经阻滞与髂筋膜间隙阻滞应用于全髋关节置换术均可以取得良好的镇痛效果,腰骶丛神经阻滞较髂筋膜间隙阻滞镇痛效果更佳且镇痛时间更长,但腰骶丛神经阻滞操作难度较大,失败率较高。而髂筋膜间隙阻滞操作更安全、迅速、成功率高,临床适用性广。
