角膜塑形镜对不同屈光度青少年近视患者的疗效分析
2018-07-11李艳红梁秀玮
张 珍, 栗 莉, 史 胜, 李艳红, 梁秀玮, 于 靖
(1. 同济大学附属第十人民医院眼科,上海 200072; 2. 解放军第85医院眼科,上海 200032;3. 南昌大学江西医学院,南昌 330000)
儿童青少年近视是个全球性共识问题,在东南亚国家尤其高发[1]。近年来,我国流行病学调查显示,儿童青少年近视患病率处于不断攀升状态,并有低龄化、高度数的趋势。而随着近视度数的加深,其出现眼底疾病如视网膜裂孔、视网膜脱离、黄斑出血等致盲性眼病概率增加。近视防治机制聚焦于促进中周区视网膜近视眼离焦理论[2],与之相应的角膜塑形术被大多数近视防控工作者认为是有效控制近视发展的措施,国内外已有很多文章[3-5]报导角膜塑形术能有效矫正近视及控制儿童青少年近视发展。目前OK镜控制近视集中在等效球镜度数0~-6.00D,临床研究多分为低度近视组<-3.00D和-3.00D≤中高度近视组≤-6.00D来观察控制效果,本研究更细化分组标准(-0.50~-2.00、-2.25~-4.00、-4.25~-6.00D)。比较患者配戴OK镜前后的裸眼视力、眼轴、角膜曲率、角膜中央厚度、角膜内皮细胞计数变化等变化,测试OK镜在不同近视度数患者中的治疗效果及安全性。
1 资料与方法
1.1 一般资料
收集同济大学附属第十人民医院眼科视光门诊162例(其中单眼佩戴患者23例,总共入组301只眼)青少年近视眼患者的临床资料,其中女性94例,男性68例,分为3组: A组(-0.50~-2.00D)、B组(-2.25~-4.00D)及C组(-4.25~-6.00D),平均年龄分别为(11.1±2.0)、(10.7±2.0)、(11.3±2.2)岁。入选标准: 年龄为8~16岁;球镜度数为0~-5.75D,顺规散光度数均<-1.50D,换作等效球镜为-0.50~-5.75D;眼压10~20mmHg(1mmHg=0.133kPa);卫生条件及就医依从性较好,能配合完成所有12个月内所有的检查项目;首次佩戴OK镜且眼部生理条件较好,无佩戴OK镜禁忌的眼部疾病及全身疾病。在遵循赫尔辛基宣言的前提下,入组验配OK镜前都与患者及家长关于OK镜配戴的各个环节及要求有良好充分的沟通并签署知情同意书。
1.2 操作方法
本研究采用的OK镜品牌为Lucid Korea(Ortho-K LK®-lens),材料为Baush & Lomb-Polymer公司的Bos-ton XO,DK值为100×10-11(cm2mLO2)/(s·mL·mmHg),其折射率、肖氏硬度等物理特性以及生理相容性等各项指标完全符合国家及行业的相关规定。镜片直径为10.6mm,中心厚度0.20mm,光学区直径6.2mm,镜片内表面为反几何四区(基弧区、反转弧区、定位弧区、周边弧区)多弧(定位弧及反转弧采用)设计。
试戴镜片前通过对患者行裸眼视力(5m标准对数视力表,上海跃进医用光学器械厂)、眼压、裂隙灯眼表及眼底检查(苏州六六公司);用角膜内皮镜测量角膜内皮计数;医学验光测得屈光度数、角膜曲率及最佳矫正视力(日本Nidek公司);用IOL MASTER(德国Zeiss公司)测量眼轴长度;角膜地形图仪(ORBSCANⅡ Z博士伦公司)测量角膜中央厚度及角膜曲率。根据上述检查结果,在角膜地形图指导下选择合适的诊断性试戴片试戴,评估配适最终根据最理想的镜片配适参数来定制镜片。
所有上述检查均由专业塑形镜验配技师及同一位主治医师及进行检查。取镜片后经塑形镜检查验配技师反复示教佩戴及护理镜片知识,待使用者完全掌握使用方法后镜片带回每晚配戴镜片7.5~10h。所有患者在戴镜后1d、1周及1、3、6、9、12个月时来眼视光中心随访,重点随访并详细记录戴镜前和戴镜后6、12个月这3次裸眼视力、眼轴、角膜曲率、角膜中央厚度、角膜内皮细胞密度变化,并裂隙灯检查眼部情况和镜片及时排除安全隐患。
1.3 统计学处理
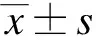
2 结 果
2.1 戴镜前后视觉相关参数变化
2.1.1裸眼视力变化3组患者在戴镜1周后裸眼视力均明显提高,1个月后视力稳定,戴镜6、12个月后,裸眼视力维持理想,均较戴镜前有显著提高(P<0.001),见表1。组间比较,戴镜12个月后,B、C组视力增加值均大于A组(P<0.001),3组间视力增加值差异有统计学意义,见表2。
2.1.2角膜曲率变化戴镜6、12个月后,3组中央角膜FK、SK数值都下降明显,表明角膜中央变平坦,较戴镜前差异均有统计学意义(P<0.001);戴镜12个月后,A组中央角膜FK、SK值与B组及C组相比,差异有统计学意义(P<0.0001),而B组与C组之间FK、SK值差异无统计学意义(P=0.087,P=0.105),见表1。
2.1.3眼轴变化戴镜6、12个月后,A组眼轴较戴镜前比较差异有统计学意义(P<0.05),而B与C组眼轴较戴镜前差异无统计学意义(P>0.05),见表1。戴镜12个月后,B、C组与A组眼轴增长值差异均有统计学意义(P=0.009、P=0.000),而B组与C组眼轴增长值差异无统计学意义(P=0.08),见表2。

表1 3组戴镜前后视力、眼轴、曲率变化情况
与戴镜前比较,*P<0.05

表2 戴镜12个月后视力增加、眼轴增长情况
与A组比较,*P<0.05
2.2 戴镜前及戴镜6、12个月后角膜中央厚度、内皮细胞密度变化
戴镜6、12个月后,3组患者角膜中央厚度、内皮细胞密度变化与戴镜前相比,差异均无统计学意义(P>0.05),见表3。
2.3 佩戴期间并发症
戴镜期间301只眼出现角膜点状着染34例,均为角膜损伤0~Ⅳ级中的前2级。其中A组发生3例,B组21例,C组10例。停戴镜片5~7d,并给予促进角膜上皮生长滴眼液如贝复舒、小牛血去蛋白提取物凝胶后复查,全部角膜点染消失,给予继续戴镜。观察1年间未发现其它非感染性及角结膜感染性并发症。

表3 戴镜前后角膜中央厚度、角膜内皮细胞密度变化情况
3 讨 论
OK镜矫正视力的原理是通过配戴特殊设计的内表面反几何过多区弧形镜片,在眼睑压力、泪液挤压力以及泪液表面形成的张力合力下,使得角膜中央区上皮细胞向周边移动,从而对角膜形态进行重塑,角膜中央变得平坦,旁中央区趋于陡峭,造成周边近视性离焦,从而中央屈光度正视化达到视力被矫正的效果[2,6]。
3.1 OK镜的有效性
OK镜是一种可逆性的、非手术性治疗近视的方法[7],临床上一般给予持续性每天过夜配戴OK镜来保持视力提高的稳定性。本研究通过对301只眼1年的随访观察发现,所有患者只要在持续配戴OK镜期间,每天上午裸眼视力基本达到1.0(少量C组患者下午视力少许下降),检查发现其屈光度下降,角膜曲率明显变平,从而视力得到明显提高,证明了OK镜矫正视力的有效性,这与既往文献报导是一致性的[8-9]。本研究显示,戴镜12个月后,3组眼轴增长值明显差异,分别为(0.21±0.77)、(0.12±0.18)和(0.05±0.23) mm;3组组内比较: 戴镜后6、12个月后,A组眼轴较戴镜前差异有统计学意义(P<0.05),而B与C组眼轴较戴镜前差异无统计学意义(P>0.05)。组间比较: B、C组与A组相比,戴镜后12个月后眼轴增长值差异均有统计学意义(P=0.009、P=0.000),而B组与C组眼轴增长值差异无统计学意义(P=0.08),这说明OK镜对-2D以上青少年近视患者近视眼轴增长控制较为明显,对-2D以上近视发展控制效果较好。回顾追问戴镜史,发现临床上-2D以下患者在戴镜一段时间后会自行间断停戴OK镜片,分析这种现象可能是由于这些患者屈光度数低,戴镜后维持裸眼视力提高理想且时间较长,自行间断停戴OK镜片,所以控制眼轴增长、近视发展效果较差。
3.2 OK镜的安全性
在本研究中,3组组内及组间角膜厚度和角膜内皮细胞计数戴镜前与戴镜6、12个月后差异无统计学意义。关于配戴OK镜后角膜厚度和角膜内皮细胞密度的变化,国内外也有文献[9-11]报导,戴镜前、后相比差异无统计学意义,与本实验结果基本符合。一般国际上通常认为DK值>90,就可以安全配戴过夜了,本研究采用的镜片DK值为100,按照正确的配戴程序配戴镜片,不会影响角膜正常的生理代谢。
在本研究中,301只眼随访戴镜12个月内总共出现轻度角膜点状着染34例,其中A、B、C组分别发生3、21、10例,发生率为3.06%、13.46%、20.83%,低于相关报导[12-13],高于谢培英等[10]观察配戴OK镜7年以上的患者,角膜点染率低于7%,分析其原因可能佩戴OK镜时间长短有关,后者戴OK镜7年以上的患者戴镜操作熟练,更加注意眼部用眼卫生,从而发生在戴镜后期过程中引起角膜点染的概率大大降低。所以对患者眼部卫生健康知识宣教及定期复查非常重要,可以及时发现问题并及时干预,一般患者或家长只要严格按照配戴指导(身体状况不良时短暂停戴、注意眼部用眼卫生和使用专门的镜片护理产品)去佩戴镜片并定期到医院随访,并发症发生率还是非常低并且可控的。
综上所述,本研究表明使用OK镜对近视控制及矫正作用是积极的、安全的,其中对-2D以上近视患者近视发展控制效果较好。本临床样本结果的观察时间为12个月,时间较短,样本量(301只眼)不够多,后续研究会更长时间临床随访及更多样本量来总结完善。
