动脉导管未闭患儿介入封堵术前后血清醛固酮变化与心肌重塑的关系
2018-07-11王萌邢淑华常亚彬马妍
王萌 邢淑华 常亚彬 马妍
动脉导管未闭(patent ductus arteriosus,PDA)是常见的先天性心脏病(congenital heart disease,CHD)之一,可导致左心负荷增加,常早期合并心力衰竭。肾素-血管紧张素-醛固酮系统(renin angiotensin aldosterone system,RAAS)在 PDA 中被过度激活,可增加成纤维细胞分泌胶原蛋白,使心肌细胞肥大,继而引起心肌重塑。RAAS的重要活性成分之一醛固酮(aldosterone,ALD)有心脏毒性作用,是心肌重塑的危险因素。大部分PDA患者均可采用介入封堵治疗,此项技术已发展近40余年[1]。然而对PDA患儿介入封堵术前后神经内分泌变化与心肌重塑之间的关系研究尚少。本文通过分析PDA患儿介入封堵术前后血清ALD变化,及其与心脏房室腔径、心功能指标之间的关系,探讨PDA患儿ALD的激活状态与心肌重塑的关系及临床意义。
1 对象与方法
1. 1 研究对象
选取2015年5月至2016年5月天津市儿童医院心脏内科住院的PDA患儿50例,其中男20例(40.0%),年龄为1岁~12岁,平均年龄为(4.54±1.80)岁,均于全身麻醉下行PDA介入封堵术。所有儿童均排除严重感染(查体无阳性体征、血常规及X线胸片在正常范围),肝、肾功能及血清电解质正常,无原发性心肌病、肿瘤、肝、肾、内分泌及中枢神经系统疾患,入院前2周内未服用抗RAAS类药物、或抗自主神经类药物。
1. 2 研究方法
采用竞争法酶联免疫吸附ELISA技术,测定PDA患儿介入封堵术前及术后24 h、1个月、3个月血清ALD水平(均于清晨平卧位空腹取肘静脉血2 ml)。PDA患儿入院24 h内,取平卧位、安静状态,部分应用6.5%水合氯醛(0.8 ml/kg)镇静,由同一名医师应用Phillip IE33型超声诊断仪,检测介入封堵术前、术后24 h、1个月、3个月,左心各房室腔径、心功能指标。左心房室腔径指标包括左心房内径(left atrium diameter,LAD)、左心室收缩末期内径(left ventricular end systolic diameter,LVESD) 及 左心室舒张末期内径(left ventricular end diastolic dimension,LVEDD),机器自带软件计算左心室舒张末期容积(left ventricular end diastolic volume,LVEDV),并以患儿体表面积校正,得出左心房内径指数(left atrial diameter index,LADI)、左心室舒张末期内径指数(left ventricular end diastolic diameter index,VEDDI)、左心室收缩末期内径指数(left ventricular end systolic diameter index,LVESDI)、左心室舒张末期容积指数(left ventricular end diastolic volume index,LVEDVI);心 功 能 指标为机器自带软件计算,包括左心室射血分数(left ventricular ejection fraction,LVEF)、左心室短轴缩短率(left ventricular short axis shortening rate,LVFS)及心输出量(cardiac output,CO)。
1. 3 随访情况
术前、术后24 h、1个月、3个月随访人数分别是50例、50例、50例、45例,中途有些患儿由于社会家庭因素未能一直随访。随访病例无PDA再通及封堵器移位。
1. 4 统计学分析
所有数据采用SPSS17.0统计软件进行处理,符合正态分布的连续性计量资料用表示,重复测量数据应用方差分析进行比较,组间比较应用LSD法,相关性分析采用Pearson相关分析。以P<0.05为差异有统计学意义。
2 结果
2. 1 介入封堵治疗结果
50例PDA患儿均选用全身麻醉方式,应用Amplatzer封堵器进行介入封堵治疗,成功率100%,术后即刻完全封堵率100%。
2. 2 PDA患儿封堵术前后观察指标的变化 (表1)
PDA患儿介入封堵术前,术后24 h、1个月、3个月时血清ALD[(348.44±54.27)pmol/L比(311.35±50.34)pmol/L 比(258.14±50.56)pmol/L 比(199.09±48.12)pmol/L,F=18.98,P< 0.05],LADI[(42.33±6.44)mm/m2比(36.22±5.33)mm/m2比(35.54±5.36)mm/m2比(34.26±4.32)mm/m2,F=12.18,P< 0.05],LVEDDI[(69.34±7.43)mm/m2比(67.43±6.33)mm/m2比(66.35±6.56)mm/m2比(60.54±5.34)mm/m2,F=11.71,P< 0.05],LVESDI[(39.43±8.32)mm/m2比(38.47±7.45)mm/m2比(36.85±5.43)mm/m2比(35.63±5.34)mm/m2,F=13.13,P< 0.05],LVEF[(73.87±6.53)%比(67.34±4.53)%比(70.75±5.24)%比(70.43±4.34)%,F=12.09,P<0.05]及 LVFS[(41.54±5.36)%比(37.53±5.27)% 比(38.15±5.75)% 比(38.98±5.28)%,F=12.01,P<0.05]四组比较,差异均有统计学意义。PDA患儿介入封堵术前、术后24 h、1个月、3个月时的CO水平四组比较,差异无统计学意义(均P>0.05);介入封堵术后24 h、1个月、3个月的CO水平分别与术前水平比较,差异均无统计学意义(均P>0.05)。介入封堵术后24 h、1个月、3个月的血清ALD、LADI及LVEDDI水平均较术前降低,差异均有统计学意义。介入封堵术后1个月[(36.85±5.43)mm/m2比(39.43±8.32)mm/m2,P<0.05]、3 个月[(35.63±5.34)mm/m2比(39.43±8.32)mm/m2,P< 0.05]的LVESDI水平均较术前降低,差异均有统计学意义,介入封堵术后24 h的LVESDI水平与术前比较[(38.47±7.45)mm/m2比(39.43±8.32)mm/m2,P>0.05],差异无统计学意义。介入封堵术后1个月[(70.75±5.24)%比(67.34±4.53)%,P<0.05]、3个月[(70.43±4.34)%比(67.34±4.53)%,P<0.05]的LVEF水平均高于介入封堵术后24 h,差异均有统计学意义,介入封堵术后 24 h[(67.34±4.53)%比(73.87±6.53)%,P<0.05]LVEF水平低于介入封堵术前,差异有统计学意义。介入封堵术后1个月[(38.15±5.75)%比(37.53±5.27)%,P< 0.05]、3个月[(38.98±5.28)%比(37.53±5.27)%,P<0.05]的LVFS水平均高于介入封堵术后24 h,差异均有统计学意义,LVFS介入封堵术后24 h[(37.53±5.27)%比(41.54±5.36)%,P<0.05]水平低于介入封堵术前,差异有统计学意义。
表1 PDA患儿封堵术前后观察指标的变化()

表1 PDA患儿封堵术前后观察指标的变化()
注:PDA,动脉导管未闭;ALD,醛固酮;LADI,左心房内径指数;LVESDI,左心室收缩末期内径指数;LVEDDI,左心室舒张末期内径指数;CO,心输出量;LVEF,左心室射血分数;LVFS,左心室短轴缩短率;a,与封堵术前比较,P<0.05; b,与封堵术前比较,P>0.05;c,与封堵术后24 h比较,P<0.05
项目 术前(50例) 术后24 h(50例) 术后1个月(50例) 术后3个月(50例)ALD(pmol/L) 348.44±54.27 311.35±50.34a 258.14±50.56a 199.09±48.12aLADI(mm/m2) 42.33±6.44 36.22±5.33a 35.54±5.36a 34.26±4.32aLVESDI(mm/m2) 39.43±8.32 38.47±7.45b 36.85±5.43a 35.63±5.34aLVEDDI(mm/m2) 69.34±7.43 67.43±6.33a 66.35±6.56a 60.54±5.34aCO(L/min) 3.32±1.35 3.43±1.54b 3.48±1.58b 3.37±1.65bLVEF(%) 73.87±6.53 67.34±4.53a 70.75±5.24c 70.43±4.34cLVFS(%) 41.54±5.36 37.53±5.27a 38.15±5.75c 38.98±5.28c
2. 3 PDA患儿血清ALD与左心房室腔径指数及心功能的相关性分析(表2)
应用Pearson相关分析显示,血清ALD水平与LADI、LVEDDI、LVEDVI呈线性正相关(P<0.05),与LVEF、LVFS无相关性(P>0.05)。
3 讨论
PDA发病率占CHD的15%~21%,是常见的CHD之一[2]。因主动脉压力高于肺动脉压力,PDA表现为持续左向右分流,肺循环中增多的血流量回流至左心系统,致左心容量负荷增加,左心随之增大,常早期出现心力衰竭、心肌重塑。临床上早期发现心力衰竭发生发展的基本病理机制,是在心功能损伤、房室腔扩大、心肌细胞代偿肥厚的过程中,相应出现心肌细胞、细胞外基质及心脏胶原纤维网等的变化,即心肌重塑,亦可作为预后不良的重要标志,其逆转与改善预后相关[3]。心肌负荷过重或心肌功能减退可导致神经内分泌活动的增加,交感神经和RASS被激活,对维持机体血压及重要脏器供血起到代偿作用[4],但神经激素系统长期持续激活,可导致心肌重塑,最终加重心力衰竭[3,5]。
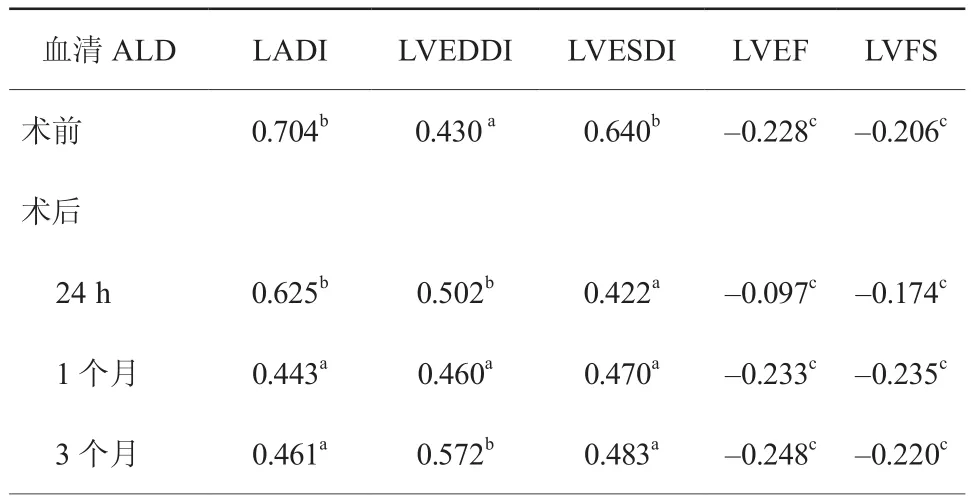
表2 PDA患儿血清ALD与左心房室腔径指数及心功能相关性分析的r值
ALD是肾上腺球状带分泌的的盐皮质激素,具有调节水盐代谢和钠钾平衡的作用。其前体是脱氧皮质酮(DOC),合成酶编码基因为CYP11B2[6]。ALD除来源于肾上腺,在心脏、大血管、肺动脉中均可找到合成ALD所需的CYP11B2基因[7],且心肌内的ALD浓度高于血清的17倍[8]。因此ALD不仅可导致水钠储留,亦可通过DOC受体直接介导心肌重塑[4,7],并与其发展和预后密切相关[9]。
PDA为左向右分流型CHD,患儿血清ALD明显增高[4],具有慢性心力衰竭的特征,且存在着明显的神经内分泌激活[10],临床上主张早期根治治疗。应用封堵器介入封堵治疗PDA,成功率接近100%,效果相当于外科手术[11]。但PDA患儿介入封堵治疗前后,血清ALD与心肌重塑的关系鲜见报道。
本研究表明,PDA患儿介入封堵术后24 h、1个月、3个月,ALD水平均较术前下降,说明PDA介入封堵术能有效降低血清ALD水平,且在术后24 h开始下降,术后3个月接近正常水平。PDA介入封堵术后24 h,LADI和LVEDDI与术前相比明显减小(均P<0.05),说明介入封堵术阻断主动脉与肺动脉间左向右的异常血流,可使左心容量负荷迅速得到降低,心腔缩小,治疗效果良好,且术后3个月内呈稳定下降趋势。LVESDI术后24 h与术前相比没有明显差异,考虑与手术时间尚短,患儿未完全恢复相关;术后1个月,LVESDI与术后24 h比较有明显降低,且在术后3个月,还持续下降,亦说明介入封堵术效果良好,扩大的左心室持续得到改善。本研究中,LVEF及LVFS在介入封堵术后24 h出现短暂下降,考虑与LVEF、LVFS主要由LVEDD决定相关,术后左心容量负荷减轻,LVEDD明显减小而LVEDS尚未缩小,故LVEF、LVFS下降;但随着LVEDS的缓慢下降,左心功能逐渐恢复至术前水平(与封堵术后24 h比较,P<0.05)。
本研究表明,血清 ALD与LADI、LVEDDI、LVESDI具有相关性(均P<0.05),血清ALD可以提示PDA患儿左心容量负荷增高的存在,介入封堵术后,血清ALD亦可提示患儿左心容量负荷减轻、心腔缩小的存在,可见与心肌重塑密切相关;血清ALD与LVEF、LVFS无明显相关(P>0.05),可能因为PDA所致心力衰竭为容量负荷增加为主,左心收缩功能下降不明显。
Jeong等[12]曾报道,成人PDA介入封堵术后3个月,仍有约11%患者心脏收缩功能未恢复正常,说明左向右分流的长期存在,可导致左心室心肌重塑及收缩功能不可逆损伤[13]。患儿PDA致左心扩大及功能下降是可逆的,且大都可在6个月恢复。
综上所述,ALD过度激活可认为是导致心肌重塑独立的病因,可作为PDA等左向右分流型CHD心肌重塑的早期诊断指标,积极抑制其活性,可改进对PDA等CHD患儿的治疗和预后,早期介入封堵治疗为安全有效的治疗方法。
