腹腔镜下大子宫切除52例的临床分析探讨
2018-07-09邓彩萍
邓彩萍
[摘要] 目的 探讨腹腔镜下大子宫切除术的临床效果。 方法 方便选取2015年2月—2018年2月期间因子宫肌瘤或子宫腺肌症致子宫增大如孕3个月以上而在该院行腹腔镜下大子宫切除的患者52例,将其列为观察组,再选择40例同期因相同病因而在该院行开腹大子宫切除的患者,将其列为对照组,对所有患者的临床资料进行回顾性的分析,观察并比较两组患者各项手术指标、术后VAS评分以及术后并发症的发生率。 结果 观察组术中出血量、手术时间无明显差异;术后排气时间以及术后住院时间等均短于对照组,差异有统计学意义(P<0.05);观察组术后VAS评分(2.18±0.62)分低于对照组(4.55±0.76)分,差异有统计学意义(t=6.347,P<0.05);觀察组术后并发症的发生率(1.92%)低于对照组(12.50%),差异有统计学意义(χ2=5.361,P<0.05)。 结论 临床上因子宫肌瘤或子宫腺肌症致大子宫需手术者,采用腹腔镜下子宫切除术,能够有效缩短术后排气时间以及术后住院时间,还减轻了患者的术后疼痛感,降低了术后并发症的发生率,效果显著,此种治疗方式有着较高的推广价值。
[关键词] 腹腔镜;大子宫切除;临床效果
[中图分类号] R737 [文献标识码] A [文章编号] 1674-0742(2018)12(c)-0113-04
[Abstract] Objective To study the clinical effect of laparoscopic hysterectomy. Methods 52 cases of patients with hysterauxesis for above 3 months caused by the hysteromyoma or uterine adenomyosis for laparoscopic hysterectomy from February 2015 to February 2018 were convenient selected as the observation group, while 40 cases of patients with the same disease at the same period for laparotomy were selected as the control group, and the clinical data of all patients were retrospectively analyzed, and various operative indexes, VAS score after surgery and incidence rate of postoperative complications were compared between the two groups. Results There were no obvious differences in the intraoperative bleeding amount and operation time in the observation group, and the postoperative exhaust time and postoperative length of stay were shorter than those in the control group, and the differences were statistically significant(P<0.05), and the postoperative VAS score in the observation group was lower than that in the control group(2.18±0.62)points vs (4.55±0.76)points], and the difference was statistically significant(t=6.347, P<0.05); and the incidence rate of postoperative complications in the observation group was lower than that in the control group (1.92% vs 12.50%), and the difference was,statistically significant(χ2=5.361, P< 0.05). Conclusion The laparoscopic hysterectomy for patients with large uterus caused by uterine fibroids or adenomyosis can effectively shorten the postoperative exhaust time and postoperative length of stay, relieve the postoperative pains, and reduce the incidence rate of postoperative complications, and the effect is obvious, and it is of higher promotion value.
[Key words] Laparoscopic; Hysterectomy; Clinical effect
子宫肌瘤、子宫腺肌症都是妇科常见的疾病,均可能导致患者出现子宫异常增大而并发膀胱或直肠压迫症状而需手术切除子宫,或是月经异常及痛经、慢性盆腔痛等而需手术切除子宫。传统上对于大子宫(子宫因病变而体积超过3个月妊娠大小称为大子宫疾病,简称大子宫)切除术因视野显露困难、手术操作难度大、并发症增多,多以开腹手术为主[1-2]。临床上切除大子宫主要有经腹部行大子宫切除和经腹腔镜下行大子宫切除两种方法,前者由于手术的切口比较大,不但会增加患者术后的疼痛感,还会增加术后切口感染的几率[3]。而后者属于微创手术,既往大多应用于子宫如妊娠≤12周的患者,但随着临床上腹腔镜技术的不断完善及提高,其在临床上对大子宫切除的应用越来越广泛。该次研究选取了52例2015年2月—2018年2月在该院行腹腔镜下大子宫切除的52例患者,以及40例同期在该院行开腹大子宫切除的患者,对其临床治疗效果进行了比较和分析,现报道如下。
1 资料与方法
1.1 一般资料
方便选取52例在该院行腹腔镜下大子宫切除的患者,将其列为观察组,再选择40例同期在该院行开腹大子宫切除的患者,将其列为对照组,对所有患者的临床资料进行回顾性的分析。所有患者均符合临床诊断子宫肌瘤、子宫腺肌症的标准,且均被确诊,并符合相应的手术指征。该组中排除了术前检查出患有卵巢恶性肿瘤以及子宫体恶性肿瘤、宫颈癌、宫颈上皮内瘤样病变及合并系统性疾病(心、肝、肾等)等的患者。观察组患者年龄36~65岁,平均(46.52±4.21)岁,该组中43例为子宫肌瘤,子宫腺肌症9例,子宫肌瘤的数量为1~19个,平均4个,直径为0.3~11 cm,平均(4.6±0.3)cm;该组患者中有44例患者子宫如妊娠12~15周,有8例患者子宫如妊娠15~17周,并且该组中有4例有剖宫产史,有3例有腹部手术史;对照组患者年龄37~66岁,平均年龄(47.01±4.59)岁,该组中34例为子宫肌瘤,子宫腺肌症6例,子宫肌瘤的数量为1~24个,平均5个,直径为0.4~13 cm,平均(4.5±0.4)cm;该组患者中有33例患者子宫如妊娠12~15周,有7例患者子宫如妊娠15~17周,并且该组中有3例有剖宫产史,有2例有腹部手术史。该次研究所选取的病例均经过了该院伦理委员会的审核,所有患者均对该次研究知情,并签署了研究知情同意书。两组患者的一般资料差异无统计学意义(P>0.05),有可比性。
1.2 方法
对照组该组患者均行开腹大子宫切除术治疗。治疗人员对该组患者行全麻,待麻醉起效后,患者取仰卧位,常规消毒铺巾,在患者的腹部作纵行或者横行切口,切开腹部皮肤后逐层进腹,然后依解剖结构一一离断各韧带及血管等至完整切下全子宫后,将子宫及时取出。对盆腔内的断端进行详细检查,观察是否有出血的情况发生,处理好盆腔内的情况后,逐层关腹,手术结束。
观察组该组患者均行腹腔镜下大子宫切除术治疗。治疗人员对该组患者均行全麻,待麻醉起效后,采用该院的STORS全套腹腔镜设备对患者行大子宫切除术。患者取截石位,充分消毒铺巾,在患者的阴道内置入举宫杯,同时给患者留置尿管。选择脐与剑突连线上的位置为穿刺口,视子宫底高度,于脐与剑突之间,于子宫底上3~4 cm置腹腔镜,左下腹及右下腹穿刺孔均视子宫大小高于常规穿刺点穿刺[4],置入第二、三、四戳卡。先对患者的盆腔和腹腔进行详细探查,将粘连的部分进行分离。然后对患者双侧输卵管峡部以及卵巢固有韧带、圆韧带等通过电凝后剪断,打开阔韧带前后叶及膀胱子宫的返折腹膜,将膀胱轻轻的向下推,一直到宫颈外口的下方。对子宫旁的粘连组织进行电凝后剪断处理,以子宫动脉暴露出来为宜,后电凝并切断子宫动脉。以举宫杯口的边缘为切入点,采用超声刀切开阴道穹隆,随即将子宫切除,并将切除的子宫从阴道取出(对太大子宫严重影响术野,可于子宫血管离断后先用旋切器旋切下部分宫体后再继续完成后续步骤)。然后对阴道残端做缝合处理,采用生理盐水对患者的盆腔进行冲洗,如果发现患者的伤口有出血现象,则可采用双极电凝对出血的部位进行止血处理,最后将腹腔内的气体放出,用可吸收的缝合线对患者的伤口进行缝合,手术结束。
1.3 观察指标
观察并比较两组患者各项手术指标、术后VAS评分以及术后并发症的发生率。在术后疼痛方面,采用视觉模拟评分(VAS)评分法对患者术后的疼痛程度进行评分,总分10分,评分越高,表示疼痛越严重。
1.4 统计方法
采用SPSS 19.0统计学软件对该次研究所得到的数据进行处理,计量资料用均数±标准差(x±s)表示,进行t检验,计数资料用百分比(%)表示,进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 比较两组患者各项手术指标
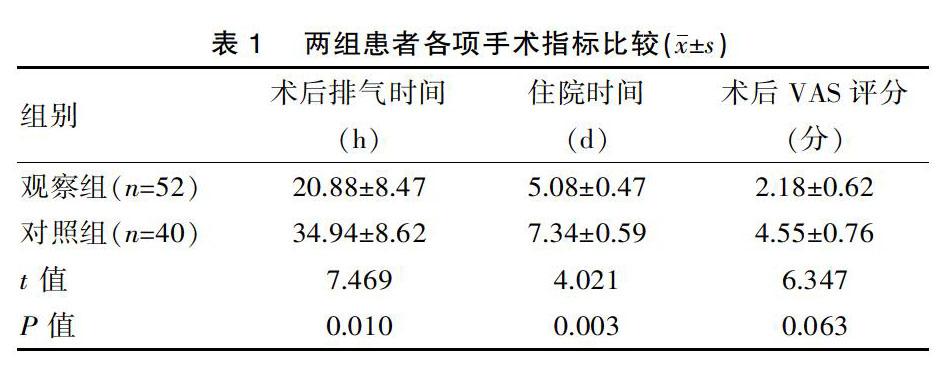
观察组术后排气时间、术后住院时间均短于对照组,术后VAS评分低于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 比较两组患者术中出血量、手术时间
观察组术中出血量(150±80.14)mL、手术时间(150.00±60.44)min与对照组术中出血量(160±75.69)mL、手术时间(140.35±74.28)min差异无统计学意义(t=3.011,2.614,P>0.05)。
2.3 比较两组患者术后并发症的发生率
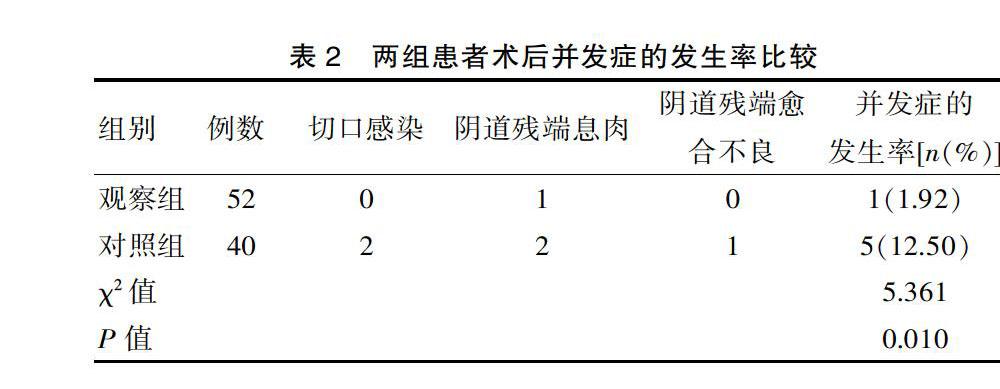
观察组术后并发症的发生率(1.92%)低于对照组(12.50%),差异有统计学意义(P<0.05)。见表2。
3 讨论
近些年来,随着生活压力的增加,人们的生活节奏随之加快,也导致我国女性肿瘤疾病的发病率呈现出了逐年上升的状态,对女性的生命健康造成了极大的威胁。子宫肌瘤和子宫腺肌症都是临床上常见的良性疾病。有相关研究人员在与该文类似的研究中发现,子宫肌瘤和子宫腺肌症在女性妇科疾病中的发病率占到了30%以上,并且其主要的发病人群为40岁以上的女性。目前,临床上对于子宫肌瘤和子宫腺肌症的发病机制并没有明确的说明,只是有研究人员认为,子宫肌瘤是由于子宫平滑肌细胞出现了增生所产生的[5]。而子宫腺肌症则是由于子宫内膜向子宫肌层出现良性的浸润,同时伴有周围肌层的细胞的增生、肥大等原因所导致的。但是不论是哪种形式的肿瘤,如果没有给予及时治疗,则会导致肿瘤的体积逐渐增大,随时威胁着患者的生命健康。
临床上治疗子宫肌瘤和子宫腺肌症患者时,常用的方法就是要对子宫行切除术,对于已经出现大子宫的患者,为了保证临床治疗效果,往往需要将子宫全部切除。开腹行全子宫切除术是比较传统的治疗方法,其不但适应症极广,并且整个手术的过程还不会受到肿瘤自身性质、盆腔粘连程度以及子宫的大小等因素的限制。同时由于此种手术是在直视下进行的,治療人员手术视野更广,手术的过程也更容易被掌控,并且此种手术方式的费用还比较低。但由于是开腹手术,导致手术对患者造成的创伤比较大,因此,在手术结束后,患者的疼痛程度会比较剧烈,并且患者在手术后住院时间比较长,恢复的也比较慢,还容易出现一些并发症[6]。
而随着微创技术的发展,加上医疗器械的完善,在腹腔镜下行大子宫切除已被广泛的应用在了临床上,其也成了临床上治疗子宫良性病变的有效方法。治疗人员在腹腔镜下行大子宫切除时,由于在患者的阴道内放置了举宫杯,使得治疗人员能够更加清楚的看到阴道穹隆的位置,也就更加容易对直肠、膀胱以及与子宫之间的间隙进行分析,有效的避免了对邻近组织所造成的损伤[7]。采用此种方式进行手术,与常规的开腹手术相比较,术后排气时间和患者住院时间缩短,不但如此,还最大程度的保留了阴道的长度以及内分泌功能;而且给患者造成的创伤较小,患者术后疼痛程度也比较轻,这都对患者的康复起到了促进的作用。
该次研究结果显示,观察组术后排气时间以及术后住院时间等均短于对照组,均差异有统计学意义(P<0.05);观察组术后VAS评分低于对照组,差异有统计学意义(P<0.05);观察组术后并发症的发生率(1.92%)低于对照组(12.50%),差异有统计学意义(P<0.05)。
徐波等人[8]在对子宫肌瘤患者进行腹腔镜下子宫肌瘤切除术的疗效观察的研究中发现,甲组(开腹子宫肌瘤切除术)患者术后排气时间、住院时间均多于乙组(腹腔镜下子宫肌瘤切除术),差异有统计学意义(P<0.05);甲组术后并发症的发生率(29.69%)高于乙组(4.69%),差异有统计学意义(P<0.05)。王旭[9]在探讨腹腔镜辅助阴式全子宫切除术治疗巨大子宫肌瘤的临床疗效研究中,对照组并发症的发生率(21.43%)高于观察组(4.76%),差异有统计学意义(P<0.05),观察组术后排气时间、住院时间均低于对照组,差异有统计学意义(P<0.05)。該次研究结果与徐波、王旭等人的研究结果一致。但是有相关的文献资料说明,在腹腔镜下行大子宫切除术依旧存在着一定的禁忌症和局限性,所以,在手术前,治疗人员要对患者的病情进行充分的评估,以此来降低手术风险[10]。
4 体会
通过该次实践,本人对腹腔镜下行大子宫切除术的临床治疗有如下的体会:①在手术前,治疗人员要对患者的病情进行充分的评估,尤其要注意手术适应症的选择。手术前要对患者进行详细的妇科检查,对患者子宫的大小、病变位置、子宫的活动度等情况进行详细的了解,特别要详细了解子宫与盆腔壁之间的间隙情况,根据自己的工作经验,对手术的可行性和安全性进行评估;②手术中的各项操作要严格按照相应的标准进行。如适当的上移穿刺点不但能够扩大手术的操作空间,还能够扩大手术的视野。在对圆韧带和卵巢固有韧带进行处理时,不能与子宫靠的太近,要距离宫角和宫旁0.5 cm以上,这样能够有效避免子宫动脉上行支不全凝固或者断裂所导致的出血。当对附件处理不当而导致宫角出血时,则应加快后续步骤的进行,一直到子宫的动脉和静脉被自行阻断。当对双侧附件区组织进行处理后,子宫的游离性增加,此时可将子宫向上推,这样能够将子宫的血管更好的暴露出来,更加有利于手术的进行。在子宫的动静脉1~2 cm采用双电凝进行切断,能够减少术中出血量[11]。
综上,临床上因子宫肌瘤或子宫腺肌症而致大子宫需行子宫切除的患者,采用腹腔镜下大子宫切除术,能够有效缩短术后排气时间以及术后住院时间,还减轻了患者的术后疼痛感,降低了术后并发症的发生率,效果显著,安全有效,此种治疗方式可广泛推广并应用于临床上。
[参考文献]
[1] 谢辛,苟文丽.妇产科学[M].8版.北京:人民卫生出版社,2013:310-313.
[2] 蔡柏岑,韩燕华,苏园园,等.手术治疗盆腔脏器脱垂137例临床分析[J].中国当代医药,2015,22(8):76-78.
[3] 章靖一,凌静,谭洁等.大子宫肌瘤剥除术三种术式的临床比较[J].中国妇幼健康研究,2018,29(7):921-924.
[4] 王海波,高丽彩,李秀娟,等.腹腔镜下大子宫全切除术168例临床分析[J].实用妇产科杂志,2015,31(8):610-613.
[5] 金世华,金万里.腹腔镜下全子宫及次全子宫切除术后患者盆底功能改变及性生活满意度比较[J].安徽医学,2018, 39(6):736-738.
[6] 曹印花,崔中华.腹腔镜下保留神经平面广泛子宫切除术治疗宫颈癌患者的效果及安全性分析[J].河南医学研究,2018,27(12):2210-2211.
[7] 朱卫华,耿云霞,景艳,等.腹腔镜下巨大子宫切除56例临床分析[J].中国医药科学,2018,8(13):207-209,216.
[8] 徐波,蒲元芳.对子宫肌瘤患者进行腹腔镜下子宫肌瘤切除术的疗效观察当代医药论丛,2018,16(14):82-83.
[9] 王旭.探讨腹腔镜辅助阴式全子宫切除术治疗巨大子宫肌瘤的临床疗效[J].中国实用医药,2018,13(24):21-22.
[10] 哈菲扎·热斯巴依瓦.腹腔镜下子宫腺肌瘤病灶切除术治疗子宫腺疾病的效果评价[J].家庭医药.2018,14(14):16-17.
[11] 于佳乐.腹腔镜下全子宫切除术的疗效分析[J].家庭医药,2018,18(2):73-74.
(收稿日期:2018-09-20)
