NBI联合放大内镜诊断胃癌的临床价值分析
2018-07-09贺春燕张全卯王寰黎君朱晓慧王伟岸武警总医院消化科北京00039
贺春燕,张全卯,王寰,黎君,朱晓慧,王伟岸#武警总医院消化科,北京00039
2山西省肿瘤医院内镜中心,太原030013
胃癌是临床上常见的消化系统恶性肿瘤,发病率和病死率较高[1]。早期胃癌患者的临床症状和体征不明显,容易发生漏诊,错失治疗的最佳时机,是胃癌病死率增加的主要原因,因此寻找灵敏的早期胃癌诊断技术对胃癌治愈率的增加和病死率的减少有重要的意义[2]。内镜检查是目前公认的胃癌早期筛选的主要手段[3]。窄带成像技术(narrow band imaging,NBI)是内镜检查的新技术,主要通过不同波长的窄带光波增加胃黏膜上皮和黏膜下血管的清晰度和对比度,同时与放大内镜结合可以更加清晰地辨认病变的部位和程度,更好地区分病灶与周围正常组织的结构及形态差异,为胃癌的诊断和治疗提供依据[4]。为探讨NBI联合放大内镜在筛查和判断胃癌病灶范围中的价值,本研究选取了150例经普通内镜初步诊断为胃癌可疑患者进行NBI联合放大内镜检查,评价联合检查技术下病变轮廓、黏膜腺管开口形态、浅表毛细血管结构及形态的图像清晰度,并计算NBI联合放大内镜诊断胃癌的灵敏度、特异度、漏诊率和误诊率,现报道如下。
1 资料与方法
1.1 一般资料
选取2014年6月至2016年12月于山西省肿瘤医院经普通内镜初步诊断的150例胃癌可疑患者的临床资料。纳入标准:①普通内镜检查显示,胃黏膜呈颗粒状,黏膜血管显露,色泽灰暗,皱襞细小;②接受了病理学活组织检查;③接受了NBI联合放大内镜检查。排除标准:①有严重的心肺功能障碍;②有严重的肝肾功能不全;③有凝血功能疾病;④有严重的肥胖、睡眠呼吸暂停综合征;⑤有急性上消化道出血、穿孔或梗阻。150例患者中,男81例,女69例;年龄为29~79岁,平均为(53.7±11.0)岁;病理结果:慢性浅表性胃炎38例,胃黏膜萎缩22例,肠上皮化生40例,轻-中度非典型增生18例,早期胃癌32例。
1.2 病理学检查方法
取20 ml注射器抽取10 ml 0.2%的靛胭脂溶液喷洒于病灶及邻近区域。30 s后观察病变腺管结构,并与邻近组织进行比较。由经验丰富的医师对病灶腺管及微血管结构分型进行评价,采集图片。检查结束,将残余的染色剂吸净。另外,用活检钳取多处病灶组织,行苏木精-伊红(hematoxylin-eosin,HE)染色后送至病理科,由经验丰富的病理科医师进行观察评价。
1.3 NBI联合放大内镜的检查方法
患者于检查前10 min口服消泡剂,口咽部麻醉,行常规内镜检查,进镜至十二指肠降段,经幽门管、胃窦、胃体、胃底出境,如发现可疑部位,仔细观察。切换成NBI模式,采集图片,手动变焦,启动GIF-H260Z电子放大内镜结合CLV-260SL冷光源,进行病变轮廓、黏膜腺管开口形态、浅表毛细血管结构及形态的图像清晰度、腺管开口分型检查,并与周围正常组织进行比较。采用CV-260SL图像处理装置收集多帧图片。
1.4 观察指标及评价标准
比较NBI联合放大内镜与普通内镜的图像清晰度评分,判断不同病理类型患者的腺管开口分型;以病理结果为诊断金标准,计算NBI联合放大内镜与普通内镜诊断的灵敏度、特异度、漏诊率、误诊率。
图像清晰度评分:1分,看不清;2分,模糊可见;3分,较清晰;4分,非常清晰。腺管开口分型:Ⅰ型,胃小凹呈圆形,形态、大小一致;Ⅱ型,胃小凹呈裂隙状;Ⅲ型,胃小凹呈脑回和绒毛状;Ⅳ型,胃小凹大小和排列不规则;Ⅴ型,胃小凹结构破坏。灵敏度=真阳性例数(/真阳性例数+假阴性例数)×100%。特异度=真阴性例数(/真阴性例数+假阳性例数)×100%。漏诊率=假阴性例数(/真阳性例数+假阴性例数)×100%。误诊率=假阳性例数/(假阳性例数+真阴性例数)×100%。
1.5 统计学方法
采用SPSS 16-.0统计软件分析数据,计量资料以均数±标准差(±s)表示;计数资料以率(%)表示,等级计数资料组间比较采用两组独立样本的非参数检验,P<0.05为差异有统计学意义。
2 结果
2.1 图像清晰度评分比较
NBI联合放大内镜检查病变轮廓、黏膜腺管开口形态、浅表毛细血管结构及形态的图像清晰度评分均明显优于普通内镜,差异均有统计学意义(Z=4.786、6.168、4.108,P<0.01)。(表1)
2.2 不同病理类型患者的腺管开口分型情况
NBI联合放大内镜检查显示,慢性浅表性胃炎患者的腺管开口分型主要为Ⅱ型,胃黏膜萎缩、肠上皮化生患者主要为Ⅲ型,轻-中度非典型增生及早期胃癌患者主要为Ⅳ型。(表2)
2.3 NBI联合放大内镜与普通内镜的诊断效能
NBI联合放大内镜诊断胃癌的灵敏度为93.75%,特异度为94.07%,漏诊率为6.25%,误诊率为5.93%;普通内镜诊断胃癌的灵敏度为65.63%,特异度为74.58%,漏诊率为34.38%,误诊率为25.42%。(表3、表4)
2.4 典型病例
胃癌可疑患者,男性,49岁。病理学检查可见细胞不规则,诊断为早期胃癌;NBI联合放大内镜检查,判断腺管开口分型为Ⅳ型。(图1)
3 讨论
NBI是近年来新发展的一种内镜检查技术,利用特殊组件并使用极易被吸收的窄带光波,实现在白光模式下更清晰、直观地观察胃黏膜上皮和黏膜下血管的目的。但由于胃腔体积较大且血管丰富,常使窄光带吸收过于完全,造成整体图像晦暗,细微结构不易被发现,所以单独使用NBI效果不理想。联合放大内镜可以较好地观察黏膜微血管和腺管结构形态的细微之处,有利于判断病变性质,增加阳性检出率,利于胃癌的早期筛查[5]。

表1 两种检查的图像清晰度评分情况
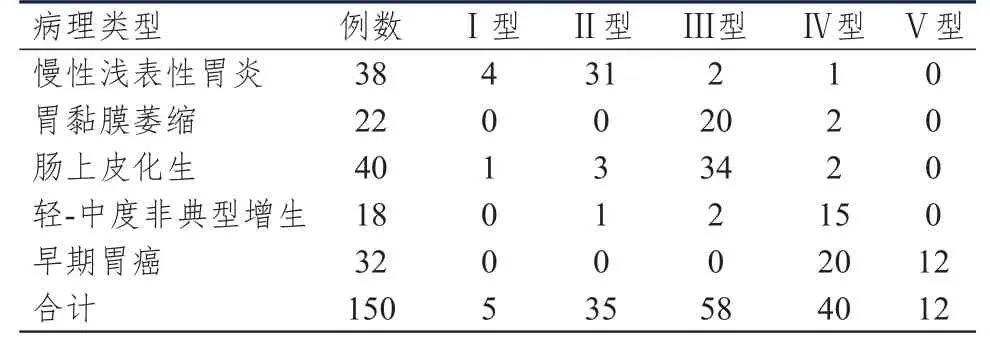
表2 NBI联合放大内镜检查不同病理类型患者的腺管开口分型情况

表3 NBI联合放大内镜的诊断效能

表4 普通内镜的诊断效能
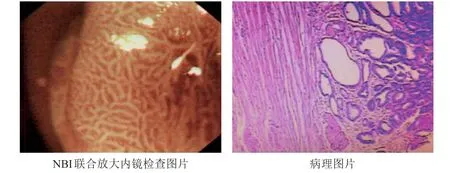
图1 早期胃癌患者的NBI联合放大内镜及病理检查图片
胃小凹病变、血管形态学的改变是胃黏膜病变的早期病理改变,结合放大内镜可观察到病灶的细微结构[6]。李兴等[7]在很早就应用放大内镜将胃小凹分为点状型、短小棒型、条纹状型和网络状型4种类型。同时,陈远博等[8]研究表明,NBI联合放大内镜检查有助于黏膜切除术前对病灶侵犯范围和程度的评估。虽然NBI联合放大内镜仍不能取代病理检查,但可以根据腺管开口的不规则程度和网状毛细血管的形态变化确定胃癌组织的分化程度[9]。黄淑燕等[10]选取30例早期胃癌患者,普通内镜检查可见胃中部扁平、粗糙。借助靛胭脂染色可以观察病灶范围。NBI联合放大内镜检查不仅可以观察病灶范围,还可以清晰地显示不规则腺管开口和网状毛细血管的形态[11]。本研究显示,NBI联合放大内镜检查慢性浅表性胃炎患者的腺管开口分型主要为Ⅱ型,胃黏膜萎缩、肠上皮化生患者主要为Ⅲ型,轻-中度非典型增生及早期胃癌患者主要为Ⅳ型。这充分说明,采用NBI联合放大内镜检查观察腺管开口情况,可以帮助诊断胃黏膜萎缩和肠上皮化生。
NBI可以将滤光片技术、放大内镜技术和高清晰度成像技术有机地结合在一起,提高了对病灶组织观察的清晰度和对比度,可以更好地判断病灶的范围和程度,为胃癌组织分化程度的确定提供科学依据[12]。NBI利用特殊组件获得很多不同波段的窄光光波,使消化道毛细血管形态更加清晰,增加了浅表赘生物微血管形态与正常组织的对比度,可以更好地引导活检操作,克服染色内镜观察的瓶颈,减少了漏诊、误诊率。研究NBI在胃癌早期诊断中的敏感度、特异度及病理组织学符合率的试验中发现,利用NBI联合放大内镜可以明显增加胃癌的诊断效能,其灵敏度、特异度、病理组织学符合率分别为91.7%(11/12)、94.6%(35/37)、95.9%(47/49)[13]。在确定胃癌组织病理类型的研究中,纳入137例患者,采用NBI联合放大内镜检查判断是腺癌还是鳞癌,结果显示,联合诊断的灵敏度、特异度、准确率均优于普通内镜,差异均有统计学意义[14]。本研究的结果也显示,NBI联合放大内镜诊断胃癌的灵敏度、特异度均高于普通内镜;漏诊率、误诊率均低于普通内镜。这充分说明,NBI联合放大内镜诊断胃癌,可以清晰地辨别病灶胃黏膜腺管开口分型及微血管形态与正常组织的差异,确定病变的病理类型,引导靶向活检,进一步确定胃癌的分化程度,为及时、准确地诊治胃癌提供帮助。
综上所述,NBI联合放大内镜可以提高早期胃癌诊断的灵敏度、特异度和准确率,可以清晰地辨别腺管开口的不规则程度和毛细血管的形态,确定病理类型。对于胃癌患者,NBI联合放大内镜的诊断效能高于普通内镜。本研究的创新处在于通过比较普通内镜检查与NBI联合放大内镜检查胃癌患者的病变轮廓、黏膜腺管开口形态、浅表毛细血管结构形态的图像清晰程度、腺管开口分型及诊断的灵敏度、特异度、漏诊率、误诊率,分析NBI联合放大内镜检查在胃癌早期筛查中的价值。
[1]Layke JC,Lopez PP.胃癌:诊断和治疗方案的选择[J].中国全科医学编辑部,译.中国全科医学,2015,10(3):248-249.
[2]程捷瑶,吴晰,杨爱明,等.超声内镜对浅表胃癌诊断及治疗决策的影响[J].中华消化内镜杂志,2016,33(10):663-666.
[3]曹长琦,李士杰,闫炎,等.小探头内镜超声检查在早期胃癌T分期中的应用[J].中华消化外科杂志,2015,14(3):212-215.
[4]王善娟,毛峻岭,张燕华,等.窄带成像技术对胃癌高危人群的早期胃癌及肠上皮化生诊断的准确性[J].中华消化杂志,2015,10(11):758-759.
[5]郑洪伟,薛会光,杨爱华,等.窄带成像技术联合放大内镜与胃镜活检诊断早期胃癌的价值比较[J].世界华人消化杂志,2015,10(24):3917-3922.
[6]曹彬,胡宏艳,周永清,等.放大胃镜对胃黏膜隆起病变定性诊断的临床研究[J].中国内镜杂志,2015,21(11):1138-1143.
[7]李兴,刘立玺,唐琳,等.内镜下窄带成像以及胃黏膜血红蛋白的指数技术在慢性萎缩性胃炎诊断中的应用[J].中国内镜杂志,2015,21(8):806-809.
[8]陈远博,赵妙,晏洁影,等.窄带成像技术联合超声内镜对早期食管癌及癌前病变的诊治价值[J].中国临床研究,2015,28(8):996-999.
[9]王磊,占强,王辉.早期胃癌及癌前病变诊断中内镜窄带成像技术的应用价值分析[J].实用癌症杂志,2015,30(11):1663-1665.
[10]黄淑燕,陈俊杰,杨新星.NBI联合放大胃镜与普通放大胃镜观察高级别上皮内瘤变与早期食管癌[J].中国医药指南,2017,15(14):64-65.
[11]张金宝,史琦玉.放大胃镜联合窄带成像技术对不同分化程度早期胃癌的诊断效能[J].解放军医学院学报,2017,38(1):37-40.
[12]王宪忠.放大内镜结合色素内镜以及NBI在早期胃、食管癌及癌前病变筛查诊断中的价值[J].中国保健营养,2017,27(12):762-768.
[13]王彩娟.放大内镜结合NBI技术在早期胃癌诊断价值中的探讨[J].甘肃医药,2014,33(2):127-128.
[14]Kobayashi M,Hashimoto S,Nishikura K,et al.Assessment of gastric phenotypes using magnifying narrow-band imaging for differentiation of gastric carcinomas from adenomas[J].Gastroenterol Res Pract,2014,10(8):274301.
