棉花灸疗法治疗带状疱疹临床观察
2018-07-04曹榕娟邱晓虎蓝先金
曹榕娟,邱晓虎,蓝先金
(龙岩人民医院,福建 龙岩 364000)
带状疱疹是由水痘—带状疱疹病毒所诱发的一种影响神经与皮肤的急性疱疹性皮肤病[1]。依据患者临床表现,带状疱疹归属于祖国医学中“蛇串疮”“腰缠火丹”及“蛇丹”等病,主要特征为皮肤某处或多处产生聚集水疱,顺着神经走向表现为无规则带状分布,并且出现局部灼热疼痛感,通常见于患者胸背腰腹部。带状疱疹来势急骤,引起的疼痛难以忍受,若未及时接受治疗,极易遗留神经痛,严重影响患者生活。当前,临床治疗带状疱疹首选药物为止痛剂、抗病毒药物及营养神经药物等,尽管可产生一定疗效,但易出现后遗神经痛[2]。本文以60例带状疱疹病例作为研究对象,探讨棉花灸对带状疱疹的治疗效果,现报告如下。
1 临床资料
1.1 诊断标准 参照中医药管理局制订的《中医病证诊断疗效标准》[3]中蛇串疮的诊断标准:① 患者皮损通常是绿豆大小水疱,并且簇集成群,基底呈现红色,疱壁紧张,一般单侧分布排列,表现为带状;②对于病情严重者,会产生坏疽性以及出血性损害;③若皮损产生于头面部,通常病情较严重;④ 产生皮疹前,往往先有皮肤刺痛感与烧灼感,并会出现周身轻度不适或者发热现象;⑤自觉疼痛显著,可产生无法忍受的剧痛,并存在后遗疼痛的风险。
1.2 纳入标准 ① 符合上述诊断标准;② 同意加入本研究,并签署知情同意书;③ 通过伦理委员会审批。
1.3 排除标准 ① 合并造血系统、心脑血管、肝、肾等相关原发性疾病者;② 合并精神类疾病者;③使用避孕药物的育龄期、妊娠期及哺乳期妇女;④长时间接受免疫抑制剂治疗及全身脏器功能衰竭者;⑤ 入组期间同时接受其他治疗者;⑥ 排斥针灸以及晕针者;⑦ 依从性差者。
1.4 剔除标准 ① 因各种原因未接受治疗或尽管接受治疗,但未能完成全部治疗者;② 研究过程中自行服用其他药物者。
1.5 脱落标准 ① 出现不良事件或者并发症,无法继续参与研究者;② 治疗期间自行退出者;③ 临床资料不全,干扰疗效判定结果者。
1.6 一般资料 选取2013年1月—2017年1月我院收治的带状疱疹患者60例,采用随机数字表法分为对照组和观察组各30例。对照组男18例,女 12 例;年龄 21~70 岁,平均(41.26±7.38)岁;病程 3~12 d,平均(7.25±3.19)d;疱疹发生部位:颈部与上肢3例,胸背腰腹26例,臀部1例。观察组男 20例,女 10例;年龄 20~68岁,平均(41.15±7.34)岁;病程 4~13 d,平均(7.38±3.24) d;疱疹发生部位:颈部与上肢2例,胸背腰腹28例,臀部0例。2组年龄、性别、病程及疱疹部位等比较,差异无统计学意义(P>0.05),具有可比性。
2 方 法
2.1 治疗方法
2.1.1 对照组 予口服阿昔洛韦片(珠海联邦制药股份有限公司中山分公司),每次0.2 g,每日5次;口服塞来昔布 (美国Pfizer Pharmaceuticals公司),每次0.2 g,每日2次;肌内注射甲钴胺注射液(山东海山药业有限公司),每次0.5 mg,每日1次。
2.1.2 观察组 予棉花灸进行治疗。医者取适量医用脱脂棉,将其撕扯成均匀并且薄如蝉翼的薄片,保证面积可以完全遮住病灶部位,以稍大于病灶区为佳。指导患者处于合适卧位,并将簇集成群、如绿豆大小的水疱所在病灶部位充分暴露。首先对患部皮肤进行常规消毒,然后敷上已经撕好的薄棉片,确保其紧贴皮肤,再由近脊椎端或内侧开始用火点燃,棉片会迅速燃为灰烬。对于多处皮损者,需要依次施灸,并且每次每个部位灸1贴,坚持每日1次。医者施灸过程中,患者将在一瞬间出现轻微烧灼感,无其他痛苦以及危险,灸后以病者患部疱疹稍微呈暗红色为佳。
2组均同时配合炉甘石洗剂及阿昔洛韦软膏进行局部涂抹,连续治疗10 d。治疗过程中,需嘱患者保持良好的心情,清淡饮食,切勿食辛辣肥甘厚味食物。
2.2 观察指标及方法
2.2.1 疱疹愈合情况 观察患者疼痛缓解时间、止疱时间、结痂时间及并发症发生情况。
2.2.2 症状积分评分标准 参照《中医病证诊断疗效标准》[3]拟定。① 疼痛程度:患者自觉无痛(0分);患者自觉轻微疼痛,并且能被忽视(1分);患者自觉疼痛,能够忍受(2分);患者自觉明显疼痛,不能忽视,可对注意力产生影响(3分);患者自觉剧烈疼痛,无法忍受,必须卧床休息(4分)。② 疱疹数量:总疱疹数量≤10个(0分);总疱疹数量处于10~20个范围内(1分);总疱疹数量 21~40个(2分);总疱疹数量41~60个(3分);总疱疹数量>60个(4分)。③ 疱疹色泽:病灶部位肤色未变化(0分);病灶部位肤色改变,并且疱疹基底呈现微红色(1分);病灶部位肤色改变,并且疱疹基底呈现淡红色(2分);病灶部位肤色改变,并且疱疹基底呈现红色(3分);病灶部位肤色改变,并且疱疹基底呈现鲜红色(4分)。④ 疱疹糜烂渗出:未见糜烂面(0分);片状糜烂面积为1 cm×2 cm,没有渗出液(1分);片状糜烂面积为2 cm×3 cm,出现微量渗出液(2分);片状糜烂面积为4 cm×5 cm,出现较多渗出液(3分);片状糜烂面积为6 cm×8 cm,出现大量渗出液(4 分)。
2.2.3 疗效判定标准 参照《中医病证诊断疗效标准》[3]拟定。① 痊愈:各项症状与体征全部消失,未产生疼痛后遗症,可以正常工作,症状积分减分率≥90%;② 显效:皮肤疱疹基本已经消退,未产生疼痛后遗症,症状积分减分率为60%~90%;③ 有效:皮肤疱疹消退面积≥30%,并且疼痛明显缓解,症状积分减分率为30%~60%;④ 无效:皮肤疱疹消退面积<30%,依然有疼痛感,症状积分减分率<30%。
症状积分减分率(%)=(治疗前积分-治疗后积分)/治疗前积分×100%
2.3 统计学方法 采用SPSS 19.0统计软件进行数据处理。计量资料符合正态分布以(x±s)表示,采用t检验;计数资料采用χ2检验。
3 结 果
3.1 2组疗效比较 见表1。

表1 2组疗效比较(n,%)
3.2 2组疼痛缓解时间、止疱及结痂时间比较 见表2。
3.3 2组治疗前后症状积分比较 见表3。
3.4 2组并发症情况比较 见表4。

表2 2组疼痛缓解时间、止疱及结痂时间比较(x±s)d

表3 2组治疗前后症状积分比较(x±s) 分
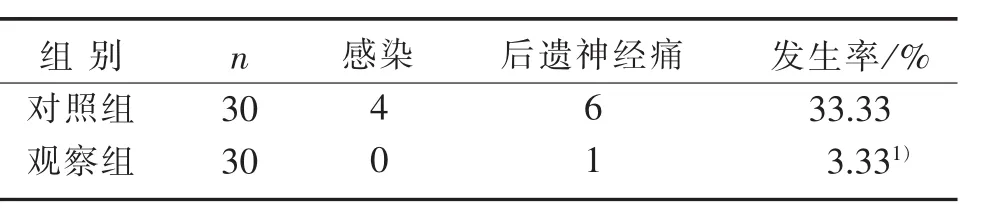
表4 2组并发症情况比较
4 讨 论
带状疱疹较常发于腰腹部与胸背部,亦有少数发于肢体、头皮以及颜面等部位。带状疱疹在中医中也被称为“蜘蛛疮”或者“缠腰火丹”等,通常由肝郁化火、湿热蕴结、外感毒邪等引起,湿热、火毒郁于肌肤呈现红肿、发疱症状,阻遏经络,不通则痛[4-5]。棉花灸法可发挥通络止痛、泻热解毒、祛除瘀血以及调理气血功效。朱丹溪曾经就针对灸法提出“引热外出”言论,认为火以畅达,可以拔引热毒,促使疱疹毒邪由内排出[6]。
现代医学认为,带状疱疹作为自限性疾病,机体免疫功能降低是造成或引起带状疱疹病毒感染的关键因素[7]。灸疗可有效调整并且提高机体免疫能力[8-9],其中,棉花灸法利用“以痛为腧”方式,刺激病灶表皮神经、细胞以及肌肉组织,促进皮肤蛋白快速合成,并且减弱神经兴奋性,提高单核细胞吞噬能力。除此之外,棉花灸法温热效应可以引起血管扩张,提高局部血液循环以及代谢产物吸收速率,避免疱疹扩散,从而产生收敛、抗感染与缓解疼痛的效果,促使水疱快速干涸,最终结痂脱落,同时后遗疼痛相对较少。
本组研究结果显示:观察组疼痛缓解、止疱以及结痂时间均明显短于对照组,与田海燕等[10]研究结论一致,说明棉花灸疗可快速止痛止疱,缩短带状疱疹患者临床治疗周期,促进病灶恢复。观察组治疗后疼痛程度、疱疹数量、疱疹色泽以及糜烂渗出积分均明显低于对照组,提示对带状疱疹采取棉花灸法,能有效改善患者症状,快速缓解病情。此外,对照组感染、后遗神经痛等并发症发生率明显高于观察组,说明使用棉花灸法治疗带状疱疹,能减少感染,并且降低后遗疼痛。
综上所述,利用棉花灸疗法治疗带状疱疹,能够快速缓解患者症状,止痛止疱,缩短其临床治疗周期,且减少并发症,疗效显著,具有积极的实施意义。
[1] 雷玉婷,王和生,刘兰英.灸法治疗带状疱疹[J].吉林中医药,2015,35(1):81-84.
[2] 袁慧.刺络拔罐配合温和灸治疗带状疱疹34例临床观察[J].江苏中医药,2015,47(11):51-52.
[3] 国家中医药管理局.中医病证诊断疗效标准[S].南京:南京大学出版社,1994:144.
[4] 薛建凯,余忠诚,李建平.浮针配合刺络拔罐治疗带状疱疹后遗神经痛的临床观察[J].中国中医急症,2015,24(6):1116-1117,1128.
[5] 李军,关丽霞,闫忠斌,等.多种方法联合应用治疗带状疱疹后神经痛的临床观察[J].中国药物与临床,2015,15(8):1132-1134.
[6] 底君,胡嘉元,杨顶权.带状疱疹后遗神经痛中医药治疗进展[J].世界中西医结合杂志,2016,11(7):1034-1036.
[7] 敖金波,陈少兰,黄萍,等.半导体激光浮针配合贴棉灸法治疗急性带状疱疹神经痛的初步临床研究[J].针灸临床杂志,2016,32(11):46-48.
[8] 许长风,邹懿,吴佩莅,等.杨东东教授梅花针配合针灸治疗带状疱疹后遗神经痛临床经验[J].四川中医,2016,34(8):3-5.
[9] 岳延荣.棉花灸结合超激光治疗带状疱疹27例[J].针灸临床杂志,2011,27(9):38-39.
[10]田海燕,胡佳,杨建葆.围针合薄棉灸与西药治疗带状疱疹疗效对照观察[J].中国针灸,2011,31(3):219-222.
