口腔颌面部间隙感染的管理(三)
——实验室检查
2018-07-03赵小珩郭威孝张浚睿曹强陆斌李云鹏孔亮
赵小珩 郭威孝 张浚睿 曹强 陆斌 李云鹏 孔亮
口腔颌面部间隙感染病情凶险,进展迅速,是颌面外科医师需要面对的最具有挑战性的疾病之一[1]。快速、准确地判断患者的感染程度和全身情况是开展间隙感染治疗的前提和关键环节,准确的病情判断可给予患者正确的治疗措施、节省治疗时间、避免延误病情,利于获得良好的治疗效果[1]。本研究对2016-01~2016-12期间第四军医大学口腔医院颌面外科收治的间隙感染病例进行了回顾性分析,通过选择感染相关的关键实验室检查指标,分析各项指标的临床意义及其诊断标准,进一步探讨间隙感染的发病特点,为协助外科医师正确解读实验室检查数据、准确判断患者的感染程度与全身情况、合理应用抗菌药物、指导医师临床决策提供参考。
1 资料与方法
1.1 一般资料
2016-01~2016-12第四军医大学口腔医院颌面外科收治的颌面部间隙感染患者共计119例,其中男性61例,女性58例,年龄分布20~82岁[平均年龄(44.67±19.45)岁]。所选患者均符合卫生部制定的《医院感染诊断标准》。
1.2 研究方法
对患者入院后的血液学实验室检查进行整理与统计,检查指标包括:血液常规检验、C反应蛋白与超敏C反应蛋白、降钙素原、动脉血气分析与电解质离子浓度、血糖水平、糖化血红蛋白等。
2 结果
2016-01~2016-12期间收治的间隙感染病例,实验室检查各项指标的数据整理见表1:

表1 实验室检查中的各项关键指标
3 讨论
实验室检查对于颌面部间隙感染的病情判断至关重要,通常采用多项感染相关的炎症反应标记物来早期识别感染、判断病情程度。我院目前采用的与感染相关的实验室检查指标如下:①白细胞计数,中性粒细胞百分比;②C反应蛋白与超敏C反应蛋白;③降钙素原;④动脉血气分析与电解质离子浓度;⑤血糖与糖化血红蛋白。
3.1 白细胞计数(WBC)与中性粒细胞百分比(NEU)
白细胞计数(WBC,正常值4~10×109/L)、中性粒细胞百分比(NEU,正常值50% ~70%)是诊断细菌感染程度的常规实验室检查。WBC升高合并NEU升高常提示急性细菌性感染,特别是革兰氏阳性菌感染,如溶血性链球菌、金黄色葡萄球菌、肺炎链球菌等[2]。WBC和NEU的个体差异较大,正常范围宽,容易受到年龄、日光照射、药物治疗、运动、创伤以及其他诸多因素的影响[3],全身感染时WBC既可能升高,也可能减少。所以WBC和NEU特异性不强,用于诊断感染的准确性较低[4],但它们目前仍是感染性疾病重要且不可缺少的实验室检查项目,大多数细菌感染中,白细胞改变能在一定程度上反映疗效与预后[2]。
3.2 C反应蛋白(CRP)与超敏C反应蛋白(hs-CRP)
C反应蛋白(CRP)是一种急性相反应蛋白,常于感染初发的6~8 h开始升高,24~48 h可达到高峰,升高幅度与感染程度呈正相关[5]。CRP曾被认为是最敏感的炎症指标之一,检测用于细菌感染早期诊断敏感性可达74%,特异性达89%,可作为细菌感染早期诊断的重要指标[6]。超敏C反应蛋白(hs-CRP)与CRP同属一种蛋白,但因其测定方法的灵敏度有了极大提高,可测定的最低限度延伸为 0.005 ~0.10 mg/L[5]。CRP与hs-CRP在健康人血清中均含量甚微,机体受到细菌感染或组织损伤发生急性炎症时才会升高,且浓度水平与感染范围、炎症严重程度呈正相关[4](表2)。大多数病毒感染早期,CRP与hs-CRP浓度升高不明显,但腺病毒、疱疹病毒感染造成较大的组织损伤时,CRP也可出现轻度增高,CRP的这一特点可用于鉴别细菌或病毒感染。

表2 CRP/hs-CRP浓度与感染程度相关性
本研究中,CRP浓度介于10~99 mg/L的病例约占73.11%,可见多为局灶性的细菌感染,采用的治疗方案为应用抗生素及局部脓肿切开引流。
3.3 降钙素原 (PCT)
降钙素原(PCT)是一种无激素活性的降钙素前体蛋白质,主要由甲状腺C细胞以及某些神经内分泌细胞合成分泌,在健康人体中含量极低,一般小于0.05 ng/ml。细菌内毒素是诱导PCT产生的最主要刺激因子,因此PCT对严重细菌感染具有很强的敏感性与特异性[7],在细菌引起的全身性感染早期2~3 h即可升高,3~6 h快速升高,12~24 h达到高峰,在当前被广泛认为是早期识别严重细菌性感染、评估病情严重程度、诊断脓毒症的最好的指标之一[8]。美国危重医学会和感染疾病学会于2008年即提出将PCT作为鉴别细菌感染和炎症感染状态的诊断标记物[9]。
PCT还可以指导抗菌药物的正确合理使用、评价抗感染治疗效果、优化抗生素使用疗程,避免过度用药与过早停药[8](表3)。2003年即有学者报道 PCT血清浓度大于1.2 ng/ml是细菌感染且需开始抗生素治疗的阈值[10]。2016年美国感染病学会颁布的“医院获得性肺炎治疗指南”即以PCT测定来指导抗生素的停用[11]。我国2012年发表的《降钙素原急诊临床应用的专家共识》,文中并提出了PCT浓度的临床意义和处置建议,以及通过监测PCT,指导抗生素的使用[12](表3)。
本研究中我科收治的间隙感染病例在入院时均常规检测了PCT(表1),多数患者(41.18%)表现为中度全身炎症反应,均依据专家共识的建议采用抗生素治疗,部分患者行脓肿切开引流,均取得了良好治疗效果。
然而,PCT在一些非细菌感染引起的炎症反应中并无显著变化,仅通过PCT鉴别感染与否并不完全可靠,需要结合临床表现及其他生物标志物来进行评价。PCT联合CRP/hs-CRP是一种较为理想的早期鉴别细菌感染、非细菌感染以及了解感染程度的指标。二者各具优势,联合使用有利于做出最佳的临床诊断(表4)。
3.4 动脉血气分析与电解质离子浓度
动脉血气分析前已述及,部分颌面部间隙感染存在压迫、阻塞呼吸道,导致通气功能障碍、出现低氧血症的可能性,且间隙感染患者往往年龄较大,可能合并心血管-呼吸功能障碍、酸碱平衡紊乱等症,严重时可能导致呼吸衰竭。动脉血气分析是判断呼吸衰竭最客观指标[13],因此需常规进行动脉血气分析。
血气分析测定的各项参数中,动脉血氧分压(PaO2),动脉血二氧化碳分压(PaCO2),动脉血pH值三项参数是与生命相关的血气指标,PaO2降低,PaCO2升高或降低、pH改变均可导致机体生理功能紊乱,出现生命危险乃至死亡[13]。诊断呼吸衰竭最重要的血气分析指标是PaO2。
PaO2是评价氧合功能、诊断呼吸衰竭最重要的血气分析指标,反映了肺毛细血管的摄氧状况。PaO2是评估有无缺氧、缺氧程度的关键指标,PaCO2是判断通气过度或通气不足的唯一可靠指标,也是判断呼吸性酸碱失衡的唯一直接指标。PaO2低于正常值即称为低氧血症,通常将PaO2<60 mmHg(伴或不伴CO2潴留)作为呼吸衰竭的临床诊断标准[14]。当PaO2<60 mmHg,PaCO2降低或正常称为一型呼吸衰竭;当PaO2<60 mm-Hg,PaCO2>50 mmHg称为二型呼吸衰竭。PaCO2>45 mmHg提示通气不足,CO2潴留,为呼吸性酸中毒;PaCO2<35 mmHg时,提示通气过度,CO2排除过度,为呼吸性碱中毒(更详细诊断方法可参考本系列后续相关文章)。

表3 PCT浓度对细菌感染的临床意义、处置意见与抗生素应用
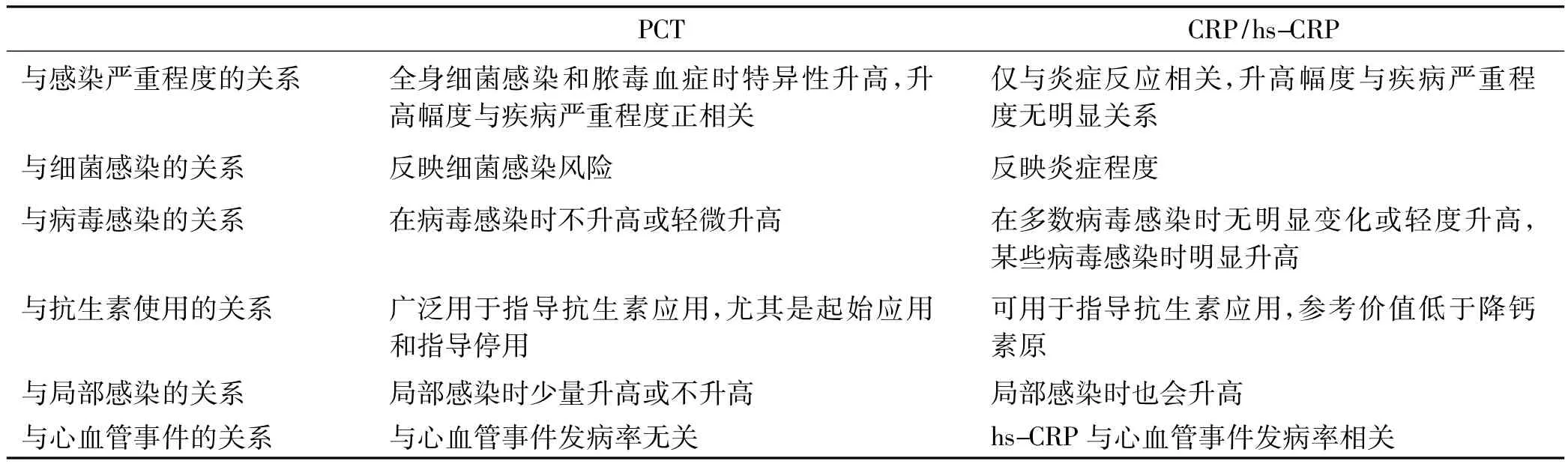
表4 PCT与CRP/hs-CRP的区别
当患者出现呼吸衰竭时,应及时给予氧疗。临床常见的氧疗方法有鼻塞和鼻导管吸氧法、面罩吸氧法、经气管导管氧疗法、机械通气给氧法,以及高压氧治疗等;应注意解除呼吸道梗阻,必要时行气管插管或气管切开机械辅助通气,改善肺通气和换气功能。PaO2指标的正常范围、异常程度分级以及相应的处置方式见下表(表5)。

表5 动脉血气分析关键指标及临床处置低氧血症与氧合功能障碍分级
电解质离子浓度,酸碱平衡-水电解质紊乱是重症感染的常见症状,病情加重往往是电解质紊乱所致。患者感染后,由于发热、出汗、进食困难、呕吐,均不同程度存在低蛋白、低渗透压、低钠血症、低钾血症、低钙血症等情况。血清中钾离子的水平决定了神经和肌细胞(包括心肌细胞)的可兴奋性。血钾浓度的轻微改变即可能引起严重的心脏节律和功能异常;所有的电解质紊乱中,快速的血钾浓度改变最有可能危及生命[14]。因此,血钾浓度须重点关注。
血钾浓度低于3.5 mmol/L称为低钾血症,低钾血症的原因包括饮食摄入减少,向细胞内转移或丢失增加,最常见原因为胃肠道丢失、肾脏丢失、向细胞内转移以及营养不良。可表现为乏力、虚弱、瘫痪、呼吸困难、横纹肌溶解、麻痹性肠梗阻、心电图改变、心律失常、心搏骤停等。
及时、准确地识别电解质紊乱非常重要,对于危及生命的电解质紊乱不应等待实验室结果,而应尽快开始治疗。低钾血症者应即刻给予补钾治疗,并减少血钾的进一步丢失(表6)。

表6 血钾浓度与临床处置方式
一旦发生心搏骤停或恶性室性心律失常,应尽快开始静脉补钾治疗,初始速度每分钟2 mmol,随后5~10 min再给10 mmol,一旦患者情况稳定,应减慢补钾速度。
3.5 血糖与糖化血红蛋白(HbA1c)
间隙感染患者合并糖尿病时病情往往重于普通人群,糖尿病和感染互相影响,糖尿病患者易合并感染,感染可加重或促发糖尿病,且此类感染进展迅速,应激状态时,感染会使血糖变得难以控制,是糖尿病酮症酸中毒、坏死性筋膜炎等急性疾病的重要诱因[15]。间隙感染患者入院时应早期筛查并诊断糖尿病,这项检测首选糖化血红蛋白(HbA1c,正常值<6.5%)。HbA1c主要取决于血糖浓度及血红蛋白与血糖的接触时间,可反映患者近4~12周的平均血糖水平,是检测糖尿病患者血糖长期控制水平的金标准[16]。美国糖尿病学会(ADA)于《2010年糖尿病诊疗指南》中正式确认HbA1c为诊断糖尿病的一种方法,诊断界值为HbA1c≥6.5%。本研究中我科收治的所有患者入院均检测HbA1c(本次研究统计,HbA1c>6.5%的占24.37%),辅之以每日监测空腹血糖与餐后血糖,并积极应用降糖药物,使患者住院期间血糖水平得到良好控制(表7)。
间隙感染合并糖尿病时应给予综合治疗,控制血糖与抗感染治疗同等重要。血糖控制不佳的患者术后感染、伤口均可能迁延不愈,以致长期或反复应用抗生素,引起真菌或耐药菌感染,使治疗更加棘手。
患者住院期间,应使患者饮食保持恒定,纠正不合理饮食。对于重症感染且基础血糖未控制好的患者,胰岛素与口服降糖药的联合应用非常重要,应在晚餐前服用长效降糖药(二甲双胍、磺脲类、α-葡萄糖苷酶抑制剂等),在睡前注射中效、长效胰岛素(甘精胰岛素等),并逐步增加口服降糖药与胰岛素剂量,直至血糖达标[15](具体详见本系列中间隙感染合并糖尿病治疗的文章)。

表7 HbA1c的临床意义
4 总结
综上所述,根据我院颌面外科经验,快速判断间隙感染病情时,感染的程度主要应结合“C反应蛋白/超敏C反应蛋白+降钙素原”来诊断,患者全身情况应结合“血钾浓度+血气分析+糖化血红蛋白”等因素来诊断 (表8)。
此外,病情的判断、疾病的预后不仅取决于实验室各项指标检测,入院时的病史询问、体格检查、颌面部超声、CT等仪器检查同样重要,只有完善了术前检查,才能保证颌面外科医师对患者实施的是最高标准的治疗,才可以显著提升治疗的成功率、降低治疗失败的比例。

表8 间隙感染实验室病情判断的关键因素
本研究是单中心的回顾性研究,样本量较小,也因条件限制,未对间隙感染患者的血清CRP、PCT浓度进行动态监测,无法评价PCT变化与抗菌药物疗效之间的相关性,今后可加以改进。
[1] Michael Miloro,Peter Larsen,Peter Waite,等.Peterson口腔颌面外科学[M].2版.北京:人民卫生出版社,2011:269.
[2] 中国医药教育协会感染疾病专业委员会.感染相关生物标志物临床意义解读专家共识[J].中华结核和呼吸杂志,2017,40(4):243-257.
[3] 吴畏,宗扬勇,章红勤.C反应蛋白与白细胞计数联合测定在儿童脓疱疮诊疗中的应用[J].中医儿科杂志,2013,9(3):27-28.
[4] 吕伟标,黄倩婷,谢健敏,等.CRP、WBC、MP-Ab联合检测在儿童急性呼吸道感染中的价值[J].实验与检验医学,2011,29(4):373-374.
[5] 鄢盛恺.超敏C反应蛋白测定在动脉粥样硬化疾病诊治中的应用[J].诊断学理论与实践,2002,1(4):267-269.
[6] 陆中权,张信良,林忠东,等.早期诊断极低出生体重儿细菌性感染的实验室指标评价[J].中华儿科杂志,2002,40(11):686-689.
[7] Wacker C,Prkno A,Brunkhorst FM,et al.Procalcitonin as a diagnostic marker for sepsis:A systematic review and metaanalysis[J].Lancet Infect Dis,2013,13(5):426 -435.
[8] de Jong E,van Oers JA,Beishuizen A,et al.Efficacy and safety of procalcitonin guidance in reducing the duration of antibiotic treatment in critically ill patients:A randomised,controlled,open-label trial[J].Lancet Infect Dis,2016,16(7):819-827.
[9] O'Grady NP,Barie PS,Bartlett JG,et al.Guidelines for evaluation of new fever in critically ill adult patients:2008 update from the American college of critical care medicine and the infectious diseases society of America.[J].Crit Care Med,2008,36(4):1330-1349.
[10] Delèvaux I,AndréM,Colombier M,et al.Can procalcitonin measurement help in differentiating between bacterial infection and other kinds of inflammatory processes? [J].Ann Rheum Dis,2003,62(4):337-340.
[11] Kalil AC,Metersky ML,Klompas M,et al.Executive Summary:Management of adults with hospital-acquired and ventilator-associated pneumonia: 2016 clinical practice guidelines by the infectious diseases society of America and the American thoracic society[J].Clin Infect Dis,2016,63(5):575-582.
[12] 降钙素原急诊临床应用专家共识组.降钙素原(PCT)急诊临床应用的专家共识[J].中华急诊医学杂志,2012,21(9):944-951.
[13] 范红,陈雪融,梁斌苗,等.简明临床血气分析[M].3版.北京:人民卫生出版社,2017:21,146-153.
[14] 蒋朱明,钱家鸣,于康,等.临床水与电解质平衡[M].3版.北京:人民卫生出版社,2013:18-22.
[15] 迟家敏,汪耀,周迎生,等.实用糖尿病学[M].3版.北京:人民卫生出版社,2009:366-369.
[16] 纪立农,宁光.糖化血红蛋白[M].2版.人民卫生出版社,2013:29-70.
