腹腔镜胆囊切除术致胆管损伤的相关因素分析
2018-06-25张瑞波康建忠王万超梁家铭刘希宁高建超
张瑞波,康建忠,王万超,梁家铭,刘希宁,高建超
(华北理工大学附属开滦总医院,河北 唐山 063000)
腹腔镜胆囊切除术(LC)以其恢复速度快、创伤小的优点,在世界范围内迅速得到推广,并已取代传统开腹的胆囊切除术(OC),成为治疗胆囊良性疾病的“金方法”[1-2]。随着LC的广泛应用,其术后并发症逐渐成为人们关注的焦点问题,其中胆管损伤是主要的并发症之一。有报道显示,LC致胆管损伤的发生率为0.4%~0.7%,显著高于传统开腹胆囊切除术[3]。也有文献指出,我国LC致胆管损伤发生率约为0.42%,高于全球平均水平(0.28%~0.35%)[1]。LC所致胆管损伤在术中不易发现,易引发腹腔感染、胆管感染、胆源性腹膜炎、胆漏、腹腔脓肿、感染性休克及门静脉高压等术后并发症,严重影响患者术后恢复[4-5]。分析LC致胆管损伤的原因,降低胆管损伤的发生率,是外科医生面临的一个具有挑战性的难题[6-8]。本研究回顾性收集华北理工大学附属开滦总医院2004年3月—2014年6月收治的11 000例LC术患者的病历资料,对比了出现胆管损伤与未出现胆管损伤患者的资料,旨在分析LC术致胆管损伤发生的危险因素,为外科医师在LC术方面提供参考依据,以应对在手术过程中的突发情况。
1 临床资料
1.1一般资料 本研究收集的患者均由我院具有丰富手术经验的医生施行手术且临床资料完整,以发生胆管损伤者作为胆管损伤组,以胆管损伤组∶对照组(无胆管损伤)=1∶3的比例随机选取LC后无胆管损伤的患者纳入对照组。根据流行病学的病例-对照研究方法,为控制一些重要的混杂因素,将病例和对照按条件进行配对确定对照组的样本量。
1.2胆管损伤判定方法 ①术中确定胆管损伤:术中怀疑有胆管损伤,手术野内白色纱布有黄染;切下的胆囊管有异常开口;术中胆管造影或使用纤维胆道镜发现。②术后确定胆管损伤:术后出现黄疸或胆汁性腹膜炎、胆漏的症状和体征,经辅助检查如彩超及CT明确腹腔积液,进而腹腔穿刺抽取引流液证实为胆汁;或MRCP提示胆管中断;或腹腔引流管造影证实造影剂进入胆管。
1.3研究方法 查阅全部LC术后患者的病例资料,包括患者姓名、年龄、性别、胆囊结石情况、胆管解剖变异情况、胆囊管长度、胆囊壁厚度、手术情况(手术时机、术中出血量、术中有无粘连、胆囊三角是否电灼、手术时间等)。收集入选患者的空腹血糖(FPG)、三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、超敏C反应蛋白(hs-CRP)指标。血糖检测试剂盒由中生北控生物科技股份公司提供,血脂检测试剂盒由上海名典生物工程有限公司提供,严格按照试剂盒说明书进行操作。分析比较2组相关指标的差异性,采用单因素和多因素Logistic回归分析LC胆管损伤的独立危险因素。
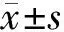
2 结 果
2.1LC致胆管损伤发生情况 胆管损伤组37例(0.34%),其中胆总管损伤26例,肝门部胆管损伤8例,右肝胆管损伤3例;术中发现胆管损伤20例,术后发现胆管损伤17例;患者经过胆管修复、T管支撑引流、胆肠吻合等二次手术后均恢复良好。
2.2胆管损伤组和对照组一般情况比较 对照组纳入111例,2组年龄、性别、手术时机和手术时间比较差异均无统计学意义(P均>0.05)。2组术中是否粘连、术中是否出血、胆道解剖是否异常、是否短胆囊管、不同胆囊壁厚度、是否先切断胆囊管、有无胆囊三角电灼情况比较差异有统计学意义(P<0.05)。见表1。
2.3LC致胆管损伤因素的单因素、多因素Logistic回归分析 以是否发生胆管损伤为因变量,以可能导致胆管损伤的相关因素(年龄、性别、胆囊三角电灼、手术时机、术中出血、胆管系统解剖异常、手术时间、术中粘连、胆囊管长度、胆囊壁厚度)为自变量进行Logistic单因素和多因素模型分析。单因素分析结果显示:手术时机(急诊)、术中是否出血、胆管系统解剖异常、术中粘连与胆囊管长度与术后胆管损伤有关联,见表2。将单因素分析中有意义的指标带入多因素Logistic模型中进行分析,结果显示胆管系统解剖异常、术中粘连是造成胆囊切除术后胆管损伤的独立的危险因素,胆囊管长度是其保护因素,见表3。
3 讨 论

表1 2组一般情况比较 例
注:①指不影响手术视野。
关于LC导致胆管损伤的原因有多种,目前还没准确地定论,普遍认为LC致胆管损伤的原因主要有三类。
3.1患者自身解剖变异 患者肝外胆管及血管解剖变异,其中Calot三角区域变异较多,如将副肝管误作为胆囊管行解剖、分离或切断,合并Calot三角区粘连时,极易导致胆管损伤[9-10]。另外胆囊管有多种变异如长度过短、汇入肝总管位置过高或汇入右肝管,此类变异若在术中没有发现常常会因为牵拉后误将胆总管或右肝管视为胆囊管而剪断损伤或牵拉过度损伤胆总管壁,造成胆管损伤。陈训如[11]认为先天胆囊管长度小于10 mm是解剖时胆囊Calot三角区空间相对狭小的主要原因,不利于术者操作;而获得性因素所致短胆囊管则是指各种原因导致胆囊粘连加重了Calot三角区的狭窄,术者解剖难度加大,更易造成胆管损伤。本研究结果显示,胆管损伤组胆管异常所占比例明显高于对照组,证实胆管异常的患者更易发生胆管损伤;而胆囊管长度是保护性因素。

表2 LC致胆管损伤因素的单因素Logistic回归分析结果

表3 LC致胆管损伤因素的多因素Logistic回归分析结果
3.2病理因素 由于患者病情轻重程度不同,多种病理因素影响手术的正常进行,如急性重症胆管炎或急性胆源性胰腺炎者、严重肝硬化并伴有门静脉高压患者等是腹腔镜手术相对禁忌的对象。各种慢性炎症反复发作造成正常肝门区解剖结构不清及胆囊体积和壁厚的异常,胆囊与肝总管之间紧密粘连,而LC术是在电视镜监视器下进行的立体空间手术,如果患者胆囊粘连严重,手术操作难度更大,更易发生胆管损伤[12-13]。此外,炎症造成组织粘连、萎缩和水肿等导致术中出血等情况,影响手术视野,进而造成胆管损伤。本研究中胆囊结石伴有积液者在胆管损伤组中的比例要显著高于对照组,术中粘连紧密和术中持续出血均是LC术后胆管损伤发生的独立危险因素,与上述研究结果一致。
3.3技术因素 手术技术的不娴熟及术者在手术过程中的辨认力是LC致胆管损伤的人为因素。若术者技术不娴熟或对患者情况不了解,操作过程中过于生硬或者使用电刀错误,容易造成胆管局部坏死。已有研究表明术者是造成LC胆管损伤的独立危险因素,术者的操作技术和手术经验与LC术致胆管损伤的发生密切相关[14]。本研究收集的行LC术患者均由我院具有丰富手术经验的医生施行手术,故在本研究中术者不是影响胆管损伤的独立危险因素。
综上所述,胆管系统解剖异常、术中粘连是造成LC术后胆管损伤的独立危险因素,胆囊管长度是其保护因素,这为有效预防胆管损伤发生,并早发现早处理该术后并发症提供了重要参考。
[参考文献]
[1] 朱维宁. 腹腔镜胆囊切除术胆管损伤的预防策略[J]. 吉林医学,2013,34(15):2971-2972
[2] Misawa T,Saito R,Shiba H,et al. Analysis of bile duct injuries (Stewart-Way classification) during laparoscopic cholecystectomy[J]. J Hepatobiliary Pancreat Surg,2006,13(5):427-434
[3] Tantia O,Jain M,Khanna S,et al. Iatrogenic biliary injury:13,305 cholecystectomies experienced by a single surgical team over more than 13 years[J]. Surg Endosc,2008,22(4):1077-1086
[4] deReuver PR,Sprangers MA,Rauws EA,et al. Impact of bile duct injury after laparoscopic cholecystectomy on quality of life:a longitudinalstudy after multidisciplinary treatment[J]. Endoscopy,2008,40(8):637-643
[5] Andersson R,Eriksson K,Blind PJ,et al. Iatrogenic bile duct injury-a cost analysis[J]. HPB(Oxford),2008,10(6):416-419
[6] 郭晓东,杨兴东,许爱国,等. 腹腔镜胆囊切除术有解剖变异时避免胆道医源性损伤的经验与体会[J]. 中国微创外科杂志,2012,42(5):364-365
[7] 蒋维,周萃阶. 腹腔镜胆囊切除胆道损伤的原因及预防[J]. 临床和实验医学杂志,2012,13(12):175-176
[8] 解喜胜. 探讨影响腹腔镜胆囊切除术胆道损伤修复效果的因素[J]. 中国医药指南,2014,12(8):70-71
[9] Lau WY,Lai EC,Lau SH. Management of bile duct injury after laparoscopic cholecystecfimy:a review[J]. ANZ J Surg,2010,80(1):75-81
[10] Flum DR,Koepsell T,Heagerty P,et al. Common bile duct injury during laparoscopic cholecystectomy and the use of intraoperative cholangiography:adverse outcome or preventable error[J]. Arch Surg, 2012,136(11):1287-1292
[11] 陈训如. 短胆囊管—腹腔镜胆囊切除术中胆管损伤的重要因素[J]. 中国现代普通外科进展,2007,10(2):112-113
[12] Vazquez RM. Common sense and common bile duct injury:common bile duct injury revisited[J]. Surg Endosc,2008,22(8):1743-1745
[13] Yamashita Y,Takada T,Kawarada Y,et al. Surgical treatment of patients with acute cholecystitis:Tokyo Guidelines[J]. J Hepatohiliary Pancreat Surg,2007,14(1):91-97
[14] Mac Fayden BV. Intraoperative cholangiography:past,present,and future[J]. Surg Endosc,2006,20(Suppl 2):S436-S440
