酒精性精神障碍患者额叶执行功能变化及其临床意义
2018-06-19钱卫娟刘刚任方芳赵月秋
钱卫娟,刘刚,任方芳,赵月秋
(1南京医科大学附属脑科医院,南京210029;2江苏联合职业技术学院南京卫生分院)
人类的认知功能主要涉及注意、记忆、语言、执行、理解判断和信息整合等方面,其中执行功能是其核心部分,是反映大脑额叶功能的主要指标之一。多项研究表明,长期饮酒会导致严重的、甚至不可逆的认知功能损害[1,2],表现为注意力、记忆力、执行力下降,统称为酒精性精神障碍,包括酒精依赖[3,4]。最新的统计数据显示,世界范围内酒精依赖患者仅次于尼古丁依赖患者,占全球人口的4.9%,每10万人中每年约有257人因此丧失劳动能力[5]。事件诱发电位(P300)及威斯康星卡片分类测试(WCST)是公认地反映额叶执行功能的电生理测验及神经心理学方法。本研究观察了酒精性精神障碍患者P300、WCST相关指标改变,现分析患者额叶执行功能损害情况,为其早期干预提供思路。
1 临床资料
选择2011年6月~2012年12月南京医科大学附属脑科医院收治的酒精性精神障碍患者28例作为观察组,均为男性,年龄27~59(46.43±7.97)岁,均为右利手,饮酒年限7~40(21.75±6.96)年,日饮酒(白酒)量250~1 000(510.71±167.28)mL,受教育年限6~16(10.61±2.85)年。纳入标准:①符合中国精神障碍分类与诊断标准第3版(CCMD-3)中关于酒精性精神障碍的诊断标准[6];②男性,年龄18~60岁。排除标准:①合并其他神经系统疾病,如头部肿瘤、神经变性疾病、颅脑外伤等;②合并其他精神障碍,如情感性精神障碍、精神发育迟滞等。观察组入院后均戒酒,如出现戒断反应,给予氯硝西泮等对症支持治疗,疗程7~10天。同期选择在该院体检健康者30例作为对照组,均为男性,年龄28~68(44.25±4.04)岁,均为右利手,受教育年限9~16(11.12±2.68)年;均无精神分裂症、酒精和药物依赖史,无神经系统疾病和内分泌疾病史。两组性别、年龄、受教育年限等一般资料具有可比性。本研究通过南京医科大学附属脑科医院医学伦理委员会批准,受试者及其家属均知情同意。
2 方法与结果
2.1 P300检测及结果 观察组入院时(治疗前)、对照组入组第2天行P300检测。具体方法:受试者于屏蔽室内取仰卧位,保持安静清醒状态,全身肌肉放松,按国际标准导联10/20系统放置记录电极(共16个点),参考电极置于双耳垂,地线置于前额中央,极间阻抗<2 Ω。以靶刺激(T)和非靶刺激(NT)组成纯音“oddball”诱发模式,双耳通过TDH39型耳机给予刺激信号,两种刺激以2∶8的比例随机出现,共150次,刺激间隔1 s。对靶刺激及非靶刺激分别叠加,电生理信号放大平均滤波0.5~30 Hz,分析时间700 ms。记录靶刺激N1、P2、N2、P3的潜伏期(ms)及波幅(μV)。P300检测采用美国尼高力公司Pathfinder MEGA电生理仪,由电生理专业技术人员操作。结果显示,观察组靶刺激N2、P3的潜伏期长于对照组,靶刺激N1、N2、P3的波幅低于对照组(P<0.05或<0.01)。见表1。

表1 两组P300相关参数比较
注:与对照组比较,*P<0.05,#P<0.01。
2.2 WCST测试及结果 观察组20例患者于治疗前及治疗后1个月(治疗后)行WCST,测试前3天内均未服用任何镇静催眠药物;对照组入组第2天行WCST测试。具体方法:将不同颜色、形状及数目的卡片展现于被试者眼前,被试者根据指示分类,完成正确分类6次或用完全部128张应答卡时测试结束,WCST由相关专业人员完成,使用统一指导语。记录WCST相关参数[7]:完成分类数(Cc)、错误应答数(Re)、持续性应答(Rp)、持续性错误(Rpe)及概念化水平(Cl%)。结果显示,观察组治疗前Cc、Cl%明显低于对照组,Re、Rp、Rpe均明显高于对照组(P均<0.01)。观察组治疗后Cc、Cl%均明显高于治疗前,Re明显低于治疗前(P均<0.05)。观察组治疗后Cc、Rp、Rpe高于对照组,Cl%低于对照组(P<0.05或<0.01)。见表2。

表2 两组WCST相关参数比较
注:与同组治疗前比较,△P<0.05;与对照组比较,*P<0.05,#P<0.01。
2.3 观察组治疗前后WCST各参数减分值与P300相关参数的关系 根据观察组治疗前后WCST各参数,计算其减分值,采用Pearson相关分析法分析治疗前后WCST各参数减分值与P300相关参数的关系。结果显示,WCST相关参数Cc减分值为3.08±2.64、Re减分值为-40.17±30.18、Rp减分值为-14.92±37.69、Rpe减分值为-16.67±27.09、Cl%减分值为35.29±27.48,观察组WCST相关参数中Rp、Rpe减分值均与P300靶刺激N1潜伏期呈正相关关系(r分别为0.591、0.616,P均<0.05),Cl%减分值与P300靶刺激N2潜伏期呈正相关关系(r=0.581,P<0.05)。见表3。观察组治疗前后WCST各参数减分值与P300靶刺激N1、P2、N2、P3波幅均无明显相关性(P均>0.05)。见表4。

表3 观察组治疗前后WCST减分值与P300靶刺激N1、P2、N2、P3潜伏期的关系
注:*P<0.05。
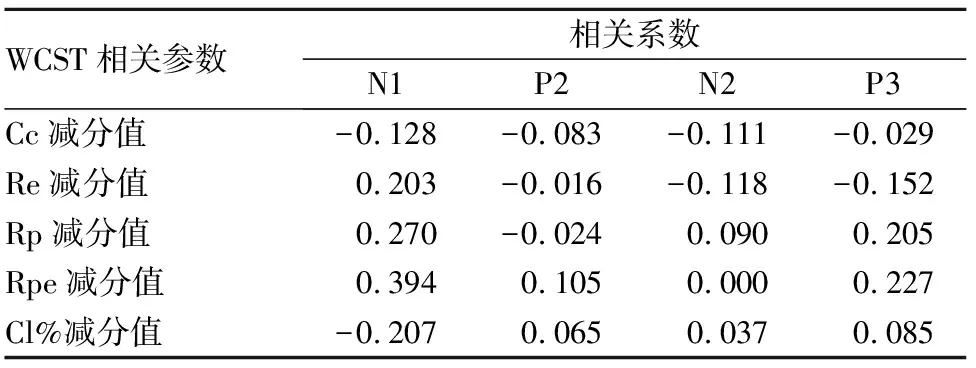
表4 观察组治疗前后WCST减分值与P300靶刺激N1、P2、N2、P3波幅的关系
3 讨论
额叶是执行功能的控制中枢,而执行功能又是认知功能的重要组成部分。执行功能损害能够反映患者额叶损伤情况,执行功能的核心成分包括工作记忆、任务转换和反应抑制三部分,是大脑额叶的主要功能之一[8,9]。Campbell等[10]研究发现,酒精性依赖患者在即刻记忆、延迟记忆、注意力、空间视觉、执行功能等认知功能存在广泛损伤。谭秀丽等[11]研究认为,酒精性依赖患者认知功能明显受损,且执行功能、记忆力受损程度与血浆Hcy水平呈正相关关系。
P300是用于检测被试者认知功能的一种无创且有效的方法,可对受试者认知过程进行功能定位。P300检测过程中N1和P2为外源性成分,是评价受试者合作程度的可靠指标;N2和P3为内源性成分,与个体的记忆、注意等认知过程有关。杜好瑞等[12]对酒精依赖患者进行GO/NOGO范式事件相关电位检测,发现患者存在反应抑制功能下降。本研究结果显示,观察组靶刺激N2、P3的潜伏期长于对照组,靶刺激N1、N2、P3的波幅低于对照组;从电生理角度说明长期饮酒患者大脑对信息的处理速度明显减慢,对外界刺激的警醒水平以及注意能力明显降低,兴奋度低,认知损害明显。这与闫社因等[13]研究结果基本一致。
WCST是用于测试患者的工作记忆、灵活性及执行功能,可进一步反映额叶功能。WCST相关参数中,Cc反映被试概念形成及运用的能力,Re反映认知转移能力,Rp反映概念形成、校正及对概念的可塑性,Cl%反映被试概念保持的能力;Rpe是WCST所有指标中提示有无脑损害以及是否有额叶局灶性损害的一项最有力指标,可反映认知转移能力。本研究结果显示,观察组治疗前Cc、Cl%明显低于对照组,Re、Rp、Rpe均明显高于对照组;说明酒精性精神障碍患者在概念形成、概念保持、校正及可塑性方面均差于正常人,也反映患者存在认知功能缺陷和额叶功能损伤。与既往研究[14]结论一致。本研究观察组治疗后1个月Cc、Rp、Rpe高于对照组,Cl%低于对照组;说明酒精性精神障碍患者即使得到有效治疗,仍存在认知功能损害,说明长期饮酒导致的部分损伤是不可逆的,与既往文献[15]报道一致,但观察组治疗后1个月Cc高于对照组,在一定程度上说明早期干预治疗对患者的认知功能损伤恢复有积极作用。本研究观察组治疗后Cc、Cl%均明显高于治疗前,Re明显低于治疗前;说明经系统治疗后,酒精性精神障碍患者的认知功能较治疗前得到明显改善,提示早期干预对酒精性精神障碍患者认知功能的改善具有重要意义。本研究结果显示,观察组WCST相关参数中Rp、Rpe减分值均与P300靶刺激N1潜伏期呈正相关关系,说明患者治疗前合作程度越低,治疗后学习概念能力改善程度及思维惰性或粘滞性恢复程度越差;Cl%减分值与P300靶刺激N2潜伏期呈正相关关系,说明患者治疗前感知觉形成速度越慢,治疗后记忆保存能力改善越明显。分析原因,长期大量饮酒导致的智力下降及人格改变等慢性酒精中毒症状即使系统治疗仍不能恢复;但患者入院常发生在过量饮酒后,治疗后虽戒断症状消失,但短时间内急性酒精中毒症状不能完全缓解,大脑处于抑制状态,知觉形成速度减慢,识别外界刺激受到影响;系统治疗后大脑抑制症状得以解除,部分认知功能如记忆能力等可恢复,记忆保存功能明显改善。
综上所述,酒精性精神障碍患者存在额叶执行功能损害,该损害具有一定可逆性,早期干预治疗对于减轻其额叶执行功能损害具有重要意义。本研究未能对观察组治疗后进行P300检测,且样本量较少,今后将扩大样本量并完善实验设计进行进一步验证。
参考文献:
[1] Perälä J,Kuoppasalmi K,Pirkola S,et al. Alcohol-induced psychotic disorder and delirium in the general population[J]. Br J Psychiatry,2010,197(3):200-206.
[2] Draper B,Karmel R,Gibson D,et al. Alcohol-related cognitive impaiment in New South Wales hospital patients aged 50 years and over[J]. Aust N Z J Psychiatry,2011,45(11):985-992.
[3] Naim-Feil J,Fitzgerald PB,Bradshaw JL,et al. Neurocognitive deficits,craving,and abstinence among alcohol-delpedent individuals following detoxification[J]. Arch Clin Neuropsychol,2014,29(1):26-37.
[4] 杜好瑞,穆俊林,张宁,等.男性酒依赖患者执行功能与事件相关电位P300研究[J].中国神经精神疾病杂志,2015,41(2):102-105.
[5] Gowing LR,Ali RL,Allsop S,et al. Global statistics on addictive behaviours: 2014 status report[J]. Addiction,2015,110(6):904-919.
[6] 陈彦方,等.中国精神障碍分类与诊断标准[M].3版.济南:山东科学技术出版社,2001:62-63.
[7] 刘哲宁.Wisconsin卡片分类测试的临床运用[J].国外医学:精神病学分册,1999,26(1):6-9.
[8] 郑东明,董晓宇,孙洪赞,等.遗忘型轻度认知功能障碍的执行功能损害[J].中国神经精神疾病杂志,2012,38(5):266-270.
[9] 金圭星,王学义,王岚,等.早期创伤后应激障碍的执行功能与额叶损害[J].中国神经精神疾病杂志,2013,39(5):257-263.
[10] Campbell JA,Samartgisa JR,Crowe SF. Impaked decision making on the balloon analogue risk task as a result of long-term alcohol use[J]. J Clin Exp Neuropsyehol,2014,35(10):1071-1081.
[11] 谭秀丽,胡建.酒依赖患者血浆Hcy水平与认知功能障碍的关系[J].神经疾病与精神卫生,2015,15(3):261-264.
[12] 杜好瑞,穆俊林,王传升,等.酒依赖患者反应抑制功能及事件相关电位研究[J].中华行为医学与脑科学杂志,2015,24(10):904-907.
[13] 闫社因,葛金剑,年艳.酒精所致精神障碍患者认知损害及相关因素研究[J].临床精神医学杂志,2012,22(1):21-23.
[14] 刘娟.酒精依赖与认知功能研究进展[J].临床心身疾病杂志,2013,19(5):476-478.
[15] Naim-Feil J,Fitzgerald PB,Bradshaw JL,et al. Neurocognitive deficits,craving,and abstinence among alcohol-dependent individuals following detoxification[J]. Arch Clin Neuropsychol,2014,29(1):26-37.
