枢椎以横突后支下缘与下关节突交界处为解剖标志行椎弓根植钉的CT测量
2018-06-04,,,
,, ,
(1.南华大学附属第二医院脊柱外科,湖南省衡阳市 421001;2.湖南环境生物职业技术学院;3. 南方医科大学人体解剖学教研室)
枢椎经椎弓根螺钉内固定技术能提供良好的稳定性、获得满意的融合率,已在临床上广泛应用。枢椎经椎弓根植钉的定位方法很多[1-5],如以关节突、棘突、椎板、滋养孔等解剖结构作为定位标志,但由于受到关节退行性改变、棘突或椎板骨折、患者个体体型差异或术者主观判断偏差等因素的影响,在实际手术操作中仍存在弊端,无法完全满足临床的需要。作者前期对枢椎干骨标本进行解剖研究发现[6]:枢椎横突后支后支下缘与下关节突外侧缘的交界处,该位置恒定、变异小,适合作为枢椎经椎弓根植钉的“参照点”解剖定位标志。本研究进一步在枢椎防腐湿性尸体标本上进行枢椎椎弓根植钉,结合CT扫描对相关参数及钉道进行测量和观察,为评估该项技术的可行性和安全性提供影像学依据。
1 材料和方法
1.1研究对象完整成人颈椎防腐湿性尸体标本20具(由南华大学解剖教研室及湖南环境生物职业技术学院医学院提供),性别不限,排除枢椎先天性发育畸形、椎动脉孔解剖变异及骨折、肿瘤破坏等。
1.2术前CT扫描使用荷兰Philips公司iCT 256排CT机进行0.5mm薄层扫描,在Philips IntelliSpace Portal工作站进行三维重建,层厚、层距为0.5mm,窗宽1500HU、窗位500HU,观察枢椎横突后支、下关节突及“参照点”解剖标志的大体影像特征。应用工作站软件自带的测绘工具,在横断面测量枢椎双侧椎弓根的中部宽度、长度及钉道内倾角(α),在矢状面测量椎弓根的高度及钉道头倾角(β)。
1.3植钉及术后CT扫描颈项部后正中切口,逐层分离,依次显露枢椎棘突及双侧椎板、侧块、下关节突、横突后支和椎弓根,双侧以横突后支下缘与下关节突外侧缘的交界处作为“参照点”解剖标志。经该解剖标志作水平线;再取椎弓根内、外侧缘与侧块的交点,两点之间连线的中点作纵垂线;两线的交点偏外1~2mm处为进钉点。按照术前CT测量参数选择合适直径及长度的螺钉(天津正天医疗器械有限公司),并参照术前测量的角度在20具枢椎尸体标本双侧椎弓根共植入40枚螺钉。
植钉后的标本再次行CT薄层扫描,观察钉道的完整性;在CT冠状面上,以螺钉是否穿破椎弓根皮质骨,以及穿破皮质骨后、位于椎弓根骨质外的螺钉的环径所构成角度的大小,对螺钉偏植的严重程度进行分级[7]:螺钉未突破椎弓根皮质骨为0级,暴露于椎弓根外的螺钉的环径角度0 °~90 °为1级、90 °~180 °为2级、180 °~270 °为3级、270 °~360 °为4级。统计螺钉偏植进入邻近结构的发生率,测量所植入螺钉的内倾角和头倾角并与术前CT测量的角度进行比较。
2 结 果
2.1术前CT观察及测量从CT三维重建图像上观察,枢椎横突后支、下关节突及两者交界处所形成的一明显向内侧的转折性凹陷,该解剖结构清晰、易于辨认,其前内侧以横突后支作为阻挡与横突孔相邻,前外侧为横突骨质游离端,内侧为椎弓根与下关节突移行部所行成的呈斜坡样隆起的骨性结构边缘,后方为C2/3关节突关节。其中,部分标本可见C2/3关节突明显退行性改变,关节间隙变窄、关节面硬化,边缘骨赘形成;但该解剖定位标志并未受C2/3关节突退变的影响,位置恒定。
横断面上测量,枢椎左侧椎弓根中部宽度、长度及钉道内倾角分别为(5.74±0.90)mm、(26.51±1.76)mm、(30.2±2.6) °,右侧椎弓根的中部宽度、长度及钉道内倾角分别为(5.82±0.96)mm、(25.84±1.58)mm、(32.7±1.4) °,双侧数据分析比较差异无统计学意义。矢状面上测得,枢椎左侧椎弓根高度及钉道头倾角分别为(8.90±1.43)mm、(22.5±1.4) °,右侧椎弓根的高度及钉道头倾角分别为(8.46±1.12)mm、(20.9±1.1) °,双侧数据分析比较差异无统计学意义。因此,将上述左、右两侧数据进行合并计算,得出枢椎椎弓根的高度、中部宽度、长度分别为(8.77±1.30)mm、(5.79±0.94)mm、(26.13±1.65)mm,钉道的内倾角(α)和头倾角(β)分别为(31.9±2.2) °、(21.2±1.3) °(见表1和图 1 A-D)。
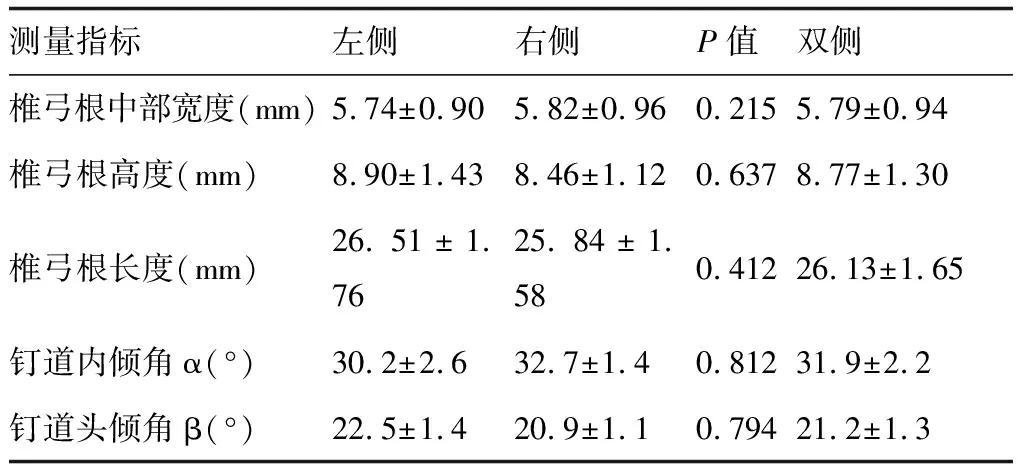
表1 枢椎植钉前各参数CT测量结果
2.2术后CT观察及测量所有标本术中均准确定位解剖标志点,局部结构未见变异情况,植钉过程顺利(见图1 E、F)。CT测量左侧植入螺钉的内倾角和头倾角分别为(31.8±3.1)°、(21.5±1.6)°,右侧植入螺钉的内倾角和头倾角分别为(33.4±2.3)°、(22.8±2.0)°,双侧数据分析比较差异无统计学意义,双侧数据合并分析后测得螺钉内倾角和头倾角分别为(32.7±2.8)°、(22.1±1.9)°,与术前CT测量角度比较差异无统计学意义(见表2和图1 G、H)。按照螺钉偏植严重程度分级[7]:40枚螺钉中,评为2级和1级各有1枚螺钉,两枚螺钉螺纹均穿破椎弓根外侧骨皮质,部分进入横突孔;还有1枚螺钉过长突破椎体前缘骨皮质2mm;螺钉偏植率为7.5%(3/40)。未发现螺钉进入椎管,矢状面扫描亦未见螺钉穿破椎弓根上部或下部骨皮质的情况。

表2 枢椎植钉后CT测量植钉角度
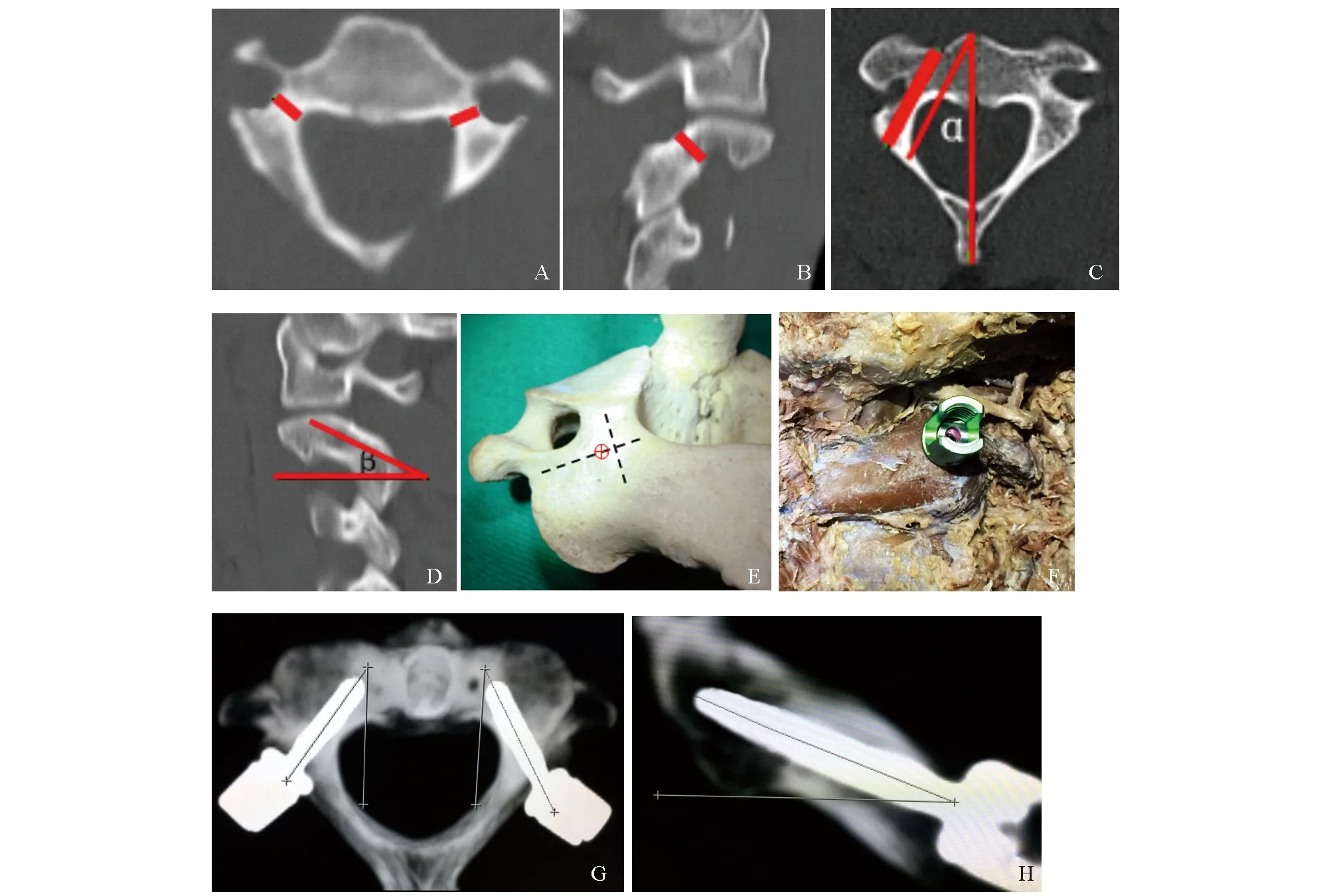
图1 枢椎植钉及其相关参数的CT测量A.椎弓根中部宽度. B.椎弓根高度. C.椎弓根长度及钉道内倾角(α). D.钉道头倾角(β). E.经椎弓根螺钉进钉点(⊕). F.植钉后的大体观. G.螺钉内倾角. H.螺钉头倾角
3 讨 论
枢椎经椎弓根螺钉内固定技术的解剖及影像学研究已有较多文献报道,由于枢椎自身解剖结构特殊,且枢椎椎弓根内壁与椎管、外壁与横突孔紧密相邻,因此,合适的进钉点和精准植钉角度是保证植钉成功的基本要素。Xu[1]以枢椎椎板上缘水平线以下5mm与椎管内壁旁开7mm的交点为进钉点,内倾角、头倾角分别为30°和20°。该研究小组于2001年采用该方法植入16枚螺钉,有4枚螺钉偏植进入横突孔,因而造成椎动脉损伤的几率较高;他建议直接显露椎弓根上壁和内侧壁进行直视下个体化置钉,16枚螺钉中仅有2枚螺钉轻微穿出椎弓根骨皮质。由此以来,直视下徒手植钉技术逐渐在临床上开始应用[2]。Lee[3]对180名亚洲人行寰枢椎内固定,通过CT扫描分析发现,枢椎经椎弓根螺钉的安全长度为22~28mm,植钉角度的安全范围为内倾角26°~40°、头倾角32°~46°。刘家明等[4-5]以椎板后方滋养孔作为枢椎椎弓根螺钉的固定进钉点,测量进钉点与椎板上缘、下缘及椎弓根内壁的距离分别为(3.32±0.63)mm、(8.33±1.21)mm和(6.85±1.00)mm,通过在60具枢椎干骨标本上以内倾角(19.83±3.83)°、头倾角 (30.12±6.02)°进行植钉,继之在31名临床患者以内倾角(17.52±3.81)°、头倾角 (34.29±4.18)°进行植钉,但发现仍有3%~7%的枢椎缺乏滋养孔。
作者前期通过对60具枢椎干燥骨标本的解剖测量发现[6]:枢椎以横突后支下缘与下关节突外侧缘交界处为解剖标志,与使用关节突、椎板等作为进钉点的解剖定位标志相比,该解剖结构位置比较恒定、且变异小,可作为枢椎经椎弓根植钉进钉点的定位标志。椎动脉紧靠横突孔内侧壁穿出后呈“S”形绕行至椎弓根外上方及寰椎侧块外侧上行进入寰椎横突孔,因此,探查进钉点时,以带钩神经剥离子紧沿颈2/3关节囊和枢椎侧块的外侧缘骨面进行,避免向前内侧或外上方刻意的过多剥离和显露,并不会损伤椎动脉,仍存在一定安全操作空间[8]。
通过CT测量发现,术前理想的钉道内倾角和头倾角分别为(31.9±2.2) °、(21.2±1.3) °,术后对植入螺钉角度的测量为内倾角(32.7±2.8) °、头倾角(22.1±1.9) °,两者比较差异无统计学意义,证明以此角度进行植钉是安全可行的。值得注意的是,作者前期研究中测量钉道内倾角为(26.95±1.88) °、头倾角为(22.81±1.61) °,两次数据通过对比可见本研究中螺钉内倾角度更大,我们推测其原因在于:首先,枢椎峡部-椎弓根部是容纳螺钉的主要部位,其紧邻椎管侧壁和横突孔内壁呈前高后低斜向走形。由于本次研究采用的是防腐湿性骨标本,松质骨内骨小梁保存情况更接近生理状态,因此在预备螺钉通道及螺钉拧入的过程中,螺钉把持力和钉道轨迹的控制能力更好,会引导螺钉偏向内倾直达椎体前部靠近中线部位,故而32.7±2.8°(30°~35°)可能能更客观反映植钉所需要的内倾角度。
枢椎经椎弓根螺钉规格的选择,主要参考因素是椎弓根的中部宽度及长度。作者前期对枢椎干骨标本的测量发现,椎弓根中部宽度及最大进钉长度分别为(5.50±1.48)mm和(25.91±1.15)mm,本次在CT测量上述值分别为(5.79±0.94)mm和(26.13±1.65)mm,与既往的研究报道结果基本一致[9]。本研究选用的螺钉直径为3.5mm、长度为24mm。当然,由于每种植钉方式选择的解剖定位标志和进钉点不同,采用的植钉角度也相应有所差异,所以螺钉偏植的发生几率并不相同,既往研究报道为5.4%~17.3%[7,10]。在本组研究中,按照Bydon提出的螺钉偏植严重程度分级,40枚螺钉中有37枚为0级;有2枚螺钉均突破横突孔内侧骨皮质,分别评判为2级和1级,通过术后CT扫描仔细分析螺钉偏植原因是由于进钉点过于偏外或内倾角度过小所致;还有1枚螺钉突破椎体前缘骨皮质2mm;未出现3级和4级螺钉偏植;螺钉总体偏植率为7.5%,与文献报道发生率相似,但也提示在实际手术操作前,通过CT详细评估并仔细测量椎弓根中部宽度、长度和植钉角度的重要性。
总之,从本次研究的结果来看,枢椎以横突后支下缘与下关节突交界处为解剖标志,以内倾角 30°~35°、头倾角20°~23° 进行植钉,进一步从CT影像学方面证实了是安全可行的。但由于本研究对象仍是枢椎尸体标本的基础研究、标本量尚小,仍存在一定局限性,尚亟待临床上得到进一步验证。
参考文献:
[1] XU R, NADAUD MC, EBRAHEIM NA, et al. Morphology of the second cervical vertebra and the posterior projection of the C2 pedicle axis[J]. Spine, 1995, 20(3):259-63.
[2] CAO L, YANG E, XU J, et al. “Direct vision” operation of posterior atlantoaxial transpedicular screw fixation for unstable atlantoaxial fractures: a retrospective study[J]. Medicine (Baltimore), 2017, 96(25):e7054.
[3] LEE CK, TAN TS, CHAN CYW, et al. Surgical morphometry of C1 and C2 vertebrae: a three-dimensional computed tomography analysis of 180 Chinese, Indian, and Malay patients[J]. Asian Spine J, 2017, 11(2):181-9.
[4] 刘家明,江建,刘志礼,等. 经滋养孔枢椎椎弓根螺钉进钉的解剖学研究[J].中国临床解剖学杂志, 2014, 32(6):637-9.
[5] LIU JM, JIANG J, LIU ZL, et al. A new entrance technique for C2 pedicle screw placement and the use in patients with atlantoaxial instability[J]. Clin Spine Surg, 2017, 30(5):E573-7.
[6] 唐晓军, 曹奇, 陈亮元,等. 枢椎椎弓根螺钉进钉点及植钉方式的解剖研究[J]. 中国修复重建外科杂志, 2015, 29(2):175-8.
[7] BYDON M, MATHIOS D, MACKI M, et al. Accuracy of C2 pedicle screw placement using the anatomic freehand technique[J]. Clin Neurol Neurosurg, 2014, 125:24-7.
[8] 唐晓军, 罗玲丽, 钟 秋,等. 枢椎以横突后支与下关节突交界处为解剖标志行椎弓根置钉的应用解剖研究[J].中国脊柱脊髓杂志,2017,27(11):1024-9.
[9] TAKAYASU M, AOYAMA M, JOKO M, et al. Surgical intervention for instability of the craniovertebral junction[J]. Neurol Med Chir (Tokyo), 2016, 56(8):465-75.
[10] MENDELSOHN D, DEA N, LEE R, et al. Bilateral pedicle and crossed translaminar screws in C2[J]. Asian Spine J, 2015, 9(5):783-8.
