通腑泄热、行气活血法治疗重症急性胰腺炎的疗效观察
2018-06-02潘以丰蔡海荣陈锦锋关轮捷李志雄陈建林邓建敏韩宇斌
潘以丰 蔡海荣 陈锦锋 关轮捷 罗 健 李志雄 陈建林 邓建敏 韩宇斌 陈 锴
(广东省佛山市中医院,广东 佛山 528000)
急性胰腺炎(AP)是指多种原因导致的胰酶激活,继而以胰腺局部炎症为主要临床特征,伴或不伴其他器官功能障碍的疾病,根据病情严重程度分为轻度、中度和重度3种类型。其中重症急性胰腺炎(SAP)伴有持续(>48 h)的器官功能衰竭,发生率占AP的10%~20%[1],SAP 病情危急,进展迅速,病情变化快,并发症多,病死率高[2]。随着社会的发展和生活习惯的改变,重症胰腺炎的发生率呈上升的趋势[3]。SAP的治疗分为外科手术治疗和内科保守治疗,外科手术治疗主要适用于明显胰胆管梗阻引起的重症急性胰腺炎,内科保守治疗仍是目前重症胰腺炎的主要治疗方式。随着生长抑素的出现,西药治疗本病的临床疗效得到提高,但总体死亡率仍维持在较高水平,预后仍较差[4]。中医药治疗SAP历史悠久,积累了丰富的经验。近年来,中西医结合疗法由于其疗效明显,越来越受到临床医生的关注。笔者所在医院消化科运用通腑泄热、行气活血法治疗SAP,疗效确切。现报告如下。
1 资料与方法
1.1 病例选择 1)诊断标准[1]:临床上符合以下3项特征中的2项,即可诊断为AP。(1)与AP符合的腹痛(急性、突发、持续、剧烈的上腹部疼痛,常向背部放射);(2)血清淀粉酶和(或)脂肪酶活性至少高于正常上限值3倍;(3)增强CT/MRI或腹部超声呈AP影像学改变。SAP的诊断标准[1]:符合AP诊断标准;伴有持续性(>48 h)器官功能障碍(单器官或多器官),改良Marshall评分≥2 分[5]。 2)纳入标准:符合 SAP 的诊断标准,并经增强CT扫描确诊;年龄18~65岁;签署知情同意书。3)排除标准:轻、中度SAP;年龄<18岁或>65岁;合并严重胃肠疾病如溃疡性结肠炎、细菌性痢疾、阿米巴虫、胃肠道肿瘤等;合并严重心脑血管、肝肾功能不全、血液系统疾病者;精神障碍患者;妊娠或哺乳期妇女;胆源性胰腺炎、胰腺肿瘤或其他手术所致SAP者。
1.2 临床资料 选取2014年1月至2016年12月于广东省佛山市中医院消化科住院治疗的SAP患者60例,随机分为对照组和观察组各30例。对照组男性24例,女性6例;平均年龄(51.30±13.90)岁。观察组男性25 例,女性 5 例;平均年龄(52.60±14.50)岁。 两组患者在性别、年龄等方面比较差异均无统计学意义(均P>0.05)。
1.3 治疗方法 对照组给予常规的西医治疗,包括密切监测病情,如监测生命体征和电解质、生化离子、炎症指标等;禁食和胃肠减压;抑制胃酸分泌,注射用奥美拉唑60 mg加入5%葡萄糖注射液500 mL中静脉滴注,每日2次;抑制胰腺外分泌,注射用奥曲肽100 μg缓慢静脉推注后以25 μg/h的速度静脉微量泵持续泵入,连续用5~7 d;减轻炎症反应,乌司他丁5000 U加入5%葡萄糖注射液500 mL中静脉滴注,每日1次;预防感染,注射用头孢曲松1 g加入0.9%氯化钠注射液100 mL中静脉滴注,每12小时1次;甲硝唑注射液1 g,静脉滴注,每8小时1次;营养对症支持治疗;维持水、电解质、酸碱平衡。观察组在对照组常规治疗的基础上,给予通腑泄热活血中药鼻饲 [大黄15 g(后下),柴胡 15 g,黄芩 15 g,芍药 10 g,法半夏10 g,枳实 15 g,甘草 6 g,厚朴 15 g,桃仁 15 g,败酱草15 g,当归 15 g,芒硝 10 g,连翘 10 g,延胡索 15 g,川楝子10 g],每日1剂,单煎,每次取药150 mL,经胃管注入给药。若胃肠功能恢复后每日1剂,每剂水煎2次,早晚口服。大承气汤[大黄15 g(后下),芒硝30 g、枳实 15 g、厚朴 15 g],煎煮取 600~1000 mL 灌肠,灌肠时注意使药液在肠道停留时间超过30 min,使药液里的有效成分充分吸收。两组疗程均为14 d。
1.4 观察指标 1)主要症状缓解时间:观察并记录治疗后重症患者腹痛、腹胀的缓解时间,首次排便时间,肠鸣音排气恢复时间。2)血液生化指标:检测患者治疗前后的血清淀粉酶(AMY)、C反应蛋白(CRP)和白细胞(WBC)的水平。 3)临床疗效。
1.5 疗效标准 参照《中药新药临床研究指导原则》[6]中疗效判定标准。临床痊愈:中医临床症状、体征消失或基本消失,证候积分0分。显效:中医临床症状、体征明显改善,证候积分0~2分。有效:中医临床症状、体征均有好转,证候积分2~4分。无效:中医临床症状、体征均无明显改善,甚或加重,证候积分4~6分。
1.6 统计学处理 应用SPSS21.0统计软件。计量资料以(±s)表示,计数资料用率(%)表示,计量资料用独立样本t检验,计数资料用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组临床疗效比较 见表1。观察组总有效率高于对照组(P<0.05)。

表1 两组临床疗效比较(n)
2.2 两组临床症状缓解时间比较 见表2。治疗后,观察组腹痛缓解、腹胀缓解时间、肠鸣音恢复时间和首次排便时间均短于对照组(均P<0.05)。
表2 两组临床症状缓解时间比较(d,±s)

表2 两组临床症状缓解时间比较(d,±s)
n组 别 肠鸣音恢复时间 首次排便时间观察组 1.86±0.14△ 1.68±0.11△对照组 2.67±0.25 3.69±0.23 30 30腹痛缓解时间 腹胀缓解时间5.12±0.31△ 4.06±0.18△7.24±0.23 6.14±0.24
2.3 两组实验室指标比较 见表3。治疗前,两组AMY、CRP、WBC 水平差别均不大(均P>0.05)。 治疗后,两组AMY、CRP、WBC水平均较治疗前降低(均P<0.05),且观察组AMY、CRP、WBC水平改善程度均优于对照组(均P<0.05)。
表3 两组实验室指标比较(±s)
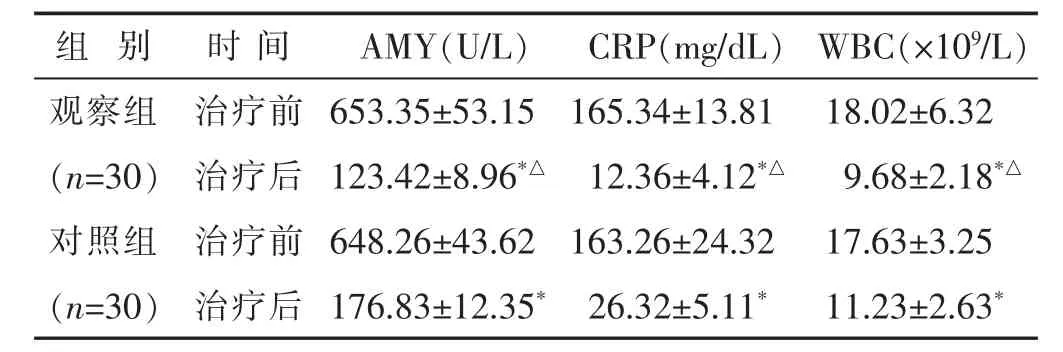
表3 两组实验室指标比较(±s)
与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05。
组 别 时 间 WBC(×109/L)AMY(U/L) CRP(mg/dL)观察组 治疗前 18.02±6.32(n=30) 治疗后 9.68±2.18*△对照组 治疗前 17.63±3.25 653.35±53.15 165.34±13.81 123.42±8.96*△ 12.36±4.12*△648.26±43.62 163.26±24.32(n=30) 治疗后 11.23±2.63*176.83±12.35* 26.32±5.11*
3 讨 论
SAP是由多种病因造成的胰腺组织自身消化甚至坏死的炎性反应,临床多表现为急性上腹部剧烈疼痛、恶心呕吐、发热以及血尿淀粉酶增高等特点[7]。SAP是伴有持续器官功能障碍的一种分型。SAP的发病因素较多,有胆源性、酒精性、高三酰甘油血症性、高钙血症性、药物性、手术和创伤和特发性等[8]。SAP病情危急,进展迅速,病情变化快,并发症多,病死率高,国外报道病死率高达20%~30%[9]。关于SAP的发病机制学说较多,其中最经典也是得到广泛认可的是炎症因子学说。炎症因子学说认为由于多种原因引起胰腺自身损害,胰腺组织出血坏死,坏死的胰腺组织大量渗出,产生局部炎症反应,刺激机体的白细胞单核细胞等产生CRP等炎症介质,各种炎症因子进入血液循环,激活全身各系统产生炎症介质,发生瀑布样级联反应[10],引起AP炎症扩散,导致全身炎性反应综合征、多器官功能障碍以致死亡[11]。重症胰腺炎患者易出现胃肠功能障碍等并发症,胃肠道障碍可以导致肠道菌群紊乱和移位,继而引起全身炎症反应,是炎症、病情控制不佳的关键因素,也成为SAP的启动因子[12],是多器官功能障碍的前期表现。胃肠道功能障碍导致患者免疫力低下,同样不利于感染控制。因此,促进SAP患者的胃肠功能恢复和减轻患者的炎症反应是治疗的两个重要环节。现代医学治疗SAP以内科保守治疗为主,外科手术治疗为辅,随着医疗技术的发展,SAP的临床效果呈上升趋势,但是导致的多器官功能障碍综合征和病死率却未得到明显的改善[13]。中西医结合疗法由于其疗效的优越性,越来越受到临床医生的关注。
SAP属于中医学“腹痛”“厥证”等疾病范畴,中医药治疗“腹痛”历史悠久,积累了丰富的经验[14]。中医学认为本病的病机是气机不畅,湿热内阻,腑气不通,气滞血瘀,故通腑泄热活血是SAP的主要治疗法则方法。通腑泄热活血中药方中,大黄通腑泄热,活血化瘀,柴胡疏肝利胆,行气活血,芍药缓急止痛,黄芩、连翘、败酱草、川楝子清热解毒,当归、延胡索、桃仁活血化瘀、行气止痛,芒硝软坚散结,枳实、厚朴行气通腑,半夏化湿,甘草调和诸药。通腑泄热、行气活血法具有减轻炎症反应,调节肠道功能,促进胃肠功能恢复的作用。大承气汤灌肠通腑泄热,给邪以出路,具有促进胃肠蠕动,调节胃肠道功能的作用[15]。
本研究显示,对SAP患者在常规治疗的基础上运用通腑泄热、行气活血法中药方口服和大承气汤灌肠,与对照组比较,可明显降低血清淀粉酶、CRP和WBC的水平,减少腹痛、腹胀缓解时间,减少肠鸣音恢复时间和首次排便时间,促进胃肠功能恢复。
综上所述,通腑泄热、行气活血法可以恢复SAP患者胃肠功能,降低血清淀粉酶、CRP和WBC水平,提高临床疗效,值得临床推广应用。
[1]王春友,李非,赵玉沛,等.急性胰腺炎诊治指南(2014)[J].中国实用外科杂志,2015,35(1):4-7.
[2]许璧瑜,唐旭华,钟雪丹,等.2例StevensJohnson综合征合并急性胰腺炎患者的护理[J].中华护理杂志,2014,49(6):748-751.
[3]Swaroop VS,Chari ST,Clain JE.Severe acute pancreatitis[J].JAMA,2006,291:2865-2868.
[4]张薛晖.探讨急性重症胰腺炎患者死亡预后因素[J].现代实用医学,2013,25(2):199-121.
[5]Banks PA,Bollen TL,Dervenis C,et al.Classification of acute pancreatitis-2012:revision of the Atlanta classification and definitions by international consensus [J].Gut,2013,62:102-111.
[6]中华人民共和国卫生部.中药新药临床研究指导原则[M].北京:中国医药科技出版社,2002:86.
[7]刘新.重症急性胰腺炎并发全身炎症反应综合征的临床特征及处理[J].浙江创伤外科,2012,17(1):30-32.
[8]芦波,杨红,钱家鸣.重症急性胰腺炎337例病因分析[J].中国实用外科杂志,2012,32(7):571-572.
[9]崔乃强,吴咸中.重症急性胰腺炎治疗的现况和展望[J].中国危重病急救医学,2004,16(12):705-707.
[10]Apodacatorrez FR,Lobo EJ,Monteiro LM,et al.Severe acute pancreatitis: results of treatment[J].Revista Do Colégio Brasileiro De Cirurgiões,2012,39(5):385-388.
[11]陈杰.暴发性急性胰腺炎继发多器官功能障碍综合征临床分析[J].现代中西医结合杂志,2013,22(25):2761-2763.
[12]Meakins JL,Marshall JC.Multiple organ failure syndrome[J].Arch Surg,1986,121(2):196-208.
[13]吴咸中.急性胰腺炎的中西医结合治疗[J].世界华人消化杂志,2001,9(4):417-418.
[14]朱生樑,黄天生,王高峰.重症急性胰腺炎中医辨证治疗现状与展望[J].时珍国医国药,2008,19(11):2811-2812.
[15]陈腾,奉典旭,李秋营,等.大承气汤治疗急性胰腺炎机制的研究进展[J].中国中西医结合急救杂志,2009,16(4):254-256.
