血清PA、TBA、GGT和ALP联合检测对肝脏疾病诊断的临床意义分析
2018-05-17丁慧红谢晓君皮艳霞冯国莲管旋羽刘家霞
丁慧红,杨 一△,谢晓君,胡 蓉,皮艳霞,冯国莲,管旋羽,刘家霞
(贵州省六盘水市水钢总医院:1.检验科;2.消化科 553000)
肝脏作为人体内的重要器官之一,参与着机体内众多的生化反应和新陈代谢活动,该器官的各种生物学变化对生理系统及机体整体的代谢水平均产生显著影响[1]。因此,借助临床检测手段尽早地对肝脏疾病进行全面准确诊断可缩短病程、提高疾病治愈概率、减轻患者痛苦。本研究通过对肝病患者和健康人群血清中的前清蛋白(PA),总胆汁酸(TBA),γ-谷氨酰转肽酶(GGT)和碱性磷酸酶(ALP)的检测和分析,探讨这4种生化标志物联合检测对肝脏疾病诊断的价值和意义。
1 资料与方法
1.1一般资料 选择本院2015年11月至2017年11月收治的296例住院肝病患者,其中男184例,女112例,年龄21~78岁,平均53.6岁。分为病毒性肝炎组(VH组,n=117)、肝硬化组(HC组,n=84)和原发性肝癌组(PH组,n=95)。另外选取相同时间段的健康成年人(NC组)125例,其中男78例,女47例,年龄19~82岁,平均52.9岁,均来源于本院正常体检的健康人群,无肝肾疾病史,经生化检测仪测定分析肝肾功能、血脂、心肌酶等指标均正常。本研究已经本院伦理委员会审核同意,试验中的所有受试对象均签署了知情同意书,两组年龄、性别、身高、体质量等方面比较差异无统计学意义(P<0.05),具有可比性。
1.2方法 各受试者均于清晨空腹抽取3~4 mL静脉血,离心(4500 r/min,8 min)后留取上层血清,即刻送检,1 h内完成检测,以避免标本溶血。检测项目包括血清PA、TBA、GGT和ALP。全部4种生化指标均由迈瑞BS2000M型全自动生化分析仪(中国深圳)检测,试剂和校准品来自于重庆中元生物技术有限公司,其中TBA采用循环酶法测定,GGT和ALP采用速率法测定,PA采用免疫比浊法。各检测指标的正常参考范围如下:PA 150~400 mg/L,TBA 0~12 μmol/L,GGT 11~50 U/L,ALP 0~500 U/L。
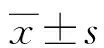
2 结 果
2.14种生化指标检测结果比较 各组血清样本检测结果如表1所示:VH、HC和PH组中TBA、GGT和ALP的检测结果均明显高于NC组,而3组样本中PA水平则明显低于NC组,差异有统计学意义(P<0.05)。
2.2各组样本检出率比较 各组血清样本中4种生化指标检出率和联合检出率如表2所示,4种检测指标在VH、HC和PH组中阳性检出率均明显高于NC组(P<0.01)。在同一组样本范围内,4种指标的联合检出率均明显高于各自单独检出率,差异有统计学意义(P<0.05)。
2.34种指标的诊断效能评估 4种指标及其联合检测对病毒性肝炎、肝硬化和原发性肝癌的诊断效能分别如表3~5所示。联合检测的灵敏度均明显高于各自单独灵敏度(P<0.05);除病毒性肝炎中的GGT外,联合检测的阴性预测值均明显高于各指标的阴性预测值(P<0.05);联合检测的特异度明显降低(P<0.01);阳性预测值基本无明显变化。

表1 4组血清样本生化指标检测结果
a:P<0.05;b:P<0.01,与NC组比较
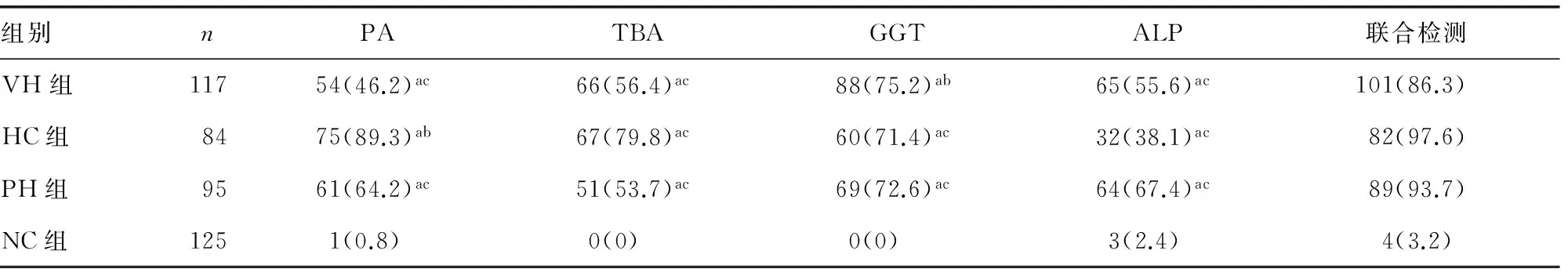
表2 4组血清样本中各生化指标检出率[n(%)]
a:P<0.01,与NC组比较;b:P<0.05,c:P<0.01,与联合检测比较
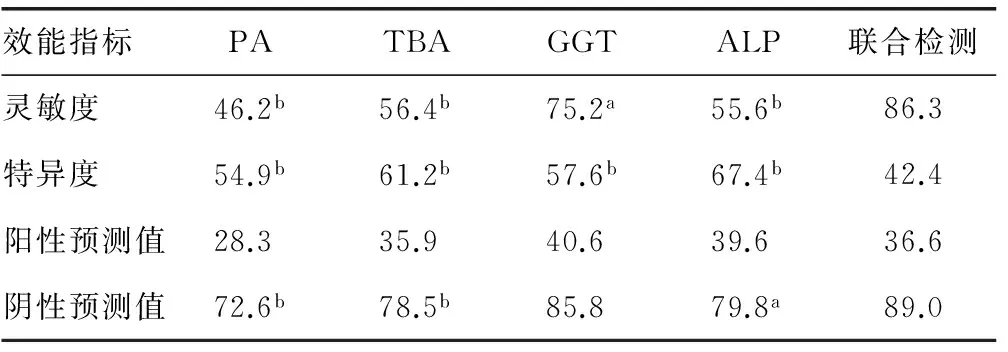
表3 4种指标对病毒性肝炎的诊断效能(%)
a:P<0.05;b:P<0.01,与联合检测比较
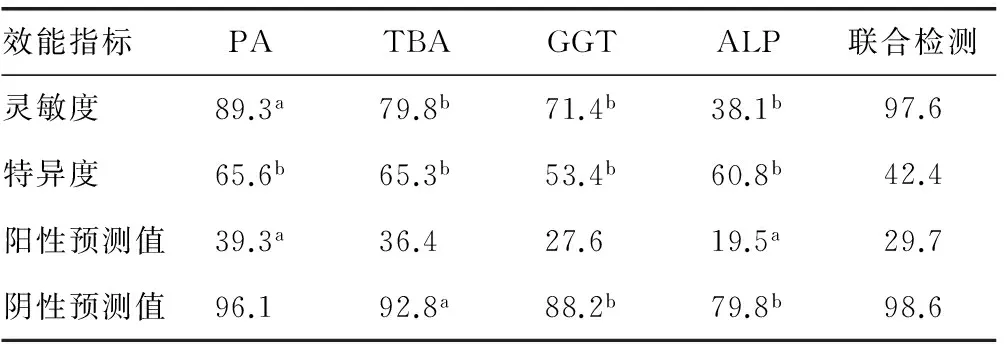
表4 4种指标对肝硬化的诊断效能(%)
a:P<0.05;b:P<0.01,与联合检测比较
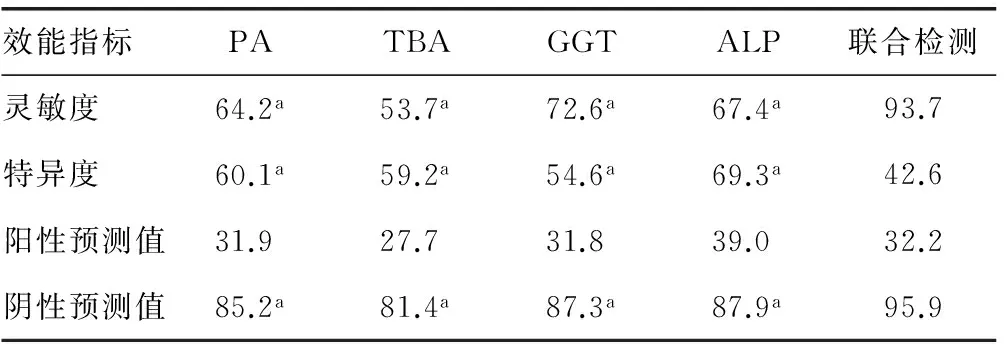
表5 4种指标对原发性肝癌的诊断效能(%)
a:P<0.01,与联合检测比较
3 讨 论
肝脏作为人体新陈代谢和排异解毒的重要器官,其内部发生的病理学或病理生理学变化往往会导致机体血液中多种肝功能指标的水平异常,因此,在临床检验工作中经常通过采集外周静脉血检测敏感生化指标而为肝脏疾病的确诊和分型提供重要依据[2]。
肝脏组织合成和分泌的PA在血液中发挥重要的物质运输和免疫调节作用,并与机体内多种生理或病理状态有着密切关系[3]。由于PA能够在一定水平上反应肝脏的生理状态和生物学功能,故在临床上被广泛应用于肝脏疾病的检验和诊断[4]。由于PA在机体内半衰期长且相对分子质量较大[5],因此成为可提示肝脏损伤的更为敏感和快捷的生化指标,但也正是此种原因导致该物质对慢性肝炎或持续性肝脏疾病诊断的特异度不佳。胆汁酸是胆固醇代谢的终产物,在肝脏中生成,存储于胆囊,参与肠道的物质消化和吸收功能,而后通过肝肠循环返回肝脏,因此通常情况下正常机体血液中TBA的水平是比较低的,其新陈代谢和生理水平与肝脏功能状态有很大的关系[6]。当肝细胞和肝内管道由于炎症、肿瘤等侵袭而受到明显损伤时,肝脏对胆汁酸的重吸收能力下降,过多的胆汁酸被释放入血以致外周血中的该物质浓度异常升高[7],由此可见胆汁酸是显示肝组织损伤和肝内管道堵塞的较好指标[8]。另有研究报道,在肝炎和肝硬化疾病中,总胆红素、谷丙转氨酶、谷草转氨酶等项目的敏感度明显低于PA和胆汁酸[9]。因此本研究选择了血清PA和TBA水平作为分析和评估肝功能损伤程度的指标,以期为肝炎、肝硬化和肝脏肿瘤的临床诊断提供一定的参考。
人体内的GGT和ALP广泛分布于多种组织和器官中,血液中的GGT主要来源于肝脏,在胞质的线粒体中合成,该物质为γ-谷氨酰循环的限速酶之一[10],在机体内参与着多种生物学反应。有研究报道,在肝胆疾病,特别是严重的肝实质损伤、管道梗阻和肝脏肿瘤中,GGT检测的阳性检出率较高[11-12],但在肝硬化和慢性肝炎等普通患者血清中该指标水平可能不会出现明显异常,而在肝癌和弥散性肝炎等严重肝损伤时GGT则会显著升高[13]。ALP是一种二聚体蛋白质酶,由4种不同基因编码的蛋白亚基构成了6种的同工酶形式,且各自分布于不同的器官组织中[14],在碱性条件下该酶催化底物脱磷酸化,发挥相应的生物学作用。正常情况下血清ALP水平保持较低水平,当肝脏出现异常,肝内管道或胆管堵塞导致其无法排入肠道而分泌入血[15],血清ALP水平明显升高,因此ALP水平也是评估肝脏损伤的重要指标[16]。在肝炎、肝硬化、肿瘤等肝脏疾病中血清ALP水平均明显升高,但3种疾病间无明显差异,可见总ALP水平检测对肝脏疾病诊断的特异度较差[17]。需对ALP进行同工酶分型和测定,或结合其他肝功能标志物水平进行分析。鉴于PA、TBA、GGT和ALP 4种指标在诊断中优缺点和各自特点,其结合使用有利于优势互补,弥补缺陷,提高检测的敏感性和准确率。同时,4种物质作为肝功能的常规项目,获取和检测操作均比较方便,因此本研究选择PA等4种指标联合检测以评估其在病毒性肝炎、肝硬化和原发性肝癌中的诊断效能。
从本研究结果可以看出,VH、HC和PH组中TBA、GGT和ALP的检测结果均显著高于NC组,而3组样本中PA水平则明显低于NC组。在同一组样本范围内,4种指标联合检测的阳性率均显著高于各自单独的阳性率,这提示4种指标联合的检测方法能够明显提高3种肝脏疾病的检出率。联合检测的灵敏度和阴性预测值明显高于各指标单独检测水平;但联合检测的特异度明显降低,阳性预测值基本无明显变化。由此可见,除检出率之外,联合检测方法预测检测结果为阴性的患者的准确性明显升高,进而能够明显降低阴性检测结果人群的漏诊率。另外,检测结果为阳性患者联合检测的真阳性的预测准确率无明显变化,但其特异度明显降低,这是由于本研究在计算联合检测的特异度时,将出现1种及以上指标异常的血清均归类为阳性标本,4种指标的异常水准设置均相对较低,这就明显提高了统计结果的假阳性率。因此在3种肝脏疾病临床诊断中,对待4种指标联合检测出现阳性的患者,建议考虑阳性指标的数量和异常程度,因为肝炎、肝硬化和原发性肝癌的同一标志物水平也可能有较大差异,甚至出现部分患者指标保持正常的现象;同时,必要时也可结合其他肝功能指标及超声学和影像学结果加以诊断和鉴别诊断。
近年来,国内许多课题组对数种血清生化标志物联合筛查肝脏疾病都进行了探索和分析,并取得了显著的研究成果。研究组选择的大多为谷丙转氨酶、谷草转氨酶、胆红素、GGT、ALP等常规肝功能指标[11-14],或者高尔基体糖蛋白、岩藻糖苷酶、甲胎蛋白异构体等新型检测指标[18-19],这些标志物联合检测在3种肝脏疾病诊断方面发挥了重要作用,但也普遍存在着诊断敏感性不高,检测方法复杂、繁琐或反应机体异常状态不够全面等缺陷[20]。本研究选择PA、TBA、GGT和ALP作为联合检测指标,在近年来的研究中较为少见,相比之下该组合的阳性检出率较高,组合指标反映与肝脏有关的多种器官系统的生理学和病理学状态,且各指标作为常规肝功能检测和正常体检项目,容易获得。
综上所述,PA、TBA、GGT和ALP作为常规的肝功能指标,其联合检测在病毒性肝炎、肝硬化和原发性肝癌等疾病早期筛查和临床确诊及肝功能状态评估等方面均具有重要意义。但是鉴于本研究收集的标本数量有限,所得结果与真实值之间可能存在一定的误差,本课题组下一步工作将增加标本收集数量,进一步探讨联合检测整体的阳性判断阈值和特异性。
参考文献
[1]DUARTE S,SABER J,FUJII T,et al.Matrix metalloproteinases in liver injury,repair and fibrosis[J].Matrix Biology,2015(44/46):147-156.
[2]BADIA T M,LEIVA B E,LLOP T J,et al.Liver function test alterations associated with parenteral nutrition in hospitalized adult patients:incidence and risk factors[J].Nutr Hosp,2012,27(4):1279-1285.
[3] Nash P.Transthyretin (aka Prealbumin):why is it part of TPN labs?[J].Neonatal Netw,2009,28(5):339-341.
[4]HUTCHINSON D R,HALLIWELL R P,SMITH M G,et al.Serum"prealbumin" as an index of liver function in human hepatobiliary disease[J].Clin Chim Acta,1981,114(1):69-74.
[5]林一民,黄学梅,易琳,等.血清PA、ALB及TBA联合检测在肝病诊断中的应用价值[J].重庆医学,2011,40(34):3455-3456,3459.
[6]LALISANG T J.Serum bile acid:an alternative liver function marker in the obstructive jaundice patient[J].Acta Med Indones,2012,44(3):233-238.
[7]Malhi H,Camilleri M.Modulating bile acid pathways and TGR5 receptors for treating liver and GI diseases[J].Curr Opin Pharmacol,2017(37):80-86.
[8]邬蜀军,王祖碧,周筱梅,等.血清总胆汁酸与传统肝功能酶学指标在肝胆疾病中的比较[J].检验医学与临床,2012,9(9):1040-1041.
[9]周志东,林霞.血清总胆汁酸和前清蛋白测定在不同肝病中的临床意义[J].检验医学与临床,2010,7(23):2634-2635.
[10]LIU L,LAN Q,LIN L,et al.Gamma-glutamyl transpeptidase-to-platelet ratio predicts the prognosis in HBV-associated acute-on-chronic liver failure[J].Clin Chim Acta,2017,21(476):92-97.
[11]柳颖,林慧铭.血清ALT,AST,GGT检测在肝脏疾病诊断中应用研究[J].国际检验医学杂志,2017,38(16):2293-2295.
[12]K H A.The serum gamma glutamyl Transpeptidase:a non invasive diagnostic Bio marker of chronic anicteric non alcoholic liver diseases[J].J Clin Diagn Res,2013,7(4):691-694.
[13]沈剑平.AFP、AFU、GGT、ALP及CA19-9联合检测对肝癌的诊断价值[J].国际检验医学杂志,2012,33(10):1179-1180.
[14]ZHAN F J,WATANABE Y,SHIMODA A,et al.Evaluation of serum bone alkaline phosphatase activity in patients with liver disease:comparison between electrophoresis and chemiluminescent enzyme immunoassay[J].Clinica Chimica Acta,2016,460(460):40-45.
[15]POUPON R.Liver alkaline phosphatase:a missing Link between choleresis and biliary inflammation[J].Hepatology,2015,61(6):2080-2090.
[16]位松华.ALT、AST、ALP、γ-GT组合实验室检验结果分析在各类肝胆疾病诊断中的临床价值[J].检验医学与临床,2016,13(6):848-849.
[17]庞博,吴丽娟.等电聚焦法检测碱性磷酸酶同工酶在肝癌和肝癌骨转移鉴别诊断中的应用[J].检验医学与临床,2015,12(1):1-3.
[18]张建华,马玉梅,闫波.3种指标联合检测诊断原发性肝癌的分析[J].国际检验医学杂志,2017,38(1):92-93.
[19]郝建军,陈云,袁付平.血清4项指标联合检测对原发性肝癌的诊断价值[J].检验医学与临床,2015,12(24):3689-3691.
[20]耿不平.今日精准肝脏外科中的问题[J].中华消化外科杂志,2017,16(2):116-119.
