首例输入性布氏罗得西亚锥虫病病例分析
2018-05-17,,,
,,,
2017年8月14日,一名从非洲肯尼亚、坦桑尼亚旅行回国的人员诊断出非洲锥虫病。患者41岁,7月22到8月6日前往肯尼亚、坦桑尼亚旅游,回国后2天开始发热。发病后1周实验室确诊为布氏罗得西亚锥虫(Trypanosomabruceirhodesiense,T.b.rhodesiense),为我国首例输入性布氏罗得西亚锥虫病(Rhodesian human African trypanosomiasis,rHAT)。
1 病例资料
患者,女,福州人,41岁,家庭主妇。2017年7月22日-8月6日,跟随旅行团从广州前往肯尼亚、坦桑尼亚旅行。回国2天后开始反复发作性高热,体温最高40 ℃,伴畏冷、乏力、头痛,无咳嗽、咳痰,无腹痛、腹泻,无恶心、呕吐、肌肉酸痛。8月8日晚就诊于福建省某三甲医院,次日就诊于福建省医科大学附属协和医院发热门诊,11日收入协和医院感染科,予以抗感染对症等处理,体温控制不佳,病情越发严重。14日协和医院送血样到福建省疾病预防控制中心要求检测疟原虫,经疟疾快速诊断试验(RDT)检测为阴性,血涂片镜检未检出疟原虫,但发现鞭毛状细长虫体,根据虫体形态特征等鉴定为非洲锥虫,次日血样送中国疾病预防控制中心寄生虫病防治所通过特异基因片段扩增和测序,确定为布氏罗得西亚锥虫。
2 实验室检查
取一滴患者外周血制作薄血膜涂片,2%吉氏染色液染色30 min,油镜下观察虫体形态。布氏罗得西亚锥虫为锥鞭毛体,分为无鞭毛的短粗型(图1,A)和具有鞭毛的细长型(图1,B)以及过渡型,大小为(16~42)μm×(1~3)μm不等,体形似叶,前端逐渐变为细尖,后端较圆。虫体胞质呈淡蓝色,细胞核位于虫体中央,呈红色或红紫色;近后端有1扁圆形的动基体,为深红色,点状;虫体的一侧有宽而呈波浪状的波动膜,淡蓝色;有1根鞭毛自动基体发出,沿波动膜的边缘向前延伸,在前端伸出,成游离的鞭毛;细胞质内有深蓝色的异染质(volutin)颗粒。
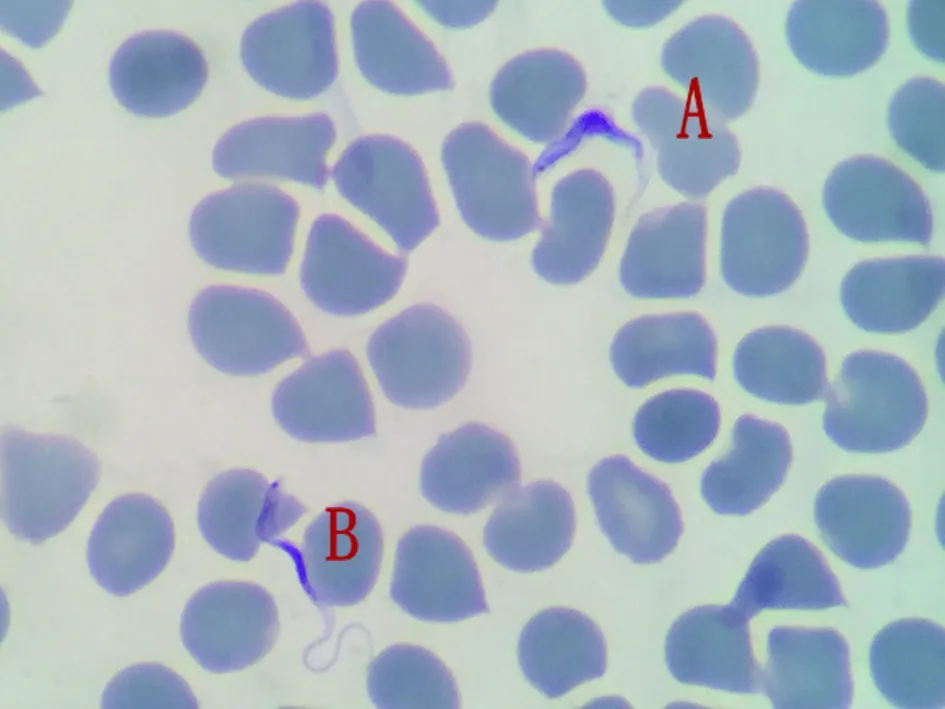
图1 吉氏染色薄血膜中的布氏罗得西亚锥虫(A—短粗型,B—细长型)Fig.1 Trypanosoma brucei rhodesiense in a Giemsa-stained thin blood(A—Stubby type,B—Slender type)
3 流行病学史
患者平时居住于福州,于2017年7月参加肯尼亚、坦桑尼亚旅行团,22日从广州前往肯尼亚内罗毕, 次日抵达,之后分别游历了肯尼亚内罗毕、察沃东、察沃西,追寻各类动物足迹;26日前往坦桑尼亚,分别在恩戈罗恩戈罗自然保护区、赛伦盖蒂国家公园游猎;30日回到肯尼亚,在马赛马拉国家公园、埃尔门泰塔湖、博格利亚湖景区旅游;8月5日从博格利亚回到内罗毕乘坐飞机飞回广州,6日抵达广州,结束旅行。
患者自诉在旅行期间,穿着短袖、长裙和凉鞋,在坦桑尼亚的赛伦盖蒂国家公园中,乘坐观光车时遭遇类似牛苍蝇之类的昆虫叮咬,叮咬后无明显不适。回国后发现右脚后跟,有一暗红色包块,中央有破溃,周围有点肿胀,中间压痛,质地较软(如图2)。住院期间,经碘伏消毒处理,已经愈合。
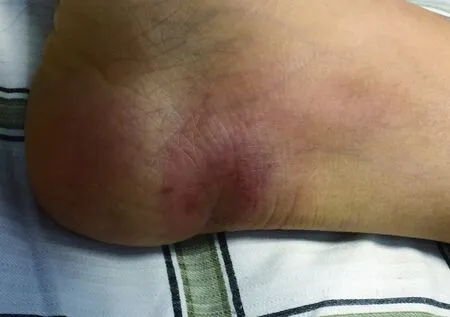
图2 布氏罗得西亚锥虫病患者的皮肤下疳Fig.2 Chancres due to infection with Trypanosoma brucei rhodesiense
4 治疗经过
根据脑脊液检查结果,脑脊液透明无色,未检测出锥虫,且白细胞≤5 mm3,判定为病程的第一阶段,进行第一阶段的治疗。治疗布氏罗得西亚锥虫病病程第一阶段,首选药物为苏拉明(Suramin),由于目前我国无该药物储备,联系世界卫生组织调取药物,需要时间。故8月15、16、17日先使用患者自行从香港购买的戊烷脒(Pentamidine Isethionate)每天4 mg/kg×3 d,肌肉注射或者生理盐水稀释后2 h内静脉滴注。8月18日苏拉明(Suramin)到药,第1次4 mg/kg静脉注射,无明显不良反应后,第1、3、7、14、21 d给予20 mg/kg静脉注射,一次注射剂量不超过1 g。8月17日患者外周血涂片已经检测不出锥虫,目前患者整个疗程结束,症状消失,血液和脑脊液复查均未检出非洲锥虫,痊愈出院。
5 讨 论
非洲锥虫病(Human African Trypanosomiasis,HAT)又名为睡眠病(Sleeping sickness),由舌蝇(采采蝇)传播,主要流行于非洲中部(南纬20°与北纬20°之间)、撒哈拉沙漠以南的36个国家。其病原体有两种,布氏冈比亚锥虫(Trypanosoma brucei gambiense)和布氏罗得西亚锥虫,布氏冈比亚锥虫引起慢性感染,分布于非洲西部和中部的24个国家,占报告病例的97%以上;布氏罗得西亚锥虫引起急性感染,主要流行于非洲东部和南部的13个国家,占报告病例的3%以下[1]。但是在非疫区报告的输入性锥虫病中,布氏罗得西亚锥虫病占比例较大(76.4%)[2]。据文献等相关报道本例患者为全国首例输入性布氏罗得西亚非洲锥虫病,同时也是我国第2例输入性非洲锥虫病, 2015年江苏省报告我国首例输入性非洲锥虫病,为布氏冈比亚锥虫[3]。
长期以来非洲锥虫病威胁着南撒哈拉非洲36个国家中的成百万人,在持续开展控制工作之后,新发病例数出现下降。2000年和2012年之间报告发生的非洲人类锥虫病新发病例数降低了73%,2009年,报告发生的病例数50年来首次降到1万例以下,2015年记录了2 804例病例,危险人群大约有6 500万人[4]。但是随着经济全球化的进一步发展,旅行、经贸、文化等人员交流往来的频繁,疾病诊断技术进步,疫情监测体系的敏感性提高,非疫区报告输入性病例数持续增加[5]。输入性患者主要为一些前往非洲东部和南部国家野生动物园观光的旅客,尤其是坦桑尼亚的赛伦盖蒂国家公园,常有输入性病例报告在此处遭受采采蝇叮咬而感染[6]。本例输入性罗得西亚锥虫病病例流行病学史与文献报告的输入性非洲锥虫病情况相似。因此从非洲疫区野生动物园游玩回国旅客,2周左右出现发热等不适,且查体发现下疳或淋巴结肿大,应警惕布氏罗得西亚锥虫感染可能。
该输入性布氏罗得西亚锥虫病的发现,也提示发热病人血涂片检查的必要性。由于我国没有非洲锥虫病流行,且输入性病例极少,临床医生对该病不熟悉,因此只将样品送检“疟疾”,如果只使用疟疾快速诊断试剂进行疟原虫检测,就无法检出锥虫,极大延误了病人的诊断和治疗。
近些年由于国际交往、援非及劳务输出等,由此带来的输入性疾病风险逐渐增大,应加强临床医务人员的培训,提高输入性疾病的诊疗水平;进一步加强对此类我国新发、少见、罕见、输入性寄生虫病的诊断、治疗等技术药品储备,提升输入性寄生虫病的防控和处置能力。同时对援非工作人员、赴非务工或旅游人员应进行包括锥虫病等在内的热带病防治知识教育等。
参考文献:
[1] WHO media centre. Trypanosomiasis, human African (sleeping sickness)[EB/OL].(2017-01-01)[2017-10-15] http://www.who.int/mediacentre/factsheets/fs259/en/
[2] Neuberger A,Meltzer E,Leshem E, et al. The changing epidemiology of human African trypanosomiasis among patients from nonendemic countries-1902-2012[J]. PLoS One, 2014, 9 (2):e0088647.DOI:10.1371/journal.pone.0088647
[3] 孙懿,黄韦华,牛紫光,等.1例输入性非洲锥虫病的病原学鉴定[J].中国寄生虫学与寄生虫病杂志,2016,34(4):350-354.
[4] Aksoy S,Buscher P,Lehane M,et al. Human African trypanosomiasis control: Achievements and challenges[J]. PLoS Negl Trop Dis,2017,11 (4):e0005454. DOI:10.1371/journal.pntd.0005454
[5] Urech K,Neumayr A,Blum J.Sleeping sickness in travelers- do they really sleep?[J]. PLoS Negl Trop Dis,2011,5 (11):e1358.DOI: 10.1371/journal.pmed.0050055
[6] Gómezjunyent J,Pinazo MJ,Castro P,et al. Human african trypanosomiasis in a Spanish traveler returning from Tanzania[J]. PLoS Negl Trop Dis,2017,11 (3):e0005324. DOI:10.1371/journal.pntd.0005324
