分析子宫肌瘤全子宫切除与次全子宫切除术对卵巢与性功能的影响
2018-05-14李静
李静

【摘 要】 目的 : 分析子宫肌瘤全子宫切除与次全子宫切除术对卵巢与性功能的影响。方法 : 将90例子宫肌瘤患者作为研究对象,采用双盲法将其分为对照组与观察组,各45例。对照组行全子宫切除术,观察组行次全子宫切除术,评价临床疗效。结果 : 1)比较手术指标,观察组显著优于对照组(P<0.05);2)评价卵巢功能,治疗前无明显差异(P>0.05),治疗后差异显著(P<0.05);3)评估性功能,观察组明显优于对照组(P<0.05);4)统计并发症,观察组发生率低于对照组(P<0.05)。结论 : 相比全子宫切除术,次全子宫切除术治疗子宫肌瘤,对卵巢功能无明显影响,且有助于改善性功能,安全可靠。
【关键词】 子宫肌瘤;全子宫切除;次全子宫切除;卵巢;性功能
Analysis of the effects of hysterectomy and subtotal hysterectomy on ovary and sexual function of uterine leiomyoma
Li Jing
Jintang First People's Hospital, Chengdu, Sichuan 610400
[Abstract] Objective:To analyze the effects of hysterectomy and subtotal hysterectomy on ovarian and sexual function. Methods: 90 patients with hysteromyoma were divided into control group and observation group by double blind method. Total hysterectomy was performed in the control group and subtotal hysterectomy was performed in the observation group. Results: Compared with the surgical indexes, the observation group was significantly better than the control group in evaluating ovarian function (P<0.05). There was no significant difference before treatment (P>0.05), but there was significant difference after treatment (P<0.05) in evaluating sexual function, and the observation group was significantly better than the control group (P<0.05). The incidence of complications in the observation group was lower than that in the control group (P<0.05). Conclusion: Compared with total hysterectomy, subtotal hysterectomy has no significant effect on ovarian function and is safe and reliable.
[Key words] Hysteromyoma; Total hysterectomy; Subtotal hysterectomy; Ovary; Sexual function
子宮肌瘤,是女性常见疾病,由子宫平滑肌细胞增生而成,其中有少量纤维结缔组织作为一种支持组织而存在,因而称其为子宫平滑肌瘤较为确切。简称子宫肌瘤。疾病诊断时,需将其与多种疾病鉴别开,以免误诊、漏诊,如子宫腺肌病及腺肌瘤、盆腔炎性包块、子宫内翻、子宫畸形、妊娠子宫等。目前,药物治疗、手术治疗、聚焦超声治疗是治疗子宫肌瘤的常用方法。药物治疗中,常用药物有促性腺激素释放激素激动剂(GnRHa)、米非司酮、达那唑、他莫昔芬、雄激素类药物等。手术治疗中,肌瘤切除术、子宫动脉栓塞术与子宫切除术是常用术式。近些年,随着医疗技术不断发展,大量先进仪器设备引入临床,手术操作日渐成熟,大大提升了疗效,手术治疗被广泛用于临床治疗[12]。本文作者将90例患者分为两组,分别采取全子宫切除术与次全子宫切除术治疗,比较临床疗效,旨在探讨观察子宫肌瘤全子宫切除与次全子宫切除术对卵巢与性功能的影响,现总结报道如下。
1 资料及方法
1.1 一般资料
选取2017年1月至2018年2月本院收诊的90例子宫肌瘤患者作为本次研究的对象,采用双盲法,将其平均分为 对照组与观察组,每组各有45例。纳入标准:1)符合《妇产科学》中关于子宫肌瘤的诊断标准;2)临床上,以下腹部包块、排尿排便困难及月经量多等为主要表现;3)无手术禁忌证;4)1年内,未服用对生殖内分泌有影响的药物;5)经过医院相关伦理委员会的批准并且充分征得患者的知情同意。排除标准:1)恶性肿瘤病变患者;2)心、肝、肾等器官功能不全的患者;3)认知功能障碍患者; 4)甲亢、糖尿病等内分泌疾病患者;5)哺乳期、妊娠期女性;6)精神疾病患者;7)手术禁忌证患者。对照组中,患者最小29岁,最大50岁,平均(42.30±5.91)岁, 病程1~5年,平均(3.10±0.17)年,体质量45~61kg,平均(55.90±2.18)kg,其中,27例单发,18例多发。观察组中,患者最小25岁,最大49岁,平均(41.30±5.47)岁,病程1~7年,平均(3.00±0.21)年,体质量48~62kg,平均(56.20±2.03)kg,其中,29例单发,16例多发。比较两组患者的基础资料,包括年龄、病程、体质量及肌瘤数量等,组间并无明显差异(P>0.05),有可比性。
1.2 方法
观察组:行次全子宫切除术,操作如下:1)予以气管插管静脉复合全麻处理,取膀胱截石位,排空膀胱,置入举宫器至 阴道内。2)在脐上缘做长10mm左右的切口,建立气腹,置入Trocar,并置入腹腔镜,左下腹做5mm切口,右下腹做10mm切口,置入Trocar,并将操作器械置入。3)经双极电凝切断双侧圆韧带、输卵管峡部、卵巢固有韧带及阔韧带,切开膀胱返折腹膜,膀胱下推。4)通过双极电凝切开子宫峡部子宫动静脉,圈套结扎子宫峡部,取出举宫器,再次套扎子宫峡部。5)于套扎线约5mm处,用单极电钩切断宫体,取出宫体与肌瘤。6)常规止血后,电灼处理套扎以上子宫内膜,无出血现象后,缝合盆底腹膜折返,关闭手术切口。
对照组:行全子宫切除术,操作如下:1)~3)步骤与观察组相同。4)应用双极电凝,切断双侧子宫血管与主骶韧带,沿着举宫器,于阴道穹窿位置通过单极电凝切断阴道壁,经由阴道,将剥离的子宫体取出。5)缝合阴道残端,用0.9%的氯化钠溶渡冲洗盆腔,依次关闭手术切口。
1.3 观察指标
1)比较手术情况,包括手术时间、术中出血量及住院时间。2)评价治疗前后的卵巢功能,主要涉及3个指标,即AFC(对窦卵泡数)、E2(血雌二醇)与FSH(卵泡雌激素)。3)采用女性性功能量表(FSFI),评估治疗后的性功能,主要涉及6个指标,即性欲望(10分)、阴道润滑(20分)、性唤起(20分)、性高潮(15分)、性生活满意度(2~15分)和性交痛(15分),评分越高,表示性功能质量越高[3]。4)统计两组患者并发症发生情况。
1.4 统计学方法
本研究所用到的数据均录入至EXCEL表格中,采用SPSS 20.0软件,计量资料采用( ±s )表示,用t进行检验;计数资料以率进行描述,行χ2检验。当P<0.05时表示差异有统计学意义。
2 结果
2.1 手术指标
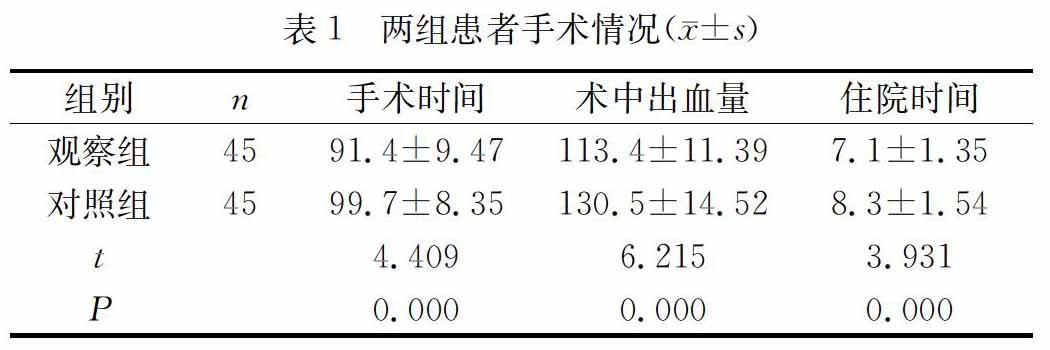
评价手术指标,观察组显著优于对照组(P<0.05)。见表1。
2.2 卵巢功能
比较卵巢功能,治疗前无明显差异(P>0.05),治疗后,观察组各指标优于对照组(P<0.05)。见表2。
2.3 性功能
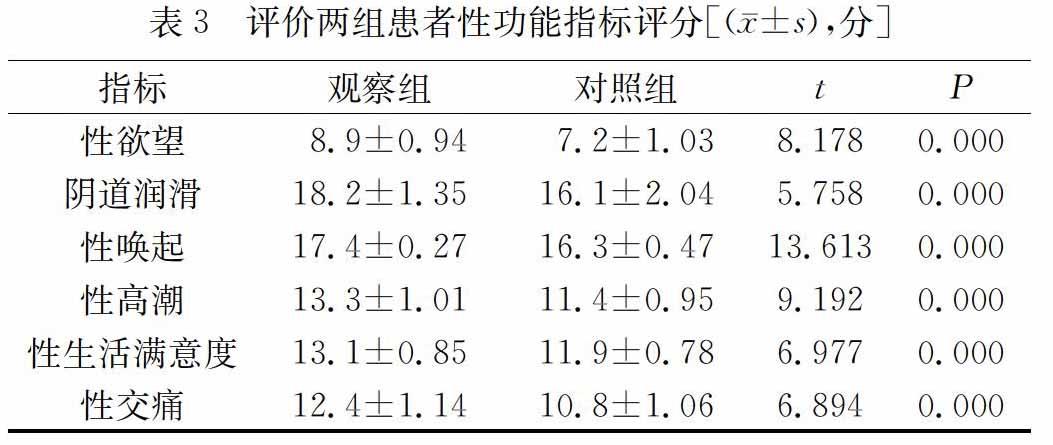
评价患者性功能,数据显示,观察组各指标优于对照组(P<0.05)。见表3。
2.4 并发症
统计并发症发生率,观察组发生率低于对照组(P<0.05)。见表4。
3 讨论
子宮肌瘤(Hysteromyoma)也称子宫纤维瘤、纤维肌瘤, 是位于女性生殖器官的常见良性肿瘤。至今为止,关于子宫肌瘤的病因尚不明确,部分学者认为其可能与性激素及局部生长因子间相互作用、正常肌层的细胞突变等有关[4]。临床上,患者多表现为子宫出血、疼痛、白带增多、腹部包块及压迫症状,甚至出现不孕、流产等症状。近年来,子宫肌瘤发病率逐年升高,对女性身心健康造成不同程度上的影响,降低患者生活质量。非手术疗法治疗子宫肌瘤,虽可控制病情,但整体疗效欠佳,副作用多,且易复发。对此,临床建议手术治疗子宫肌瘤。全子宫切除术,术后,缺失宫颈,阴道解剖结构发生变化。而子宫次全切除术,尽最大程度保留宫颈,手术创伤小,疼痛轻,可缩短住院时间,且阴道解剖结构未改变,避免术后女性器官缺失感[5]。本研究中,对照组行全子宫切除术,观察组行次全子宫切除术,结果显示,观察组的手术时间、术中出血量及住院时间均优于对照组(P<0.05)。
次全子宫切除术尽可能保留子宫正常解剖结构,尚保留有部分子宫,子宫与卵巢间的内分泌平衡未完全打乱,对卵巢功能及性功能无显著性影响。而全子宫切除术,改变了子宫与卵巢间正常解剖关系及功能学完整性,营养卵巢子宫动脉卵巢支被阻断,造成卵巢血供不足,促进甾体激素合成,妨碍卵泡正常发育[6]。本研究中,治疗后,观察组卵巢功能指标明显优于对照组(P<0.05),且观察组的性功能指标评分高于对照组(P<0.05)。另外,次全子宫切除术创伤小,手术时间更短,术后恢复快,不易出现并发症。相比而言,全子宫切除术发生并发症的机率更高。本研究中,观察组并发症发生率低于对照组(6.6% vs 15.6%,P=0.042)。
综上,相比全子宫切除,次全子宫切除术对卵巢与性功能的影响小。
参考文献
[1] 谢秋娴,杨纯,谢昭雄,等.腹腔镜子宫肌瘤剥除术和腹腔镜次全子宫切除术对患者卵巢功能及其性功能的影响[J].中国性科学,2015,24(04):35.
[2] 杨卫荔.腹腔镜全子宫切除术与腹腔镜次全子宫切除术对子宫肌瘤患者卵巢功能的影响[J].河南医学研究,2016,25(10):18641865.
[3] 董欣,杨威威,刘晓艳.子宫肌瘤不同手术方式对卵巢与性功能的影响[J].武警医学,2017,28(02):124127.
[4] 刘晓华.腹腔镜子宫切除术对卵巢功能、免疫功能及性功能的影响[J].医学理论与实践,2017,30(10):14911492.
[5] 彭宇洁,侯玉兰,潘晓如.不同手术方式对子宫肌瘤患者卵巢功能和性功能的影响探讨[J].医学综述,2014,20(15):28712872.
[6] 王志敏,耿晓丽.子宫全切术与子宫肌瘤剔除术治疗子宫肌瘤对卵巢功能的影响[J].中国临床研究,2013,26(01):3536.
