子宫交叉捆绑缝合术对剖宫产术中难治性产后出血的疗效分析
2018-05-11黄国伟梁敏仪罗健敏郭跃文
黄国伟,梁敏仪,罗健敏,郭跃文
(1.广东省佛山市顺德区第二人民医院产科,广东 佛山 528300;2.南方医科大学顺德医院产科,广东 佛山 528000)
难治性产后出血是指剖宫产或阴道分娩产后出血量≥1 000mL,使用宫缩剂、宫腔填塞及子宫按摩等方法治疗后仍然无效,需采取外科手术、介入、甚至子宫切除治疗[1]。难治性产后出血是产科中的一大难题,患者可在短期内大量出血,迅速出现休克,死亡率高,在我国一直是引起孕产妇死亡的第一位原因。外科手术是治疗难治性产后出血的重要手段。B-Lynch等提出的经典B-Lynch缝合术在临床上被广泛用于处理产科出血,取得了较好的临床效果。该术式能有效处理产后出血,能使82%以上产后出血患者免于子宫切除[2]。但是,也有文献报道经典B-Lynch缝合术能导致宫腔粘连、子宫肌层坏死等并发症[3]。为了获得止血效率高,且并发症少的难治性产后出血的外科治疗术式,广东省佛山市顺德区第二人民医院和南方医科大学顺德医院产科工作者对经典B-Lynch缝合术进行了改进,在剖宫产术中难治性产后出血患者中开展了子宫交叉捆绑缝合术,并对其有效性与安全性进行了评价,现将情况汇报如下。
1资料与方法
1.1一般资料
研究方案经广东省佛山市顺德区第二人民医院和南方医科大学顺德医院医学伦理委员会批准后,选取顺德区两家医院2015年1月至2017年3月收治的64例剖宫产术中难治性产后出血患者为研究对象。纳入标准:①剖宫产术中发生难治性产后出血的产妇,出血量≥1 000mL;②术前患者和/或其家属对治疗方案知情并自愿签署知情同意书。排除标准:患有严重的产科合并症,如妊娠合并凝血功能障碍、妊娠合并贫血、妊娠合并重度子痫前期等。采用随机数字表法将64例患者随机分为研究组(40例)与对照组(24例)。两组患者年龄、孕龄、孕次、产次、既往剖宫产次数、胎盘前置例数、羊水量、新生儿体重等一般资料比较均无统计学差异(均P>0.05),见表1。


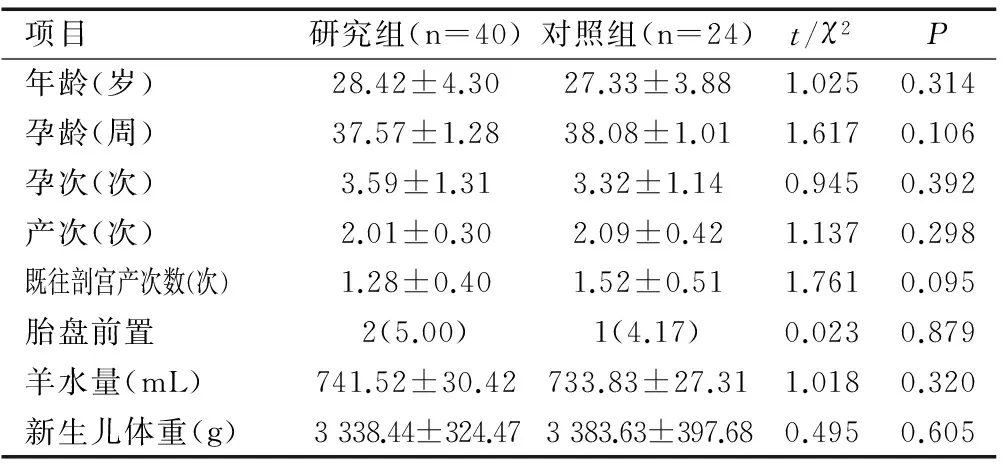
项目研究组(n=40)对照组(n=24)t/χ2P年龄(岁)28.42±4.3027.33±3.881.0250.314孕龄(周)37.57±1.2838.08±1.011.6170.106孕次(次)3.59±1.313.32±1.140.9450.392产次(次)2.01±0.302.09±0.421.1370.298既往剖宫产次数(次)1.28±0.401.52±0.511.7610.095胎盘前置2(5.00)1(4.17)0.0230.879羊水量(mL)741.52±30.42733.83±27.311.0180.320新生儿体重(g)3338.44±324.473383.63±397.680.4950.605
1.2治疗方法
64例患者剖宫产术中均出血汹涌,手术者先用双手加压子宫,观察子宫出血情况以评估子宫捆绑缝合术有效的可能性。研究组患者行子宫交叉捆绑缝合术(图1),先将子宫拖出盆腹腔,采用常规方法缝合子宫下段切口。用可吸收性的Monocryl缝线和圆针,平行于腹膜反折进针,并注意远离子宫动脉所在区域,缝线穿过无血管的左侧阔韧带区,并绕过对侧宫底,手术助手在宫体部及宫底向内及向下加压。同时手术者拉紧缝线两端,于宫底距离右侧宫角2厘米处打结,右侧同法处理。双侧交叉捆绑打结完毕后,将两个缝结的缝线于宫底打结(图2),以防止宫底缝线滑脱。手术过程中必须密切观察患者的生命体征及阴道出血情况。
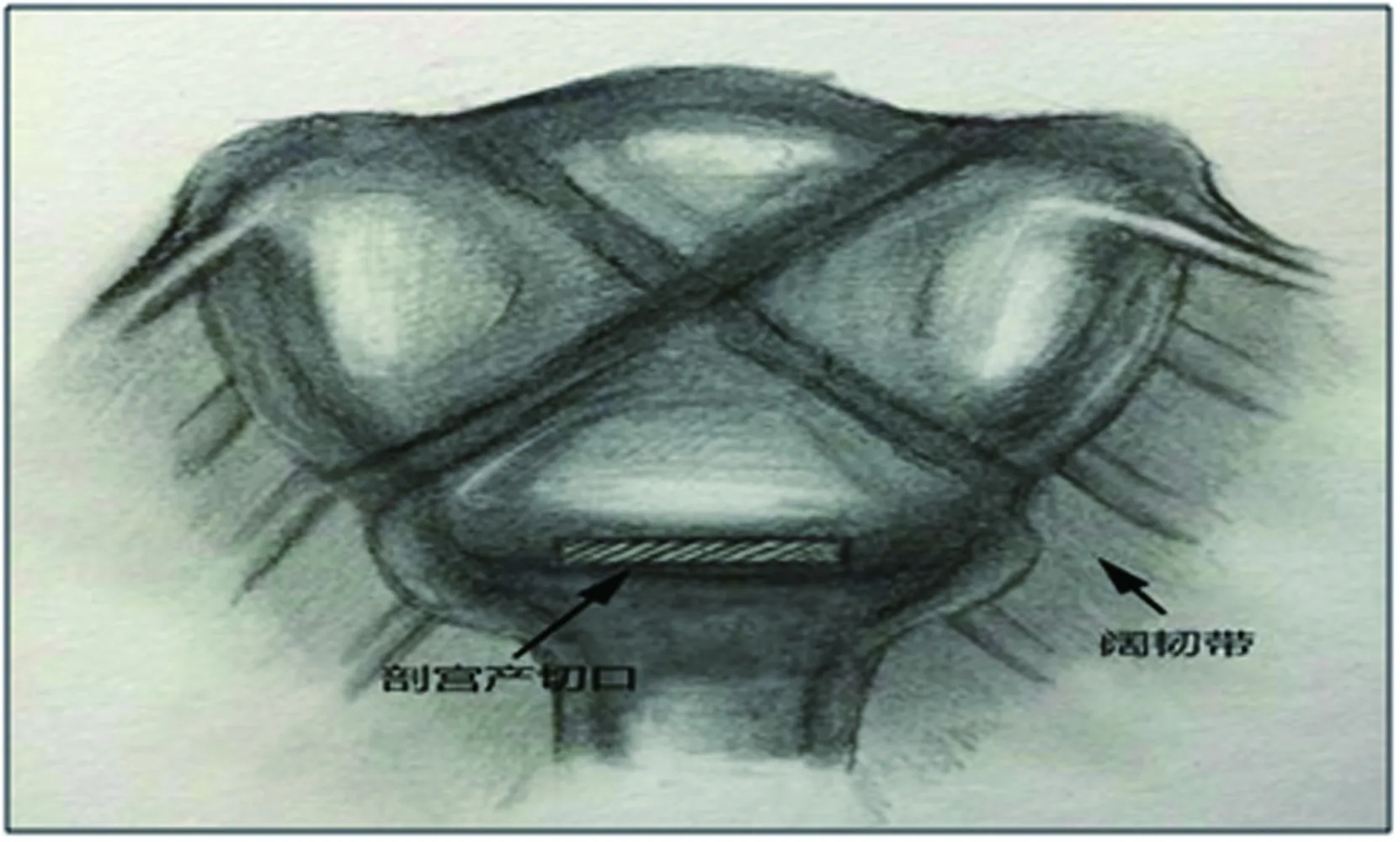
图1子宫捆绑缝合术的正面图
Fig. 1 The front view of cross binding suture

图2子宫捆绑缝合术的宫底图
Fig. 2 The cross binding suture in fundus of uterus view
需要注意的是,行子宫交叉捆绑缝合术的40例患者中,有1例患者合并胎盘植入,本例患者在交叉捆绑缝合前,进行了宫腔纱条填塞,填塞方法如下:用一条长4m,宽7~8cm,厚4~6层的无菌脱脂纱布,先将纱布的一端于子宫切口处填入宫颈外口及阴道内,以便术后拔出。手术者用左手固定子宫的底部,右手将纱布的另一端沿宫腔底部从左向右来回填塞,填塞完毕后,缝合子宫下段切口,注意勿将纱布缝入。填塞完成后,再行子宫交叉捆绑缝合术。纱条于术后24h后经阴道拔出,以降低术后宫腔感染风险[4]。对照组患者采用经典的B-Lynch缝合术,术中有4例合并胎盘植入,其中2例在B-Lynch缝合术前行宫腔纱条填塞,方法同研究组。另2例采用了子宫动脉结扎术。两组患者的手术均由同一组具有中级以上职称的产科医生完成。
1.3观察指标
1.3.1止血有效率
采用以下止血效果判断标准。有效:术后阴道流血减少,出血量小于50mL/h,子宫质硬,收缩良好,出血逐渐减少或停止出血。效果不佳:术后流血仍较多,出血量大于50mL/h,子宫质软,收缩不良,出血控制不佳,患者尿量少于30mL/h或无尿,生命体征不平稳。根据有效、无效例数分别计算止血的有效率与无效率。
1.3.2术中及术后的出血量
记录两组患者手术中、手术后2h及手术后24h的出血量。
1.3.3术后恢复情况
记录两组患者术后住院天数,出院后3个月、12个月随访,随访内容包括:子宫缺血坏死、晚期产生出血、宫腔粘连、子宫切除等情况。
1.4统计学方法

2结果
2.1两组患者止血有效率的比较
研究组有39例患者压迫缝合术止血效果明显,有效率为97.50%;对照组有20例患者止血效果明显,有4例患者止血效果不佳,止血有效率为83.33%,两组间比较有明显统计学差异(P<0.05)。对于止血效果不佳的患者,采用宫腔纱条或子宫动脉结扎等联合治疗方法后,最后均成功止血,两组患者无入住重症监护病房病例,见表2。
表2两组患者止血有效率的比较[n(%)]

Table 2 Comparison of hemostatic efficacy of patients between two groups[n(%)]
2.2两组术中、术后2h及术后24h出血量的比较
研究组患者术中、术后2h及术后24h的出血量均明显低于对照组,差异具有统计学意义(P<0.05),见表3。
表3两组术中、术后2h及术后24h出血量的
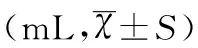

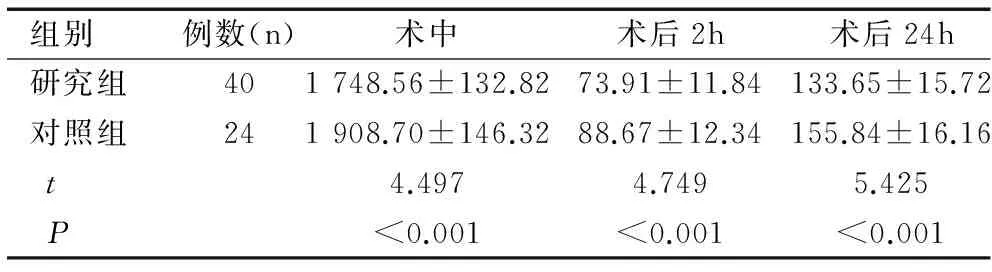
组别例数(n)术中术后2h术后24h研究组401748.56±132.8273.91±11.84133.65±15.72对照组241908.70±146.3288.67±12.34155.84±16.16t4.4974.7495.425P<0.001<0.001<0.001
2.3两组患者术后恢复情况比较
研究组患者术后住院天数显著低于对照组,差异具有统计学意义(P<0.05)。两组患者无发生晚期产生出血、子宫切除等并发症病例。对照组术后有1例发生宫腔粘连,1例子宫肌层坏死,其余62例患者均无宫腔粘连、子宫肌层坏死、宫腔积液等。产后所有产妇均喂养母乳,月经均及时恢复。两组患者术后并发症比较差异无统计学意义(P>0.05)。



项目研究组(n=40)对照组(n=24)t/χ2P住院时间(d)5.60±0.706.32±0.813.6700.001并发症0.057 宫腔粘连01(4.17) 宫腔积液00 子宫肌层坏死01(4.17)
注:并发症为Fisher确切概率法检验。
3讨论
3.1产后出血概述
产后出血迄今为止仍是导致产科孕产妇死亡的主要原因之一。在各国的发病率具有一定的差异,在发达国家约为13%[5],而在我国高达17%[6]。因此,产后出血的有效防治是我国产科工作者亟需解决的一大难题。产后出血与宫缩乏力、胎盘因素、软产道裂伤、凝血功能障碍、子宫内翻等因素相关。其中,宫缩乏力是最常见的原因,约占70%,宫缩乏力因失去了对血管的有效压迫作用,而导致产后出血[7]。通常可使用宫缩剂、宫腔填塞及子宫按摩等保守方法进行治疗。若患者采用上述保守方法治疗无效,且出血量≥1 000mL,则可考虑为难治性产后出血[1]。难治性产后出血患者通常出血汹涌,短时间内大量失血,可迅速休克,其有效的治疗是产科中的一大难题。B-Lynch缝合术是难治性产后出血常用处理方法,已有大量文献报道证实了其有效性。但是屡有文献报道,经典B-Lynch缝合术可导致宫腔粘连、子宫肌层坏死等并发症[3]。因此,寻找止血效率高,且并发症少的难治性产后出血的治疗方法,是值得产科工作思考的一大课题。
3.2子宫交叉捆绑缝合术的疗效与安全性
子宫交叉捆绑缝合术是基于经典B-Lynch缝合术改良而得到的一种产后出血治疗术式。本研究对子宫交叉捆绑缝合术与经典B-Lynch缝合术在剖宫产术中难治性产后出血中的疗效与安全性进行了对比研究。结果表明,子宫交叉捆绑缝合术的止血有效率高达97.50%,明显高于经典B-Lynch缝合术的83.33%,差异具有统计学意义(P<0.05);此外,采用子宫交叉捆绑缝合术治疗的患者术中、术后2h及术后24h的出血量均明显低于采用经典B-Lynch缝合术治疗的患者(P<0.05);术后子宫交叉捆绑缝合术组患者的平均住院天数为(5.60±0.70)天,明显低于经典B-Lynch缝合术组(P<0.05);术后随访结果显示,经典B-Lynch缝合术有1例发生宫腔粘连,1例子宫肌层坏死,而子宫交叉捆绑缝合术组患者未发生相关并发症。经典B-Lynch缝合术的术后并发症与Enriquez等[3]报道是一致的。上述结果提示,子宫交叉捆绑缝合术在剖宫产术中难治性产后出血的治疗中具有较好的疗效与安全性,与经典B-Lynch缝合术相比,更具优势。
子宫交叉捆绑缝合术在难治疗性产后出血的治疗中更有优势,可能与以下原因有关。首先,子宫交叉捆绑缝合术在缝合前,先对子宫下段切口进行了缝合,缝合子宫切口可加快恢复子宫的正常解剖结构,从而促进子宫的自主收缩,减少子宫切口及术中出血量[8];另一方面,子宫交叉捆绑缝合术未穿透宫腔,不会将子宫前后壁缝合起来,从而减少子宫血肿、子宫肌层坏死、宫腔粘连及周围器管损伤的发生率;再者,子宫交叉捆绑缝合术在缝合完毕后,会在宫底再次打结,可避免缝线滑脱,手术中采用的是可吸收的缝线,能有效避免因缝线吸收不良而导致的肠套叠、肠梗阻等术后并发症。
综上所述,子宫交叉捆绑缝合术是一种较经典B-Lynch缝合术更具优势的难治疗性产后出血的治疗手段,在临床上值得推广。但是本研究也有明显的不足之处,由于研究的样本量较少,子宫交叉捆绑缝合术与经典B-Lynch缝合术的术后并发症无法进行有效的统计学比较。
[参考文献]
[1]Takeda A, Koike W, Imoto S,etal.Three-dimensional computerized tomographic angiography for diagnosis and management of intractable postpartum hemorrhage[J].Eur J Obstet Gynecol Reprod Biol, 2014, 176:104-111.
[2]Kaya B, Tuten A, Daglar K,etal. B-Lynch uterine compression sutures in the conservative surgical management of uterine atony[J]. Arch Gynecol Obstet, 2015, 291(5):1005-1014.
[3]Enriquez M, Maruri G, Ezeta G,etal. The B-Lynch technique for the management of intraoperative uterine atony[J]. J Obstet Gynaecol, 2012, 32(4):338-341.
[4]Schmid B C, Rezniczek G A,Rolf N,etal.Uterine packing with chitosan-covered gauze for control of postpartum hemorrhage[J].Am J Obstet Gynecol, 2013,209(3):225.e1-225.e5.
[5]Tunçalp O,Souza J P,Gülmezoglu M,etal.New WHO recommendations on prevention and treatment of postpartum hemorrhage[J].Int J Gynaecol Obstet,2013,123(3):254-256.
[6]刘兴会, 漆洪波. 难产[M].北京:人民卫生出版社,2015:402.
[7]李晓虹. 产后出血高危因素分析及不同宫缩剂的作用效果研究[J]. 中国妇幼健康研究, 2016, 27(2):214-216.
[8]Matsubara S, Yano H, Ohkuchi A,etal. Uterine compression sutures for postpartum hemorrhage: an overview[J]. Acta Obstet Gynecol Scand, 2013, 92(4):378-385.
