ICP患者纤维蛋白原、D-二聚体、血小板、IL-18、TNF-α和血液流变学指标变化及其对妊娠结局的影响
2018-05-11,
,
(杭州市萧山区第一人民医院,浙江 杭州 311200)
妊娠期肝内胆汁淤积症(intrahepatic cholestasis of pregnancy,ICP)是孕中、晚期特有的并发症,主要危害胎儿,可引起宫内生长受限、胎儿窘迫、新生儿颅内出血,甚至发生早产或难以预测的胎儿死亡,使围产儿病死率增高[1],而少数孕妇由于血液流变学的异常改变出现产后大量出血等可增加其死亡的风险[2]。目前,ICP的病因和发病机制尚未完全明确,鲜有研究报道ICP患者血液流变学(血液黏度、血沉和红细胞压积)、凝血功能和细胞因子的变化。因此,本研究旨在探讨ICP患者上述变化及其对妊娠结局的影响。
1资料与方法
1.1一般资料
将2015年6月至2016年12月于杭州市萧山区第一人民医院分娩的90例ICP患者纳入实验组,其中初产妇63例,经产妇27例;年龄21~37岁,平均年龄为(29.45±6.56)岁;并以同期体检健康的54例孕妇为对照组,其中初产妇68例,经产妇22例;年龄23~38岁,平均年龄为(28.58±7.21)岁;经检验,两组的一般资料比较差异均无统计学意义(P>0.05),具有可比性。
1.2纳入与排除标准
1.2.1 纳入标准
参照《妇产科学》的诊断标准;单胎妊娠;具有剖宫产手术指征;自愿配合临床检测者。
1.2.2排除标准
心、肝、肾等重要脏器功能异常;合并妊娠期高血压、糖尿病等;胎儿畸形;近期内服用过影响血液流变学及凝血功能的药物者。
1.3方法
所有对象抽取空腹静脉血,分别置于枸橼酸、肝素抗凝管中混匀,待测。严格按照相关说明进行操作。①采用ACL-ELITE全自动血液流变仪(美国BECKMAN COULTER公司)检测血液流变学指标:血浆黏度、全血黏度(高切、低切)、红细胞压积和血沉;②采用CA-500全自动血凝仪(日本Sysmex公司)检测凝血功能:血小板(blood platelet, PLT)、纤维蛋白原(fibrinogen,FIB)、D-二聚体(D-dimer,D-D)、凝血酶原时间(prothrombin time, PT)和部分凝血酶原时间(partial prothrombin time,PPT);③采用放射免疫法测定白介素-12(interleukin-12, IL-12)、白介素-18(interleukin-18,IL-18)及肿瘤坏死因子-α(tumor necrosis factor-α, TNF-α)。
1.4统计学方法

2结果
2.1两组血液流变学指标变化情况
实验组孕妇的血浆黏度、全血黏度高切、全血黏度低切、红细胞压积和血沉均明显高于对照组,差异具有统计学意义(均P<0.01),见表1。

表1 两组的血液流变学指标比较
2.2两组凝血功能变化情况
与对照组相比,实验组产妇的FIB、D-D均明显较高,而PLT明显较低,差异具有统计学意义(均P<0.01)。另外,两组的PT和PPT组间比较无显著性差异(均P>0.05),见表2。
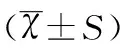
表2 两组孕妇的凝血功能比较
2.3两组炎性因子变化情况
实验组产妇的IL-12、IL-18及TNF-α水平均明显高于对照组,差异具有统计学意义(均P<0.01),见表3。
2.4两组妊娠结局情况
实验组孕妇早产、羊水污染、胎儿宫内窘迫、新生儿窒息和低体重儿的发生率均明显高于对照组,差异有统计学意义(均P<0.05),见表4。


组别 例数(n)IL-12(ng/L)IL-18(ng/L)TNF-α(ng/L)实验组9047.57±4.2570.24±5.3540.47±3.47对照组9013.46±1.7737.49±3.4627.44±2.24t70.2948.7629.93P0.000.000.00

表4 两组妊娠结局比较[n(%)]
3讨论
3.1 ICP的基本特征
ICP的特征为血清胆汁酸升高,主要表现为皮肤瘙痒、胆汁淤积和黄疸,可严重威胁母婴健康[3]。相关研究显示,本病的发病率为0.1%~15.6%[4]。目前关于ICP的病因和发病机制尚未十分明确。亦有相关研究显示,ICP孕妇可能存在血液流变学指标和凝血功能的异常,以致出现局部微循环障碍,使子宫内的胎儿缺氧、酸中毒,从而产生不良的妊娠结局[5]。
3.2 ICP患者的血液流变学指标及凝血功能
胆汁酸会影响具有膜脂质双层结构的红细胞,使红细胞变形性和膜流动性发生改变,细胞是血液流变学中重要组成成分,红细胞的形态、结构及功能的正常与可影响血液流变学改变,导致胎儿宫内缺氧。血液流变学指标主要反映血液黏度、流动性和凝滞性的变化。流动性和凝滞性保持相对的动态平衡,从而保证血管中的血液正常流通,如果血液黏度升高,则其流动性降低,反之亦然[6]。由于血液处于高黏、高凝状态,使其运行速度减慢,引起胎盘血供不足,从而导致缺血、缺氧的现象[7];另外,在高浓度胆酸的作用下,脐血管和胎盘绒毛血管出现收缩,使胎盘血供不足的情况加重,从而造成新生儿窒息,甚至死亡。文献报道,在妊娠中晚期,为预防产时大出血,正常孕妇的血液通常处于生理性的高凝状态[8]。本研究结果显示,与正常妊娠妇女相比,ICP患者的血液流变学指标(血液黏度、红细胞压积和血沉)异常增高,即提示ICP患者的红细胞聚集能力增强,血液流动性降低,黏滞性增强,从而导致血流呈高黏变化,可能产生血栓,引起血液流变学改变,产生不良的妊娠结局,即血液高黏、高凝状态与妊娠不良妊娠结局密切相关。由于ICP孕妇的血管壁上皮细胞受损,无法维持凝血和纤溶系统间的动态平衡[9-10]。本研究结果表明,与对照组相比,实验组产妇的FIB、D-D均明显较高(均P<0.01),而PLT明显较低(均P<0.01),可能是由于ICP孕妇在高浓度胆汁酸的刺激下,其胎盘缺血及血管内皮细胞受损等,引起大量凝血酶原释放,从而造成凝血,导致微血栓的形成[11]。
3.3 ICP患者的细胞炎性因子水平
临床评估ICP患者肝功能的异常程度可通过检测其细胞炎性因子水平[12]。本研究结果表明,实验组产妇的IL-12、IL-18及TNF-α水平均明显高于正常妊娠产妇(均P<0.01),结果提示细胞炎性因子与肝脏的损伤有关,可能造成母胎间的免疫平衡紊乱,并且可反映其病情严重程度。
3.4各项相关指标对ICP患者妊娠结局的影响
研究证实血液处于高凝或高黏的状态可造成微小血栓,使局部微循环出现障碍,从而导致胎盘的血供不足,同时细胞炎症因子的释放增加,进而产生不良妊娠结局[13]。本研究结果表明,实验组不良妊娠结局的发生率较高,提示高血液黏度可增大血管周围的阻力,引起血流减慢,从而造成胎盘缺血、缺氧,进而不利于胎儿的正常生长发育,并且ICP可降低胎儿红细胞摄氧能力,促进胎粪排出,从而导致羊水浑浊及胎儿窘迫等事件的发生。
在1939年到1945年世界正处于战争期间,武器装备是一个国家军事实力的象征,飞行、导弹的控制需要应用动力学系统,而实物的检测需要大量的人力和物力,这促使了仿真技术的发展。20世纪40年代,为了适应控制系统的市场,开始研究控制系统的仿真技术。随着控制系统鲁棒性及可靠性要求日益增加,这就需要研发团队对相应的产品进行速度、样式的模拟并进行测试,最终形成可靠产品。dSPACE的出现就是为了达到这一目的。
综上所述,ICP患者的血液明显高黏、高凝,且炎症因子高表达,同时易导致不良的妊娠结局。
[参考文献]
[1]范怡冰,殷彩华.妊娠期肝内胆汁淤积症孕妇血清生化指标改变与妊娠结局预测[J].中国妇幼健康研究,2015,26(6):1225-1227,1230.
[2]张丽娟,张凤华,汤丽丽,等.妊娠期肝内胆汁淤积症与胎儿损伤[J].中南大学学报(医学版),2013,38(6):645-652.
[3]Bacq Y,le Besco M,Lecuyer A I,etal.Ursodeoxycholic acid therapy in intrahepatic cholestasis of pregnancy: results in real-world conditions and factors predictive of response to treatment[J].Dig Liver Dis,2017,49(1):63-69.
[4]Vlková B, Kalousová M, Germanová A,etal.Cell-free DNA is higher and more fragmented in intrahepatic cholestasis of pregnancy[J].Prenat Diagn,2016,36(12):1156-1158.
[5]李涛.妊娠期肝内胆汁淤积症孕妇的胎儿不良结局的危险因素分析[J].中国妇幼健康研究,2017,28(2):128-130,139.
[6]Wensink M J.The risk of infant and fetal death by each additional week of expectant management in intrahepatic cholestasis of pregnancy by gestational age: various objections[J].Am J Obstet Gynecol,2016,215(6):807-808.
[7]Ovadia C,Williamson C.Intrahepatic cholestasis of pregnancy: recent advances[J].Clin Dermatol,2016,34(3):327-334.
[8]李蕾,赵新颜,欧晓娟,等.妊娠期肝内胆汁淤积症的临床分析[J].中华肝脏病杂志,2013,21(4):295-298.
[9]Ekiz A,Kaya B,Avci M E,etal.Alanine aminotransferase as a predictor of adverse perinatal outcomes in women with intrahepatic cholestasis of pregnancy[J].Pak J Med Sci,2016,32(2):418-422.
[10]Dixon P H,Williamson C.The pathophysiology of intrahepatic cholestasis of pregnancy[J].Clin Res Hepatol Gastroenterol,2016,40(2):141-153.
[11]周兰,漆洪波,罗欣.早发型妊娠期肝内胆汁淤积症患者的临床生化特点及围产结局分析[J].中华妇产科杂志,2013,48(1):20-24.
[12]Biberoglu E,Kirbas A,Daglar K,etal.Role of inflammation in intrahepatic cholestasis of pregnancy[J].J Obstet Gynaecol Res,2016,42(3):252-257.
[13]Kirbas A, Daglar K, Timur H,etal.Maternal circulating levels of irisin in intrahepatic cholestasis of pregnancy[J].J Matern Fetal Neonatal Med,2016,29(21):3483-3487.
