增殖性糖尿病视网膜病变患者行玻璃体切除联合白内障治疗的效果分析
2018-05-10陈秀娟
陈秀娟
(泰州市人民医院,江苏 泰州 225300)
PDR属于一种较为常见的糖尿病并发症,是导致糖尿病患者失明的主要原因,致盲率约为80%[1]。玻璃体切除手术是治疗PDR的有效手段之一[2],其临床效果已得到了大量研究的验证,但其也存在着术后易引起白内障或使已有白内障加重的风险,联合手术治疗PDR在近几年逐渐兴起,可有效恢复患者视力,且能避免再次手术,安全可靠,本文将以我院收治的70例PDR患者为研究对象,分析玻璃体切除联合白内障手术治疗的效果。
1 资料与方法
1.1 一般资料选取2014年6月至2016年6月期间在我院收治的70例(72眼)PDR患者,按照是否联合白内障手术治疗分为观察组和对照组,每组35例(36眼)。观察组中男性16例(16眼),女性19例(20眼),年龄30~75岁,平均(56.8±6.5)岁,糖尿病病程1~25年,平均(11.2±8.2)年,I型糖尿病10例,II型糖尿病25例,PDR分期:IV期1眼,V期9眼,VI期26眼。对照组中男性17例(17眼),女性18例(19眼),年龄32~72岁,平均(56.5±6.2)岁,糖尿病病程1~23年,平均(11.0±8.2)年,I型糖尿病11例,II型糖尿病24例,PDR分期:IV期2眼,V期9眼,VI期25眼。所有患者术前均经常规眼压、裂隙灯、房角镜检查确认无虹膜新生血管形成,使用非接触眼压计测量眼压,间接检眼镜结合眼科B超对眼底进行检查。两组患者均自愿参与本次研究。
1.2 方法观察组患者行玻璃体切除联合晶状体超声乳化及人工晶状体植入术,常规球周阻滞麻醉,首先于颞下方角巩膜缘放置灌注管,固定并进行眼内灌注。于上方角膜缘后3mm处作巩膜隧道切口,行晶状体超声乳化术,前房内注入黏弹剂,使用撕囊镊连续环形撕囊,水分离,劈核后囊袋内原位超声乳化吸除晶状体核及皮质,并对抛光前后囊膜进行抛光处理,再次注入黏弹剂。玻璃体切除采用标准的经睫状体平坦部三通道闭合式玻璃体切除术,切除前后段及周边部混浊和积血的玻璃体及玻璃体皮质,用眼内剪和玻璃体切割头切除较厚的新生血管增生膜,并充分分离松解和剪断切除纤维血管机化膜,解除牵拉,活动性出血点及切断的新生血管膜根部行眼内电凝。所有眼均行全视网膜光凝,检查眼底,视网膜裂孔或视网膜脱离者光凝封闭裂孔后于玻璃体内注入惰性气体或硅油。缝合上方巩膜缘后切口,黄斑损害不明显者经原颞侧透明角膜隧道切口囊袋内植入6mm厚的房型折叠式人工晶状体,吸除黏弹剂,缝合颞侧透明角膜隧道切口,关闭巩膜切口,缝合球结膜。
对照组单纯行玻璃体切除术,手术方法同观察组。两组患者术后给予眼部局部抗炎治疗,术后行荧光素眼底荧光血管造影检查,仍存在大面积视网膜无灌注区或新生血管未消退者行激光光凝治疗。硅油取出时间为术后2~4个月。
1.3 观察指标术后对患者随访6个月~1年,观察记录两组患者手术前后视力变化情况、视网膜复位及并发症发生情况。
1.4 统计学方法采用统计学软件SPSS19.0进行处理,计量资料以(平均数±标准差)的形式表示,组间差异采用t检验;计数资料用百分率表示,采用χ2检验。组间差异具有统计学意义,以P<0.05为准。
2 结果
2.1 两组患者手术前后视力比较两组患者术后视力<0.1的眼数较术前明显减少,视力为0.1~0.5及0.6~1.0的眼数较术前明显增多,且术后观察组视力<0.1的眼数明显少于对照组,视力为0.6~1.0的眼数明显多于对照组,P<0.05,差异具有统计学意义。详见表1。

表1 两组患者手术前后视力比较
2.2 两组患者视网膜复位情况观察组36只眼均一次性视网膜完全复位,视网膜完全复位率为100.0%;对照组中视网膜部分复位16眼(44.4%),完全复位20眼(55.6%)。观察组视网膜完全复位率明显高于对照组,组间差异具有统计学意义(χ2=14.372,P<0.05)。
2.3 两组患者并发症发生情况观察组虹膜新生血管、囊膜混浊、黄斑水肿、一过性高眼压、玻璃体出血各并发症发生率明显低于对照组,P<0.05,差异具有统计学意义。详见表2。
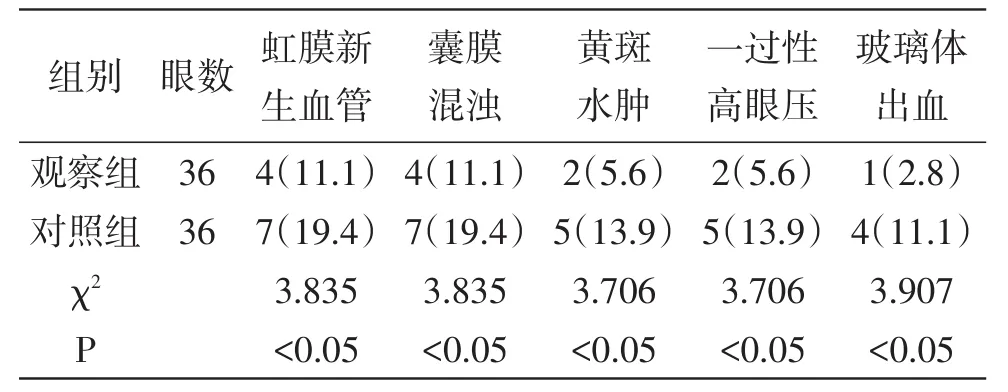
表2 两组并发症发生率比较
3 讨论
有数据显示单纯的玻璃体切除术治疗PDR术后患者视力改善几率约在53.8%~83.9%之间[3],但其存在的严重并发症导致患者视力丧失的情况也不容忽视。玻璃体切除术后房水取代了玻璃体,晶状体后囊膜失去支持,后囊膜活动度增大,容易破裂,且前房稳定性变差,容易引发晶状体核坠入玻璃体腔,增加并发症的发生[4],为避免以上问题的出现,人们开始考虑采用联合手术的方法治疗PDR,诸多研究表明联合手术不仅可以减少手术次数,降低并发症发生率,还可使患者更早更好地恢复视力[5],即使PDR患者晶状体混浊较轻,行联合手术对视力也有一定益处。
本次研究中观察组先行晶状体超声乳化术,摘除白内障,有利于病灶部位的观察,方便更干净彻底地切除基底部的玻璃体,减少术后玻璃体出血,给周边视网膜光凝创造有利条件,同时术中全视网膜光凝治疗可破坏缺血的视网膜,减少血管生长因子的生成,降低虹膜新生血管的发生率[6]。玻璃体切除后植入人工晶状体有利于患者视力的恢复,同时晶状体本身具有抑制新生血管形成的作用,可减少术后虹膜新生血管的发生[7]。联合手术一次性完成玻璃体切除术和白内障手术,术后患者视力恢复较快,且能减少双眼屈光参差对患者造成的不便,但其也存在弊端,由于手术时间较长,术后早期角膜水肿的发生率较高。PDR术后常见的并发症包括虹膜新生血管形成、囊膜混浊、黄斑水肿、一过性高眼压、玻璃体出血等,虹膜新生血管的形成与视网膜缺血有关,可发展为新生血管性青光眼,出现虹膜新生血管的患者可予以视网膜激光光凝治疗;囊膜混浊主要由晶状体上皮细胞残留所致,另外术后炎症反应也参与了囊膜混浊的形成;黄斑水肿者可给予黄斑格栅样光凝治疗,促进水肿吸收;出现一过性高眼压的患者可口服乙酰唑胺片或局部滴用降眼压药物,控制眼压;玻璃体出血者可给予药物保守治疗,治疗无效者可予以玻璃体冲洗[8]。
本次研究中观察组患者术后视力较术前明显改善,且改善程度优于对照组,视网膜复位率高达100.0%,且术后虹膜新生血管、囊膜混浊、黄斑水肿、一过性高眼压、玻璃体出血各并发症发生率较对照组更低,可见PDR患者行玻璃体切除联合白内障手术治疗视力可得到有效改善,视网膜复位率高,并发症发生率较低,安全有效。
参考文献:
[1]李涛.玻璃体切除联合白内障手术治疗55例PDR疗效分析[J].中国实用医药,2016,11(14):98-99.
[2]詹冬梅,哈玲芳,李娜,等.增殖性糖尿病视网膜病变联合手术治疗的应用研究[J].宁夏医学杂志,2014,36(10):879-881.
[3]黎作为,冯小志,黎容,等.手术治疗增殖性糖尿病视网膜病变68例临床观察[J].现代临床医学,2014(3):194-196.
[4]廖凯,赵旭丽,袁安,等.玻璃体切割联合白内障手术治疗增生性糖尿病视网膜病变临床疗效评价[J].海南医学,2014(8):1135-1137.
[5]王萍,陈松,何广辉,等.不同联合手术方式治疗增生性糖尿病视网膜病变的有效性及并发症[J].国际眼科杂志,2017,17(5):970-973.
[6]周爱意,李婷,赵琳,等.玻璃体切割联合白内障超声乳化术治疗增生性糖尿病视网膜病变临床研究[J].中国实用眼科杂志,2016,34(1):58-61.
[7]胡恩海,吴法华.微创玻璃体切割联合白内障超声乳化术治疗增生性糖尿病视网膜病变的临床疗效[J].实用防盲技术,2014,(3):104-106.
[8]Lee,J.Y.,Jeong,et al.Early postoperative intraocular pressure stability after combined 23-gauge sutureless vitrectomy and cataract surgery in patients with prolif⁃erative diabetic retinopathy[J].Retina,2012,32(9):1767-1774.
