嗜酸性脓疱性毛囊炎一例
2018-05-09王向熙王爱平李若瑜
王向熙,王爱平,李若瑜,余 进
临床资料
患者,女,41岁。因反复右侧面颊部皮损8年余,于2016年12月30日就诊。8年来,患者右侧面颊部反复出现红色丘疹伴瘙痒,每年发作2~3次,不伴发热,皮损多于15 天左右自行消退。7 d前皮损再次复发。体格检查:一般情况可,心肺腹查体未见异常。皮肤科情况:右侧面颊部可见4 cm×3 cm大小、形状不规则的红色肿胀性斑块,表面有针尖大小脓性丘疱疹,界限不清,局部皮温高,无明显浸润感,无压痛(图1)。实验室检查:白细胞计数、嗜酸粒细胞计数及嗜酸粒细胞百分比均未见异常。红斑处皮损组织病理示:毛囊上皮海绵水肿,大量嗜酸粒细胞浸润(图2)。诊断:嗜酸性脓疱性毛囊炎。治疗:因等待组织病理检查结果,故暂未予治疗;患者9 d后复诊时皮损已基本自行消退(图3);为预防复发,予沙利度胺50 mg每日3次口服;1个月后于右侧面颊部再次出现类似皮损,改为吲哚美辛25 mg 每日3次口服、0.1%他克莫司软膏每日2次外用;治疗2个月后,吲哚美辛逐渐减至25 mg每日1次口服,继续治疗3个月后停药。共随访6个月,期间患者皮损控制满意,未复发,后患者失访。
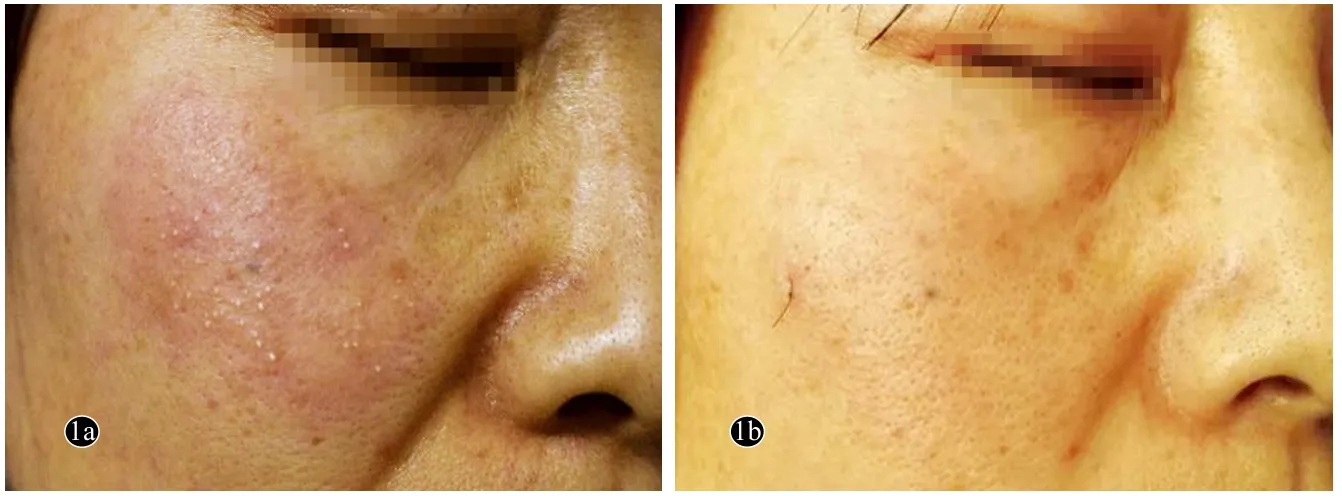
图1 嗜酸性脓疱性毛囊炎患者面部皮损
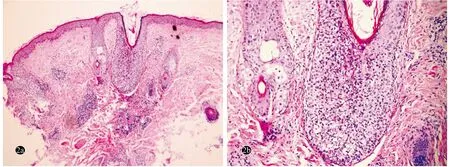
图2 嗜酸性脓疱性毛囊炎患者皮损组织病理(HE染色)
讨论
嗜酸性脓疱性毛囊炎(eosinophilicpustular folliculitis,EPF) 也 称 为 Ofuji病, 由 Ofuji等 在1970年首先描述。此病日本报道较多,多发生于30~40岁的青中年,男性好发,但也有研究报道此病无明显的性别差异[1]。EPF皮损好发于面部、躯干等皮脂分泌旺盛区,也可有头皮、掌跖的受累,少数患者仅在掌跖部位出现皮损[2]。临床表现为红斑基础上的毛囊性丘疹及无菌性脓疱,红斑中心逐渐减退周围不断扩大,逐渐呈环形,伴瘙痒,常于7~10 d自行消退,3~4周后复发,长期反复发作[3]。此病发病诱因包括过敏反应、螨虫寄生、真菌感染及免疫缺陷性疾病等。组织病理可见毛囊皮脂腺区嗜酸粒细胞及淋巴细胞浸润,嗜酸粒细胞微脓肿[4]。EPF可分为3型:①典型EPF:多累及脂溢出处,大多数患者以面部为首发;②免疫抑制相关的EPF:EPF患者中有10%~16%为HIV感染者,多发生于HIV感染晚期、CD4+T淋巴细胞计数<300个/mm3时,此型有剧烈持续的瘙痒,当免疫功能恢复后皮损可自发消退。③婴儿相关型EPF:常发生于出生后2~10个月,80%以上的患儿在3岁后不再复发,临床和组织病理表现与典型EPF相近,但皮损多发于头皮[5]。EPF的临床表现需要与体癣、痤疮、玫瑰痤疮、湿疹、药疹、面部肉芽肿、环状红斑、蕈样肉芽肿、毛囊皮脂腺黏蛋白沉积症、疥疮、颜面散播性粟粒狼疮、掌跖脓疱病、疱疹样皮炎、角层下脓疱病等疾病相鉴别。组织病理表现需要与蕈样肉芽肿、毛囊皮脂腺黏蛋白沉积症、嗜酸性蜂窝织炎、木村病等鉴别[6,7]。
本例患者皮损表现为红色肿胀性斑块,表面有针尖大小脓疱性丘疹及脓疱,局部皮温高,组织病理见毛囊上皮嗜酸粒细胞浸润,嗜酸性脓疱性毛囊炎诊断明确。给予吲哚美辛口服及0.1%他克莫司软膏外用后皮损明显好转。嗜酸性脓疱性毛囊炎临床不常见,根据患者皮损表现,在组织病理结果尚不明确时,接诊医师曾初步诊断为“急性发热性嗜中性皮病”,尝试给予沙利度胺治疗后,皮损仍有复发。经组织病理确诊为嗜酸性脓疱性毛囊炎后调整用药,皮损消退,在随访期内未复发。
典型EPF的一线治疗包括外用糖皮质激素软膏及系统使用吲哚美辛(25~75 mg/d)。一项针对145名EPF患者的研究表明,90%患者口服吲哚美辛可获得中等到完全的好转,女性较男性的疗效更好,但仍有部分治疗抵抗患者[2]。二线治疗包括:环孢素[3~5 mg/(kg·d)]、米诺环素(100~200 mg/d)多西环素(100 mg/d)、氨苯砜(50 ~ 100 mg/d)、甲硝唑(500 mg/d),以及复方新诺明、红霉素、秋水仙碱、氯苯吩嗪和光疗等。反复发作者可以进行联合治疗,即系统使用吲哚美辛或氨苯砜,联合外用他克莫司等。但需要注意的是,为了避免肾毒性,不应系统使用吲哚美辛联合环孢素。还有一些虽有报道但未被普遍使用的治疗,如萘普生、其他非甾体抗炎药、烟酰胺、阿维A等[8-10]。人免疫缺陷病毒(HIV)相关的EPF治疗首先推荐应用HAART针对性治疗HIV,联合外用他克莫司、中波紫外线(UVB)光疗,二线治疗包括外用抗真菌药、系统使用吲哚美辛等。非HIV感染的与免疫抑制相关的EPF治疗通常为外用糖皮质激素,也可进行UVB光疗,二线治疗包括外用他克莫司,口服吲哚美辛及糖皮质激素等[8,10]。婴儿相关型EPF通常为自限型,而且婴儿期需要避免使用吲哚美辛之类的非甾体抗炎药,外用糖皮质激素有较高的疗效[8,10]。本例患者临床及组织病理表现有一定的借鉴意义,虽然治疗有效,但仍需要继续随访复发情况及病情变化。
【参 考 文 献】
[1]Nomura T, Katoh M, Yamamoto Y, et al. Eosinophilic pustular folliculitis: The transition in sex differences and interracial characteristics between 1965 and 2013 [J]. J Dermatol, 2015,42(4):343-52.
[2]Yamamoto Y, Nomura T, Kabashima K, et al. Clinical epidemiology of eosinophilic pustular folliculitis: results from a nationwide survey in Japan [J]. Dermatol, 2015, 230(1):87-92.
[3]Katoh M, Nomura T, Miyachi Y, et al. Eosinophilic pustular folliculitis: A review of the Japanese published works [J]. J Dermatol,2013, 40(1):15-20.
[4]Fujiyama T, Tokura Y. Clinical and histopathological differential diagnosis of eosinophilic pustular folliculitis [J]. J Dermatol, 2013,40(6):419-423.
[5]Fernanda Freitas de Brito, Antonio Carlos Ceribelli Martelli, Maria Lopes Lamenha Lins Cavalcante, et al. Ofuji disease: a rare dermatosis and its challenging therapeutic approach [J]. An Bras Dermatol, 2016,91(5):646-648.
[6]Nervi SJ, Schwartz RA, Dmochowski M. Eosinophilic pustular folliculitis: a 40 year retrospect [J]. J Am Acad Dermatol, 2006,55(2):285-289.
[7]Takamura S, Teraki Y. Eosinophilic pustular folliculitis associated with hematological disorders: A report of two cases and review of Japanese literature [J]. J Dermatol, 2016, 43(4):432.
[8]Nomura T, Katoh M, Yamamoto Y, et al. Eosinophilic pustular folliculitis: A published work‐based comprehensive analysis of therapeutic responsiveness [J]. J Dermatol, 2016, 43(8):919-927.
[9]Long h, Zhang GY, Wang L, et al. Eosinophilic skin diseases: a comprehensive review [J]. Clin Rev Allergy Immunol, 2016,50(2):189-213.
[10]Nomura T, Katoh M, Yamamoto Y, et al. Eosinophili cpustular folliculitis: A proposal of diagnostic and therapeutic algorithms [J]. J Dermatol, 2016, 43(11):1301-1306.
