上海市学龄前儿童超重肥胖现况及影响因素分析△
2018-05-07黄品贤宋花玲杨雪彬
戎 芬 黄品贤 宋花玲 杨雪彬 林 颖
(上海中医药大学预防医学教研室 上海 201203)
无论在发达国家还是发展中国家,儿童肥胖都呈迅速上升趋势,且已成为全球性的公共卫生问题[1]。近年来,我国儿童肥胖发生率也在不断上升[2]。肥胖不仅给儿童的日常生活和学习带来诸多不便,还可对儿童产生多方面的健康影响。儿童期肥胖不仅可发展为成人肥胖,它还是很多慢性病的主要危险因素,是导致早死、残疾、影响生命质量的重要公共卫生问题[3]。本研究对上海部分地区的3~6岁儿童进行超重肥胖的流行病学调查,以了解上海市学龄前儿童超重肥胖的发生情况及影响因素,为有效预防和控制儿童肥胖的发生发展提供依据。
1 对象与方法
1.1 研究对象
采用分层整群随机抽样的方法,于2015年12月在上海市浦东新区、闸北区和嘉定区随机抽取8所幼儿园的3~6岁学龄前儿童作为研究对象。发放问卷968份,回收有效问卷932份,回收率96.3%。
1.2 调查方法
本研究包括问卷调查和体格检查。参照相关研究自行设计调查问卷,并经预调查修改完善后正式在现场应用。调查前对各幼儿园班主任进行培训,由班主任统一发放问卷,家长填写,一周内回收。调查内容包括:(1)基本信息:儿童姓名、性别、父母及家庭情况、出生时相关信息等;(2)儿童及其父母的饮食运动情况、生活方式、疾病史、父母身高和体重等。体格检查包括儿童的身高、体重及血压等,由幼儿园保健医生统一测量,测量前由专人负责校正仪器,按照标准测量方法进行测量。
1.3 判定标准
学龄前儿童超重或肥胖采用WHO推荐的身高标准体重法进行评价:肥胖度=(实测体重-身高标准体重)/身高标准体重×100%,肥胖度10%~20%为超重,超过20%为肥胖。父母超重或肥胖采用体质指数(BMI)= 体重(kg)/身高(m)2作为判定指标,BMI大于24kg/m2为超重,大于28kg/m2为肥胖。排除因内分泌等疾病引起的继发性肥胖。
1.4 统计分析
问卷统一编码,使用epidata3.02双遍独立录入调查结果,并进行一致性检查。应用SAS9.3进行统计分析,采用χ2检验进行单因素分析,用非条件Logistic回归模型进行多因素分析。
2 结果
2.1 一般情况
本次共调查932名3~6岁儿童,平均4.55岁,调查对象主要集中在3~岁和4~岁年龄段,其中男童483人,占51.82%;女童449人,占48.18%;儿童超重与肥胖总人数217人,检出率为23.28%(男童13.63%,女童9.65%),其中超重115人,检出率为12.34%;肥胖102人,检出率为10.94%。
2.2 超重肥胖的影响因素分析
本研究将全部对象分为正常和超重肥胖两组,影响超重肥胖的潜在因素分为4类,见图1。

图1 儿童超重肥胖影响因素分类图
2.2.1一般人口学特征及家庭情况
单因素分析结果显示儿童超重肥胖与性别(P=0.024)、全家月收入(P=0.027)、母亲BMI(P<0.001)和父亲BMI(P=0.004)的关联有统计学意义,而与年龄、是否独生子女、父母文化程度及吸烟饮酒习惯的关联无统计学意义。在该类因素中进行多因素Logistic回归分析,性别(OR=1.41, 95%CI:1.00,1.99)、全家月收入(5000~10000元OR=1.76,95%CI:1.03,2.99)、母亲BMI(OR=2.24,95%CI:1.35,3.72)与儿童超重肥胖的关联仍有统计学意义,见表1。
表1 一般人口学特征及家庭情况与儿童超重肥胖

因素正常超重+肥胖OR(95%CI)∗χ2P性别女359(79.96)90(20.04)1.00男356(73.71)127(26.29)1.41(1.00,1.99)5.090.024年龄(岁)3~243(78.90)65(21.10)1.004~209(77.41)61(22.59)1.11(0.71,1.73)5~177(74.06)62(25.94)1.34(0.86,2.09)6~86(74.78)29(25.22)1.32(0.76,2.29)2.080.557独生子女是557(77.15)165(22.85)否158(75.24)52(24.76)1.05(0.70,1.58)0.330.565全家月收入(元)≥10000638(78.00)180(22.00)1.005000~1000066(66.00)34(34.00)1.76(1.03,2.99)<500011(78.57)3(21.43)1.37(0.37,5.12)7.210.027母亲文化程度初中及以下6(54.55)5(45.45)1.00高中/中专/技校等27(77.14)8(22.86)0.18(0.03,1.21)大专及以上682(76.98)204(23.02)0.20(0.03,1.46)3.060.216母亲吸烟是21(77.78)6(22.22)1.00否694(76.69)211(23.31)2.75(0.60,12.60)0.180.895母亲BMI正常662(78.34)183(21.66)1.00超重+肥胖53(60.92)34(39.08)2.24(1.35,3.72)13.41<0.001父亲文化程度初中及以下5(71.43)2(28.57)1.00高中/中专/技校等22(75.86)7(24.14)2.48(0.22,28.48)大专及以上688(76.79)208(23.21)4.01(0.28,57.43)0.120.940父亲吸烟是179(78.17)50(21.83)1.00否536(76.24)167(23.76)1.03(0.63,1.69)0.360.550父亲BMI正常565(78.91)151(21.09)1.00超重+肥胖150(69.44)66(30.56)1.30(0.88,1.92)8.320.004
注:*为多因素Logistic回归分析后的OR值。
2.2.2出生及婴幼儿期相关因素
单因素分析结果显示儿童超重肥胖与出生体重(P=0.005)的关联有统计学意义,而与孕龄和喂养方式的关联无统计学意义。多因素分析显示出生体重(OR=1.99, 95%CI:1.21,3.25)与儿童超重肥胖的关联仍有统计学意义,见表2。
表2 出生及婴幼儿期相关因素与儿童超重肥胖
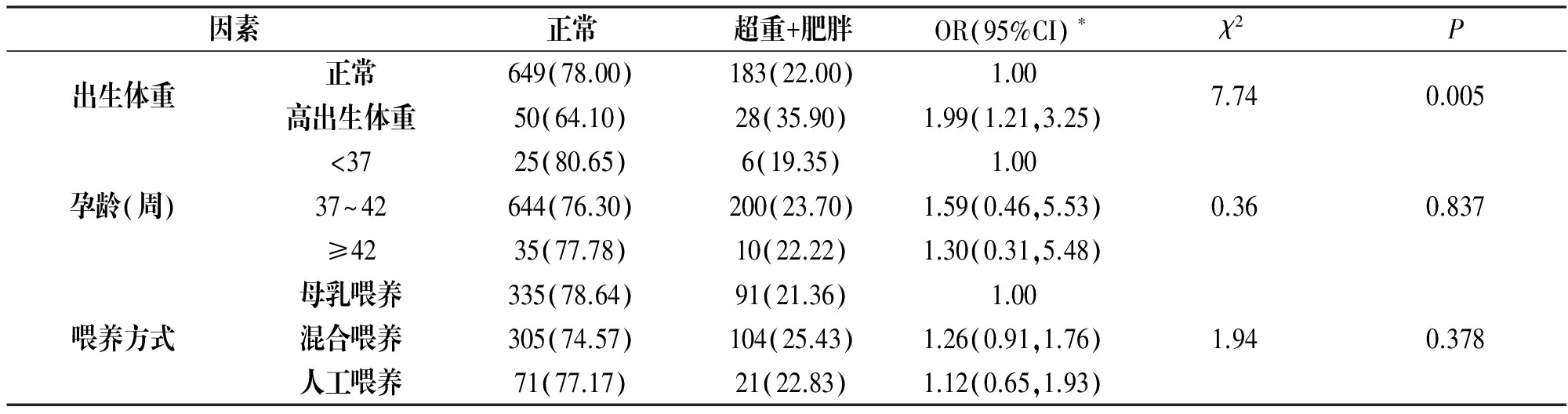
因素正常超重+肥胖OR(95%CI)∗χ2P出生体重正常649(78.00)183(22.00)1.00高出生体重50(64.10)28(35.90)1.99(1.21,3.25)7.740.005孕龄(周)<3725(80.65)6(19.35)1.0037~42644(76.30)200(23.70)1.59(0.46,5.53)≥4235(77.78)10(22.22)1.30(0.31,5.48)0.360.837喂养方式母乳喂养335(78.64)91(21.36)1.00混合喂养305(74.57)104(25.43)1.26(0.91,1.76)人工喂养71(77.17)21(22.83)1.12(0.65,1.93)1.940.378
注:*为多因素Logistic回归分析后的OR值。
2.2.3饮食情况
单因素分析结果显示儿童超重肥胖与吃甜食(P=0.020)、吃膨化食品(P=0.002)、喝甜饮料(P=0.001)、每顿吃得很饱(P=0.004)的关联有统计学意义,而与吃油炸食品和吃零食的关联无统计学意义。多因素分析显示吃甜食(OR=1.52, 95%CI:1.05,2.20)、喝甜饮料(OR=2.62,95%CI:1.16,5.90)、每顿吃得很饱(OR=1.96,95%CI:1.31,2.94)与儿童超重肥胖的关联仍有统计学意义,见表3。
2.2.4活动情况
单因素分析结果显示儿童超重肥胖与校外活动时间(P=0.008)的关联有统计学意义,而与校内活动时间的关联无统计学意义。多因素分析显示校外活动时间(OR=1.52,95%CI:1.12,2.08)与儿童超重肥胖的关联仍有统计学意义,见表4。
表3 饮食情况与儿童超重肥胖

因素正常超重+肥胖OR(95%CI)∗χ2P吃甜食偶尔/不517(78.81)139(21.19)1.00经常198(71.74)78(28.26)1.52(1.05,2.20)5.440.020吃油炸食品偶尔/不694(77.20)205(22.80)1.00经常21(63.64)12(36.36)1.08(0.45,2.59)3.280.070吃膨化食品偶尔/不691(77.64)199(22.36)1.00经常24(57.14)18(42.86)1.99(0.90,4.39)9.430.002吃零食偶尔/不479(76.64)146(23.36)1.00经常236(76.87)71(23.13)0.74(0.50,1.09)0.010.937喝甜饮料偶尔/不695(77.65)200(22.35)1.00经常19(52.78)17(47.22)2.62(1.16,5.90)11.980.001每顿吃得很饱偶尔/无198(83.54)39(16.46)1.00经常517(74.39)178(25.61)1.96(1.31,2.94)8.290.004
注:*为多因素Logistic回归分析后的OR值。
表4 活动情况与儿童超重肥胖
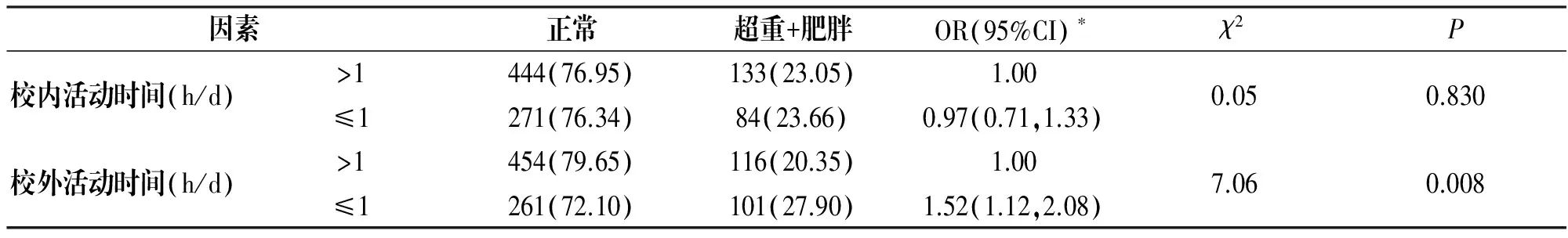
因素正常超重+肥胖OR(95%CI)∗χ2P校内活动时间(h/d)>1444(76.95)133(23.05)1.00≤1271(76.34)84(23.66)0.97(0.71,1.33)0.050.830校外活动时间(h/d)>1454(79.65)116(20.35)1.00≤1261(72.10)101(27.90)1.52(1.12,2.08)7.060.008
注:*为多因素Logistic回归分析后的OR值。
2.3 儿童超重肥胖的综合多因素分析
对前述单因素分析及各类因素内的多因素分析结果归纳总结,进一步做多因素Logistic回归分析。在α入=0.05,α出=0.10的水准下,采用逐步回归法,最终有统计学意义的因素有性别、父母BMI、出生体重、喝甜饮料、每顿吃得很饱、校外活动时间,见表5。
表5 学龄前儿童超重肥胖的多因素分析
3 讨论
近年来,全球儿童肥胖发生率不断增长,我国儿童肥胖发展速度比欧美发达国家还要快。儿童肥胖不但影响身心健康,还可发展为成年肥胖,也是成年后罹患各种慢性病的危险因素[4~5]。因此,对儿童肥胖问题必须加以重视。
本研究结果显示儿童超重肥胖检出率为23.28%,其中超重率为12.34%,肥胖率为10.94%。与朱美红等[6]调查结果(上海,超重率14.0%和肥胖率10.5%)相比,本研究所得肥胖率稍高,而超重率低于其值;肥胖率均远高于韩霞[7]调查结果(昆山,肥胖率6.3%)和陈晶等[8]调查结果(厦门,肥胖率7.40%),接近欧美发达国家。提示上海市学龄前儿童超重肥胖率较高,这与上海经济发达且对外交流频繁,易与国际接轨,人们的生活行为方式接近发达国家等因素有关。
肥胖作为一种慢性疾病,其病因到目前为止还没有完全清楚。儿童肥胖既与遗传有关,又与后天的饮食、运动等有关。流行病学调查表明肥胖呈明显的家庭聚集性,双亲均为肥胖者后代发生肥胖的概率为70%~80%,双亲之一(尤其是母亲)为肥胖者,后代发生肥胖的概率为40%~50%,双亲均为非肥胖者的后代只有10%~14%发生肥胖。本调查也发现父母超重肥胖是儿童超重肥胖的一个重要危险因素,父母亲肥胖的儿童更容易发生肥胖,且母亲的影响更为显著。肥胖父母不仅通过遗传背景影响其子女,还表现为家庭共享环境的影响,他们创造了不健康的家庭环境因素,如高脂饮食、较少运动,而这些不健康的饮食运动习惯,往往会潜移默化地影响着其子女的生活方式,并且在长期的共同生活中将这些危险因素的效应不断累积,从而增加后代发生肥胖的危险性。因此,父母超重肥胖的儿童应作为重点预防人群,除对儿童的指导教育外,家长的榜样作用也不可忽视,应特别重视对父母的同期教育,促使其改变不良生活行为习惯,从而影响和改变子女的不良习惯。
国内外资料表明,出生体重与儿童肥胖密切相关,高出生体重是儿童肥胖的危险因素之一。高出生体重儿在出生时已经生成大量脂肪细胞,且脂肪细胞一旦形成则不会消失,为肥胖的产生奠定了基础,因此胎儿期肥胖易形成儿童期乃至青春期的肥胖。孕龄影响出生体重,孕晚期是胎儿生长发育最快时期,孕晚期时间越长,胎儿快速生长时间就越长,新生儿出生体重也相应越大,因此在研究出生体重和肥胖的关系时,需要调整孕龄这一因素。从本研究结果看,调整孕龄后,高出生体重仍然是儿童超重肥胖的危险因素,提示肥胖的一级预防应从胎儿期抓起,加强健康教育,防止由于孕期营养过剩而导致出生体重过高;对已出生的巨大儿要防止出生后体重的过快增长。
肥胖虽与先天遗传因素有一定关系,但更重要的是后天环境因素的影响,不良的饮食习惯可加速儿童肥胖的发生发展。研究证实,大多数肥胖儿童比正常体重儿童食欲旺盛,食量较大,喜欢甜食、油炸等高能量食品且进食速度偏快等。本研究发现,常喝甜饮料和每顿吃得很饱是儿童肥胖的危险因素。在中国家庭传统文化的影响下,婴幼儿喂养中普遍存在着过度劝食、诱食以及用食物作为奖励等现象,其在隔代双亲中表现得更为突出,这些不当的喂养行为可能会引起儿童摄入能量过多。静态生活方式或较少活动也可增加儿童肥胖的危险性。本研究同样发现,校外活动时间较短的儿童更容易发生超重肥胖。随着社会进步,日益发达的交通工具使人们步行的机会越来越少,另一方面电子技术迅猛发展,儿童看电视、使用电脑和玩电子游戏的时间也随之增加,因此户外活动时间相应减少,这使得能量消耗减少,过多的能量储存于体内导致能量失衡,从而造成儿童肥胖不断增加。因此,提高家长的健康知识水平,改变传统喂养观念,重视家庭环境因素的干预,是做好儿童肥胖防治工作不可忽视的内容。
综上所述,上海市学龄前儿童超重肥胖率较高且呈上升趋势,充分了解和认识相关影响因素,采取有针对性的综合干预措施,可有效地预防和控制肥胖的发生发展,全面促进儿童健康。
1 Grossklaus H, Marvicsin D.Parenting efficacy and its relationship to the prevention of childhood obesity.Pediatr Nurs,2014,40(2):69~86.
2 伊媛媛,沈理笑.儿童肥胖的影响因素.中国妇幼保健,2016,31(2):448~450.
3 Salawi HA, Ambler KA, Padwal RS,et a1.Characterizing severe obesity in children and youth referred for weight management.BMC Pediatr,2014,14(1):154.
4 Peeters A, Gearon E, Backholer K, et al.Trends in the skewness of the body mass index distribution among urban Australian adults, 1980 to 2007.Ann Epidemiol, 2015, 25(1):26~33.
5 林可,亓德云,付泽建,等.上海市虹口区小学生超重肥胖及家庭环境影响因素分析.中国学校卫生,2016,37(8):1270~1272.
6 朱美红,花静,郭云琴,等.上海1320名儿童肥胖流行状况调查.中国儿童保健杂志,2011,19(4):309~312.
7 韩霞.昆山市2009~2013年学龄前儿童肥胖流行病学分析.中国儿童保健杂志,2014,22(5):522~524.
8 陈晶,曾国章,黄海莹.厦门市9517名学龄前儿童肥胖检出率及原因分析.中国儿童保健杂志,2011,19(1):57~59.
