康复病房住院患者医院获得性肺炎病原学及危险因素分析
2018-05-02范世珍林松青于波海
范世珍,林松青,莫 莉,于波海△
(广州中医药大学深圳医院:1.医院感染办公室;2.医务部;3.检验科,广东深圳 518034)
医院获得性肺炎(HAP)是指患者入院时不存在,也不处于感染潜伏期内,而于入院48 h后在医院内发生的肺炎。HAP是最常见的医院内获得性感染,其发病机制复杂,病原学诊断困难,治疗效果往往不理想。HAP不仅导致延长患者住院时间,增加医务人员工作量,导致医疗费用激增,而且还是导致危重患者死亡的直接原因。据国外研究统计,HAP可使患者的住院时间延长7~9 d,致死率高达33%~50%[1]。因此,采取有效措施控制HAP的发生率,并对HAP进行及时的诊断和治疗是提高医院病床周转率,改善住院患者预后的关键。康复科住院患者由于年龄偏大、住院时间较长、基础疾病较多、长期卧床、置入各种侵入性导管等原因,是发生HAP的高危人群,康复病房也成为了HAP的高发地点[2]。本研究通过了解康复病房住院患者发生HAP的现状,以及分析HAP的病原菌分布和危险因素,为制订相应的预防控制措施提供科学依据和理论参考,现报道如下。
1 资料与方法
1.1一般资料 采用回顾性调查分析方法,收集2012年4月至2016年6月于本院康复科住院治疗的1 648例患者的临床资料。所有患者均大于或等于18岁,住院时间大于或等于48 h,病历资料完整。其中男941例,女707例;年龄25~86岁,平均(65.13±10.45)岁;住院时间5~117 d,平均(25.36±16.89)d;基础疾病:呼吸系统疾病522例、心血管疾病417例、脑血管疾病442例、糖尿病531例、泌尿系统疾病205例、恶性肿瘤214例;侵入性操作:中心静脉置管126例、气管切开38例、辅助通气20例、导尿管280例。
1.2方法
1.2.1HAP诊断标准 采用美国胸科学会与美国感染病学会推荐的诊断方法[3]:(1)入院大于48 h的患者;(2)新出现的咳嗽、咳痰或原有呼吸道疾病症状加重,并出现脓痰,伴或不伴胸痛;(3)发热,体温大于38 ℃,且无肺炎以外的其他原因可解释;(4)肺实变体征和(或)闻及湿性啰音;(5)外周血白细胞计数>10.0×109/L或<4.0×109/L,伴或不伴细胞核左移;(6)胸部影像学检查显示新发的或进展期的肺部浸润阴影或间质性改变,伴或不伴胸腔积液;(7)除外肺结核、肺部肿瘤、非感染性肺间质疾病、肺水肿、肺不张、肺栓塞、肺嗜酸性粒细胞浸润症及肺血管炎等疾病。
1.2.2病原学分析 HAP临床诊断确立后,按临床规范在24 h内采集痰液标本。所有痰标本均来自下呼吸道,对于可自行排痰的患者于清晨清洁口腔后,嘱咐患者用力将痰咳出;对不能自行咳痰的患者采用一次性无菌吸痰管吸取深部痰液。获取痰液标本后立即置于提前准备好的无菌试管中,立即送检。采用全自动细菌鉴定仪(美国BD公司)对菌株进行鉴定,细菌鉴定的方法及步骤均严格参考原卫生部颁布的《全国临床检验操作规程》有关要求进行[4]。
1.2.3临床评价 收集所有患者的临床资料,包括性别、年龄、住院时间、基础疾病(呼吸系统疾病、心血管疾病、脑血管疾病、糖尿病、泌尿系统疾病、恶性肿瘤等)、意识障碍、营养状况、是否合并肺外感染、吸烟、吞咽困难、质子泵抑制剂、预防性抗菌药物、侵入性操作(中心静脉置管、气管切开、辅助通气、导尿管等),进行综合分析。
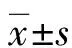
2 结 果
2.1感染率与病原菌构成比 1 648例患者中,共有116例发生HAP,发生率为7.04%。痰液分离出病原菌125株,其中革兰阴性菌81株,占64.80%;革兰阳性菌33株,占26.40%;真菌11株,占8.80%,见表1。
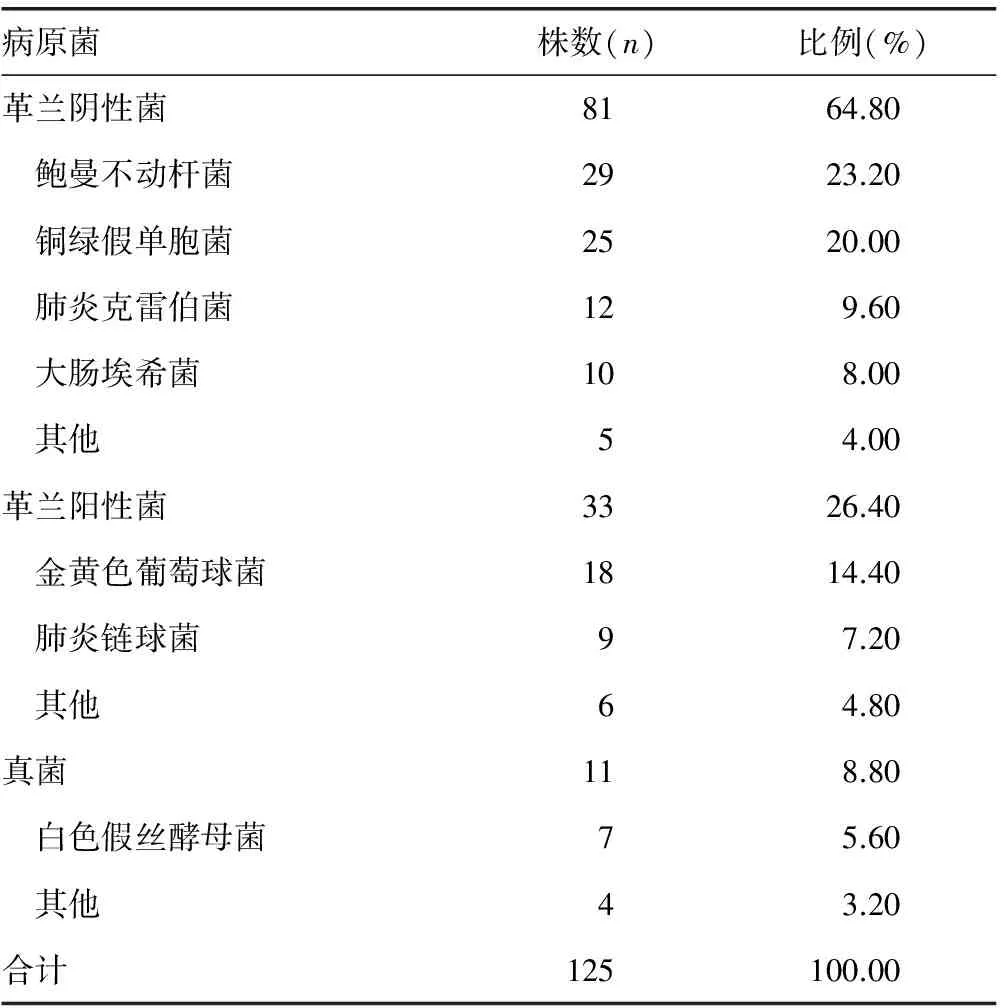
表1 病原菌检测结果
2.2单因素分析结果 单因素分析结果显示,HAP与年龄、住院时间、合并呼吸系统疾病、合并脑血管疾病、合并糖尿病、合并意识障碍、营养状况、合并肺外感染、吸烟、质子泵抑制剂、预防性抗菌药物、侵入性操作等因素有相关性,两组比较差异有统计学意义(P<0.05);但与性别、并发心血管疾病、并发泌尿系统疾病、并发恶性肿瘤等因素无关,见表2。
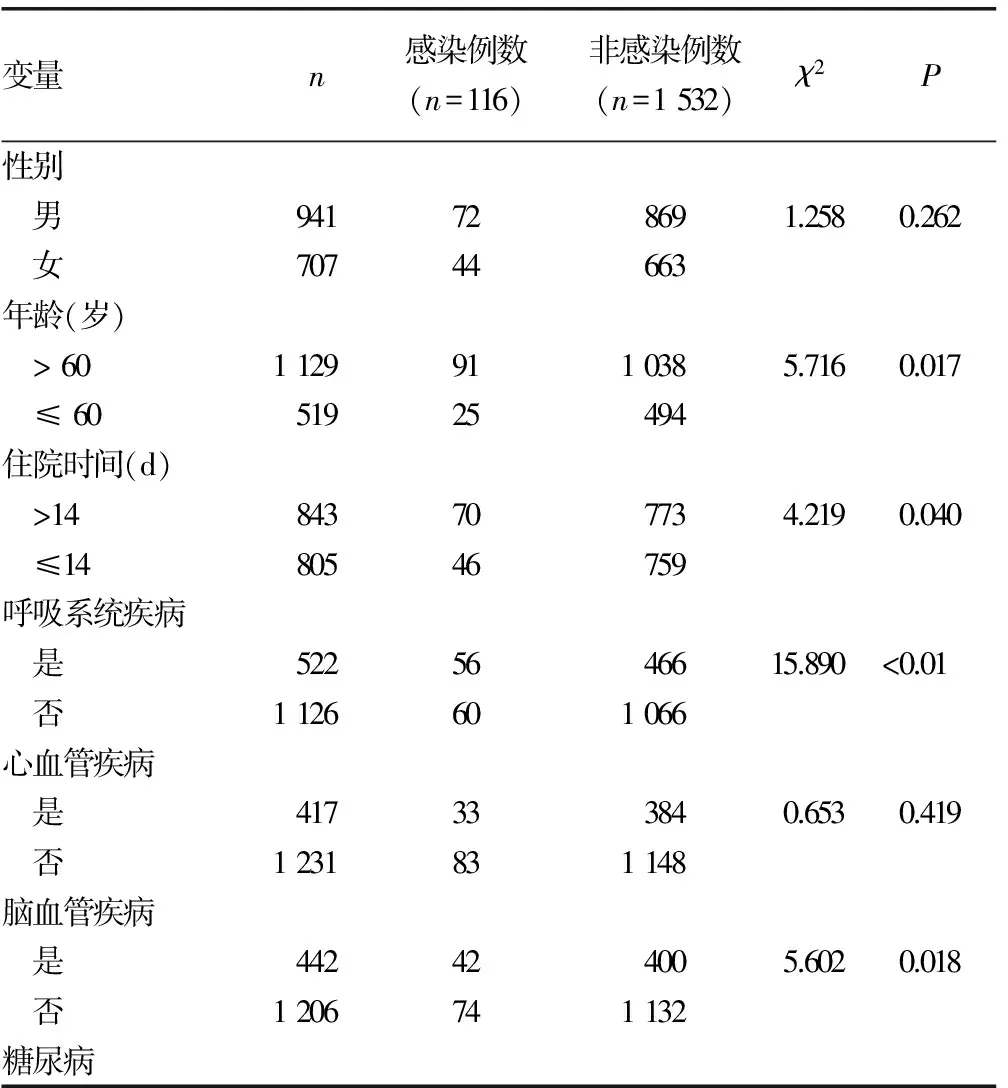
表2 康复病房住院患者HAP危险因素的单因素分析
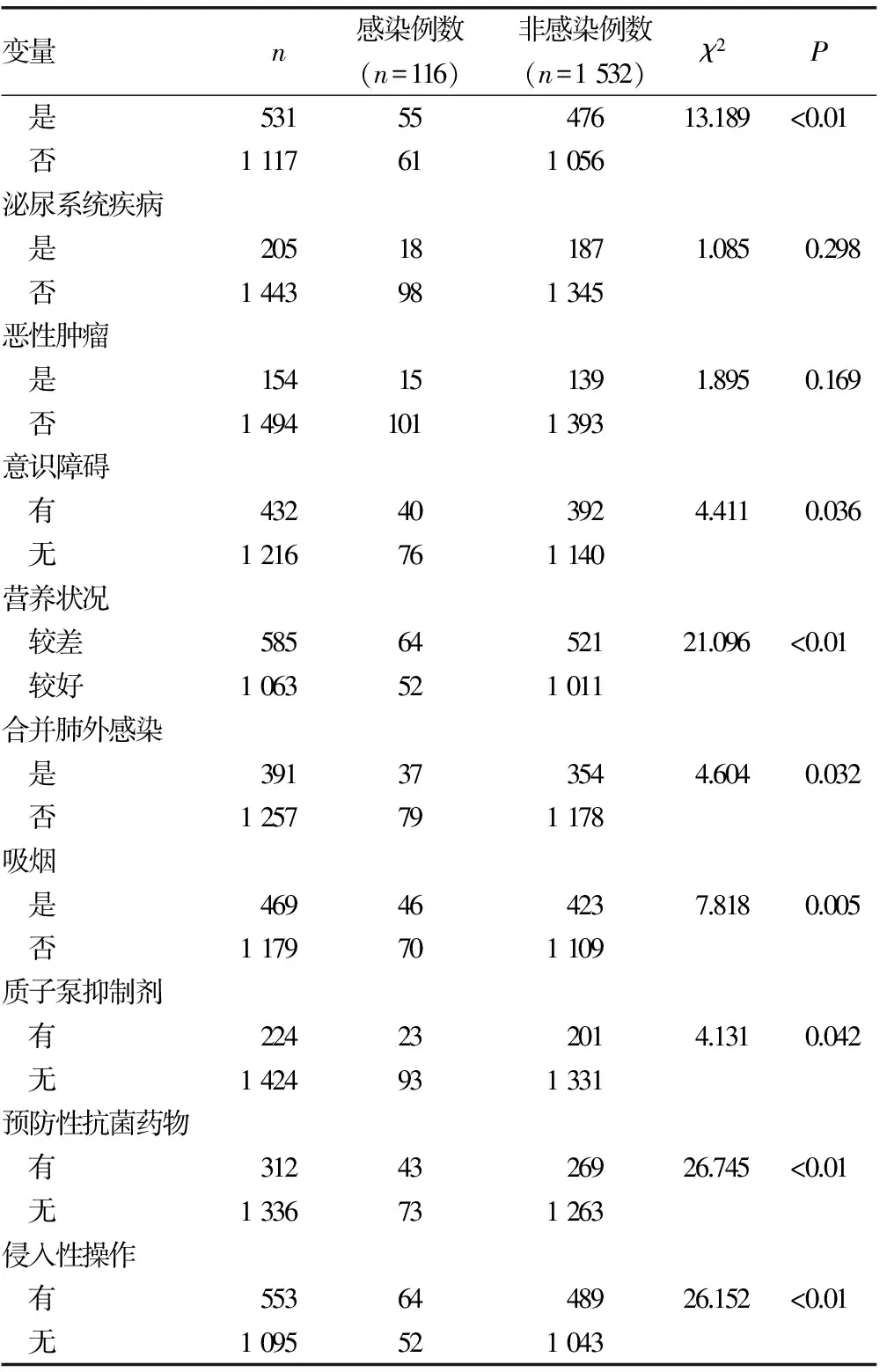
续表2 康复病房住院患者HAP危险因素的单因素分析
2.3多因素Logistic回归分析 以是否发生HAP作为因变量,将单因素分析中有统计学意义的变量纳入Logistic回归模型进行多因素分析,结果显示,年龄大于60岁、并发呼吸系统疾病、并发脑血管疾病、并发糖尿病、营养状况较差、吸烟、预防性抗菌药物、侵入性操作等是康复病房患者发生HAP的独立危险因素,见表3。

表3 康复病房住院患者HAP危险因素的多因素Logistic回归分析结果(n=1 648)
3 讨 论
本研究调查2012年4月至2016年6月本院康复病房住院患者的HAP发生情况,发现HAP的发生率为7.04%(116/1 648),与徐云霞等[5]的报道结果相一致,但略高于综合性医院的平均水平,可能与康复病房收治的患者基础疾病比较复杂,以呼吸系统疾病、心脑血管疾病及恶性肿瘤等慢性疾病为主,并且以老年患者居多,住院时间较长,生活不能自理,机体免疫力较差等因素有关[6]。因此,康复病房住院患者是发生HAP的高危人群,加强对康复住院患者HAP监测,及时发现危险因素,采取具有针对性的预防措施能有效降低HAP的发病率。
HAP的治疗应结合患者的临床特征予以针对性的治疗。大量的证据表明,不适当的初始经验型治疗可引发病原体产生耐药性,增加患者的病死率,即使以后根据细菌培养结果对抗菌药物进行调整也无济于事[7]。因此,了解HAP的病原菌种类及分布特点,对指导HAP的抗感染治疗有极为重要的意义。本研究对确诊的HAP患者进行病原学研究,共检出革兰阴性菌、革兰阳性菌和真菌3类病原菌,其中革兰阴性菌占多数(64.80%),其次为革兰阳性菌(26.40%),与既往的研究报道基本相符[8]。因此,对HAP的抗感染治疗应主要针对革兰阴性菌,同时兼顾革兰阳性菌。此外,HAP的病原菌多为条件致病菌,可产生多种β-内酰胺酶,并由质粒介导转染,对包括第三代头孢菌素在内的多种抗菌药物产生水解作用,导致细菌耐药,给HAP的治疗带来挑战[9]。
目前已有较多研究探讨HAP的危险因素,所给出的结果也不尽相同。经过单因素和多因素分析,本研究发现年龄大于60岁、并发呼吸系统疾病、并发脑血管疾病、并发糖尿病、营养状况较差、吸烟、预防性抗菌药物、侵入性操作等是康复病房患者发生HAP的独立危险因素。由此可见,康复病房住院患者发生HAP的诱因较多:(1)老年患者肺组织弹性减退,咳嗽反射迟缓,排痰功能减弱,气管内分泌物不易排出,再加上身体功能退化,免疫功能低下,呼吸防御功能退化,因此年龄越大,越容易发生HAP。(2)发病前并发呼吸系统疾病的患者,如慢性阻塞性肺疾病、肺结核等,由于经常发生呼吸道的反复感染,可出现气道管腔狭窄,上皮细胞变性坏死,分泌物增多,肺泡弹性和支气管上皮纤毛运动减弱等,使呼吸道自净作用下降,呼吸系统防御能力下降,更易发生HAP[10]。(3)并发脑血管疾病的患者,由于需要较长时间卧床治疗,患者不能自主翻身,不利于排痰,呼吸道易被阻塞,导致感染不易控制;再加上吞咽困难,鼻饲的流质容易反流入气管,导致口咽部定植菌和带菌气溶胶的吸入,构成了HAP的主要发病机制之一[11]。(4)长期吸烟可损伤气管的纤毛清除异物的功能,增大肺密闭容量,还可增高副交感神经兴奋性,引起支气管收缩痉挛和黏膜充血水肿,诱发肺部感染[12]。(5)糖尿病患者本身存在着胰岛素分泌不足或者胰岛素抵抗,加上在应急情况下血糖难于控制,一方面高血糖有利于细菌繁殖,另一方面机体免疫功能损伤,呼吸道防御和机械清除能力下降,有利于细菌的入侵和繁殖,从而增加发生HAP的可能性[13]。(6)长期营养状况较差的患者由于能量和蛋白质供应不足,出现水电解质平衡紊乱、蛋白质分解症状,机体处于高代谢应激状态,导致免疫细胞(中性粒细胞、巨噬细胞、淋巴细胞等)对抗原的反应能力不足,为发生肺部感染提供了条件[14]。(7)我国长期存在着不合理使用抗菌药物的现象,大量使用抗菌药物会抑制人体正常菌群的生长,破坏人体正常菌群平衡,使机体内条件致病菌变为病原菌,从而增加了医院感染的发生概率。已有研究表明,预防性应用抗菌药物不仅不能有效降低感染率,反而会导致机体菌群失调和耐药菌株产生,提高治疗难度[15]。(8)侵入性操作虽为临床治疗提供了一定的方便,但不可避免会损伤患者的生理屏障,增加了感染概率,同时,如果操作时未遵循无菌原则,会直接将病原菌带入患者体内。此外,气管插管等操作破坏了上呼吸道的防御机制,使下呼吸道直接与外界相通,同时抑制患者的吞咽活动,降低食管对反流食物的清除能力,容易发生反流和误吸,也在一定程度上增加了肺部感染的概率[4]。
综上所述,康复病房住院患者HAP的发生率较高,并且病原菌分布较广,与多种因素有关,在临床工作中应针对这些因素进行必要的干预,以减少HAP的发生。
[1]BOEV C,KISS E.Hospital-Acquired infections current trends and prevention[J].Crit Care Nurs Clin North Am,2017,29(1):51-56.
[2]赵扣真.康复科住院患者医院感染因素分析及对策[J/CD].转化医学电子杂志,2015,2(7):152-153.
[3]SOCIETY A T.Infectious disease society of America.guidelines for the management of adults with hospital-acquired,ventilator-associated,and healthcare-associated pneumonia[J].Am J Respir Crit Care Med,2005,171(4):388-416.
[4]杨彩丽,徐文举,张伟峰,等.烧伤患者医院获得性肺炎的病原学特点及危险因素分析[J].中华医院感染学杂志,2017,27(11):2562-2564.
[5]徐云霞,周泉,朱静芳,等.康复科患者医院感染的调查分析[J].中华医院感染学杂志,2014,24(19):4826-4827.
[6]KRAUSE K M,BLAIS J,LEWIS S R,et al.In vitro activity of telavancin and occurrence of vancomycin heteroresistence in isolates from patients enrolled in phase 3 clinical trials of hospital-acquired pneumonia[J].Diagn Microbiol Infect Dis,2012,74(4):429-431.
[7]YU V L.Guideline for hospital-acquired pneumonia and healthcare-associated pneumonia:a vulnerability,a pitfall,and a fatal flaw[J].Lancet Infect Dis,2011,11(3):248-252.
[8]胡付品,朱德妹,汪复,等.2015年 CHINET 细菌耐药性监测[J].中国感染与化疗杂志,2016,16(6):685-694.
[9]DULHUNTY J M,WELL S A,PATERSON D L,et al.A survey of antibiotic prescribing practices in Austrilian and New Zealand intensive care units[J].Crit Care Resusc,2012,12(3):162-170.
[10]许燕莉,许永霞,沈曼璇,等.老年脑卒中患者肺部感染的危险因素[J].中华医院感染学杂志,2014,24(10):2475-2476.
[11]陈恩卓,郭正良,辛晓瑜,等.急性脑卒中后医院获得性肺炎的临床分析[J].外科理论与实践,2012,7(2):96-99.
[12]金璐.肝癌患者术后肺部感染的危险因素分析[J].中华医院感染学杂志,2013,23(10):2348-2350.
[13]陈炳,张垣,杨堃,等.脑梗死患者康复期医院感染危险因素调查[J].中华医院感染学杂志,2013,23(20):4902-4903.
[14]DRUYTS E,THORLUND K,HUMPHREYS S,et al.Interpreting discordant indirect and multiple treatment comparison meta-analyses:an evaluation of direct acting antivirals for chronic hepatitis C infection[J].Clin Epidemiol,2013,5(5):173-183.
[15]成云兰,朱滨.综合 ICU 医院获得性肺炎感染菌株及耐药性分析[J].江苏医药,2015,41(6):677-679.
