睾丸精原细胞瘤的MRI诊断
2018-04-27杜小峰何广友金中高胡碧波郑建军
杜小峰 何广友 金中高 胡碧波 郑建军
精原细胞瘤是发生于睾丸的常见肿瘤,可发生于正常位置睾丸和隐睾,继发于隐睾的精原细胞瘤可位于肾门至阴囊内的任何部位[1],本文搜集了14例睾丸精原细胞瘤的临床与MRI资料进行回顾分析,以探讨该病的MRI诊断价值。
方 法
1.一般资料
患者14例,年龄为31~56岁,平均年龄38.7岁。6例以下腹部肿块就诊,触之轻压痛,查问病史均有隐睾,其中1例为两侧隐睾;下腹部肿块位于左侧2例,位于右侧4例。8例以一侧睾丸肿块就诊,触之轻压痛,透光试验阴性。病程从发现肿块数天至一年余,AFP均阴性。
2.检查方法
MRI检查采用GE Signa 1.5T磁共振扫描仪,采用体线圈。扫描序列主要包括平扫常规轴位SE T1WI,层厚3mm,间距0.5mm;轴位、冠状位和矢状位采用FSE T2WI(脂肪抑制),层厚3mm,间 距 0.5mm;DWI采 用 b 值 为 0、1000s/mm2,并自动生成ADC图;增强扫描于静脉注射对比剂(0.2mmol/kg)后扫描,采用轴位和冠状位、矢状位脂肪抑制 T1WI。
结 果
14例睾丸精原细胞瘤均为手术后病理证实病例。6例位于腹内,起源于隐睾;8例为阴囊内。6例腹内隐睾并发精原细胞瘤均表现为单发下腹内肿块,位于左侧2例,右侧4例;4例位于腹腔内,2例位于腹膜外;其中1例呈明显不规则分叶状,5例呈椭圆形;肿块最大约9.0cm×12.2cm×15.5cm,最小约3.5cm×4.5cm×6.5cm,其最大径平均为 9.5cm;T1WI呈等、稍低信号, T2WI内部信号不均,肿块内见不规则、囊状高信号坏死液化区,周围实性部分呈稍低信号;DWI实性部分呈高信号,ADC图实性部分呈低信号,坏死液化区呈高信号;增强后实性部分呈轻、中度强化,并呈持续渐进性强化,病灶内坏死液化区呈不同大小无强化区(图1);3例病灶长轴沿腹股沟管方向走行;周围边界及结构清晰;肿块推移膀胱2例;6例均未见淋巴结肿大,盆腔内未见明显积液;单侧阴囊空虚、未见睾丸显示5例,双侧阴囊空虚、未见睾丸显示1例。8例位于阴囊内,均为单侧,左侧5例,右侧3例;肿块呈椭圆形,边缘清晰,肿块最大约7.8cm×8.5cm×10.2cm,最小约2.0cm×2.4cm×3.5cm,其最大径平均为 5.6cm。T1WI呈等、稍低信号,T2WI 6例呈稍低信号,2例信号不均,内见不规则高信号区;DWI呈高信号,ADC图呈低信号;增强后强化较均匀6例,欠均匀2例;病灶实性部分动脉期强化轻微,周围见薄环状强化,静脉期病灶强化稍增加,呈轻中强化(图2),4例见内部分隔样强化;7例合并少量睾丸鞘膜积液;1例见腹沟股淋巴结肿大,1例见腹膜外淋巴结肿大,位于右侧髂血管旁。
讨 论
睾丸肿瘤少见,且绝大多数为恶性肿瘤,约占男性恶性肿瘤的0.5%~1%,主要发生在青壮年,85%发生在20~50岁[2],绝大多数为原发性肿瘤,可分为生殖细胞瘤和非生殖细胞瘤,生殖细胞瘤又可以分为精原细胞瘤和非精原细胞瘤,精原细胞瘤是最常见的生殖细胞肿瘤,占全部生殖细胞瘤的35%~50%[3],其好发年龄相对较大,平均年龄40.5岁。精原细胞瘤常单侧发生,双侧肿瘤少见,约2%患者同时双侧发病,也可先后发生[4]。隐睾发生睾丸肿瘤的机会比睾丸正常者高20~40倍,腹内型隐睾的肿瘤发生率又高于腹腔外型如腹股沟或外环处隐睾[5]。
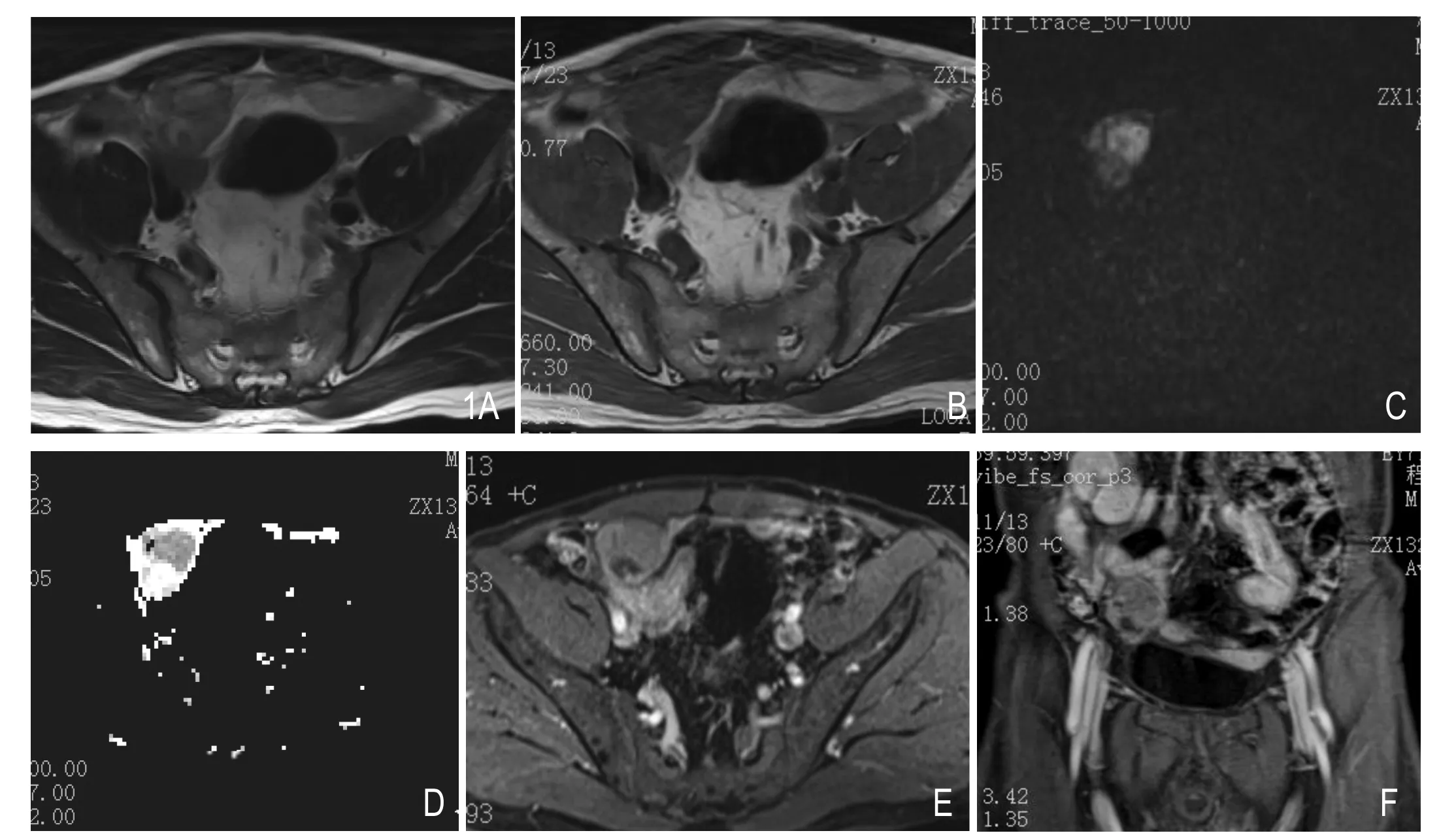
图1 隐睾继发精原细胞瘤(腹膜外)。A.T2WI,右下腹近前腹壁下见椭圆形稍高信号影,内部信号欠均匀,似见分隔,周围边界清晰,大小约31mm×39mm。B.T1WI,右下腹病灶呈稍低信号,边界清晰,周围腹腔脂肪呈推移改变。C.b值1000 s/mm2,DWI呈不均匀高信号。D.ADC图,病灶呈低信号。E.增强静脉期,病灶呈中度强化,内部见小囊状无强化区。F.增强静脉期冠状位,病灶长轴沿腹股沟管方向延伸。
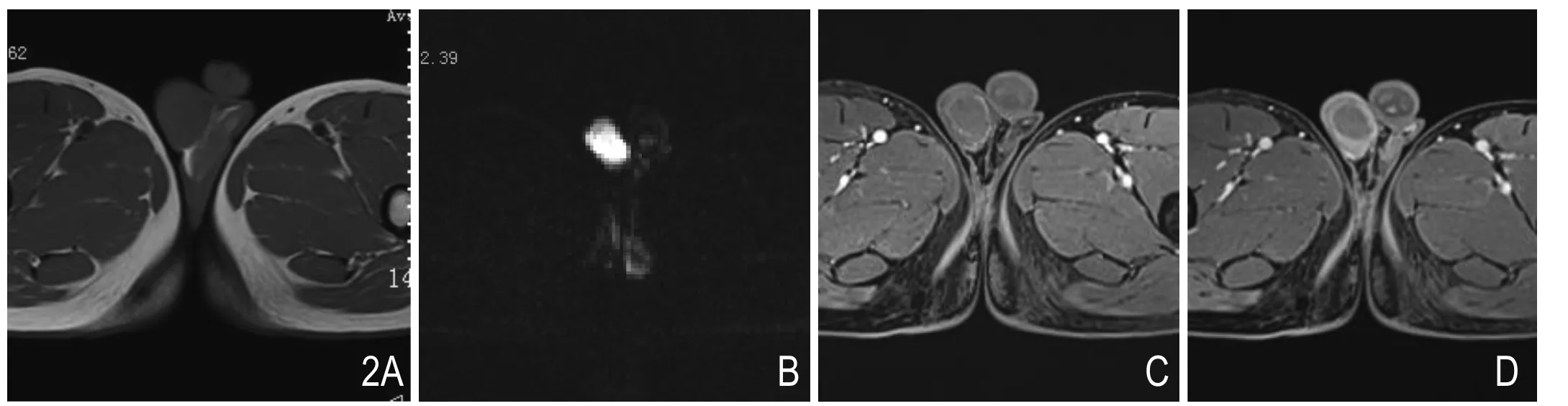
图2 右侧睾丸精原细胞瘤。A.T1WI,右侧睾丸增大,大小约27mm×35mm,呈稍低信号,内部信号均匀。B.b值1000 s/mm2 DWI,病灶呈明显高信号。 C.增强动脉期,病灶边缘见薄环状强化,内部信号均匀呈轻微强化。D.增强静脉期,病灶边缘仍见薄环状强化,内部强化较动脉期稍明显。
虽然隐睾常在出生时即可发现,但有少部分人因各种原因未做处理。根据睾丸所处的位置,将隐睾分为腹内型及腹股沟型。各种病理类型的睾丸肿瘤(包括精原细胞瘤、胚胎性癌、畸胎瘤及混合性肿瘤等)在未降睾丸内均可发生,但据Coupland等报道隐睾患者发生精原细胞瘤机会高于其他病理类型的肿瘤,且在年龄>32岁时这种差别更明显。本文6例腹内型精原细胞瘤均>32岁[6]。
当腹内型隐睾合并精原细胞瘤时,如有明确的隐睾病史,诊断常较容易,但患者鉴于各种原因,如因难以启齿或者就诊医生查体不仔细,未能发现隐睾,诊断常较困难,所以隐睾的病史对腹腔内精原细胞瘤有着至关重要的影响。笔者经验是,如在临床影像诊断工作中,发现男性患者盆内肿瘤,如怀疑隐睾恶变,又无明确隐睾病史提供者,应亲自再次体格检查及问诊,一经发现睾丸缺如或者未能触及,则能为正确诊断提供可靠的信息。无恶变的隐睾小于正常的睾丸,退化萎缩的隐睾直径可以小于lcm 甚至CT无法检出,本组中1例双侧隐睾,其中右侧隐睾即未检出。由于睾丸沿腹膜后腰部经腹股沟下降至阴囊,腹内型隐睾并发精原细胞瘤的发生部位在睾丸的胚胎发生或下降的沿途部位,肿块可位于腹腔或后腹膜、从肾门至腹股沟内环的任何地方,但极少数可以发生异位。肿瘤常呈椭圆形,长轴多与睾丸下降通道一致(其长轴与腰大肌、髂腰肌及腹股沟管长轴一致)[6],但少数也可发生旋转、扭曲,本组中肿瘤长轴与睾丸下降通道一致4例,不一致2例。
精原细胞瘤的恶性程度较低,发展较慢,呈椭圆形,可有分叶,境界清楚,常有比较完整的包膜,这是由于睾丸白膜比较韧厚的原因,精原细胞瘤组织很少突破白膜,故瘤体通常有完整的包膜,边缘常较光整。腹内型隐睾并精原细胞瘤由于位置深在,待检出时肿块体积多数较大,而发生于阴囊内睾丸时往往易早期发现,肿瘤较发生于腹内时明显为小,因此,腹内型隐睾并精原细胞瘤信号往往不均,而阴囊内精原细胞瘤则往往信号较均匀,坏死液化较轻微。肿瘤平扫时信号可均或不均,T1WI实性部分呈稍低信号,T2WI亦呈稍低信号,与正常睾丸组织显著高信号对比鲜明,据Johnson等报道,T2WI显示病变呈相对均匀低信号时可提示精原细胞瘤,通过T1WI和T2WI能够对87%的病变做出准确诊断[4]。本组病例,除坏死液化区外,肿瘤之实性部分T2WI均呈稍低信号,支持以上判断。DWI肿瘤实性部分呈高信号,ADC呈低信号,提示肿瘤弥散受限,肿瘤细胞密集。增强后,肿瘤根据大小和部位不同而强化不同,肿瘤较小并位于阴囊内睾丸时可呈均匀强化,而位于腹内肿瘤较大时则可出现不同程度的坏死液化,可从轻微坏死、液化到明显的坏死、液化,强化不均,注射对比剂后扫描,坏死、液化区未见强化,实质部分于动静脉期均为轻、中度不均匀强化,董丽卿等[7]推测这一强化特点可能与睾丸的特殊结构——青春期以后迅速形成的血睾屏障有关,它阻隔了血循环内某些物质渗透到曲细精管内的保护层,保持了内环境的相对稳定,对比剂不能通过未被破坏的血睾屏障(正如对比剂不能通过血脑屏障一样),导致正常睾丸组织基本不强化,而隐睾来源肿瘤一定程度上保留了睾丸这些特征(如血睾屏障),故肿瘤内有时虽可显示血管穿行,强化仍不明显。
本组病灶增强后动脉期呈轻度强化,静脉期呈持续、渐进的轻-中度强化,这一强化特点与腹腔内多数恶性肿瘤不符,为与其他恶性肿瘤鉴别的重要鉴别点。MRI除能较清晰地显示肿瘤的边界、内部分隔、与周围结构的关系等方面,亦能发现周围淋巴结肿大情况,精原细胞瘤的转移方式以淋巴道转移为主,少数以血道转移,本组2例发现淋巴结转移。
总之,当发现睾丸肿块或隐睾患者发现下腹部肿块时,如发病年龄相对较大,信号均或不均,边界清楚,尤其MRI实性部分T2WI呈低信号,DWI弥散受限,增强后动脉期轻度强化,并呈轻-中度渐进强化,高度提示精原细胞瘤的诊断。
[1]周康荣,陈祖望.体部磁共振成像.上海:上海医科大学出版社,2000:1137
[2]白人驹,张云亭,冯敢生.内分泌疾病影像学诊断.北京:人民卫生出版社,2003:341
[3]Woodward PJ,Sohaey R,O’Donoghue MJ,et a1.Tumors and tmorlike lesions of the testis:radiologic athologic-orrelation.Iograpias,2002,22:189-216
[4]王夕富,张贵祥,李 康,等. 睾丸精原细胞瘤的CT、MRI诊断.中国医学计算机成像杂志,2011,17:46-48
[5]Winter C,Albers P.Testieular germ cell tumors:pathogenesis,diagnosis and treatment.Nat Rev Endocrinol,2011,7:43-53.
[6]王 煜 ,李伟大,蒋鸿雁,等.隐睾合并精原细胞瘤的CT征象分析.放射学实践,2008,23:186-187.
[7]董丽卿,陈伟建,孔祥泉,等.睾丸精原细胞瘤的MSCT诊断.放射学实践,2006,21:705-757
