肩关节镜术后肺栓塞:一例报告及文献复习
2018-04-27卢钰张俊解京明王超然
卢钰 张俊 解京明 王超然
肺栓塞和深静脉血栓形成是多种骨科手术都可能出现的并发症,严重肺栓塞甚至会危及生命。一般肺栓塞多见于下肢手术,有研究报道显示,在没有进行血栓预防的情况下,全髋关节置换、全膝关节置换的血栓事件发生率高达29%~60%[1-2],在膝关节镜手术中,肺栓塞发生率为 4%[3]。肩关节镜手术作为一个低风险手术,肺栓塞和深静脉血栓形成十分罕见。1990年 Burkhart[4]报道了第1例肩关节镜术后深静脉血栓形成的患者,之后这类报道逐渐增多,但是数量依然有限。因此,笔者报道本科室1例肩关节镜术后发生肺栓塞的病例,同时复习国内外相关文献,以期阐明该病的总体发生率及潜在的危险因素,从而对临床工作中该病的预防和处理提出建议。
一、病例资料
患者刘某,女,年龄50岁,右肩关节活动受限,疼痛1年余,加重2个月入院。磁共振提示:右肩关节退行性变,冈上肌肌腱及喙肱韧带退变损伤(图1、2),喙突下滑囊、冈上肌肌腱肩峰面及关节面滑囊少量积液。诊断:右侧冻结肩合并右肩袖损伤。自诉心肌缺血病史3年,糖尿病史2年,否认与血栓相关的家族病史,BMI 22.4。术前凝血四项检查未见明显异常,术前生化检查:①甘油三脂:2.17mmol/L;②总胆固醇:6.11mmol/L;③低密度脂蛋白胆固醇:4.27mmol/L。超声心动图示:左房内径增大,左室舒张功能减退。专科查体:双侧肩关节对称,未见明显畸形、包块、肿胀,肌肉无萎缩;局部皮温正常,无明显压痛,未触及包块;右肩关节活动范围:前屈70°,外展 60°,后伸 20°,内旋 50°,外旋 40°,Neer征阳性,Jobe试验阳性,Belly试验阳性。手术情况:行右侧肩关节镜镜检、关节清理、右肩关节松解、肩袖修补术。全麻成功后取左侧卧位,牵引右上肢,常规消毒、铺巾,先予手法松解至各方向被动活动正常,自右肩胛冈外侧端后方向下、向内各2 cm处开一0.8 cm入口将Trocar直达关节腔,置入关节镜,依一定次序检查右肩关节腔,见关节腔内滑膜增生,肱骨头关节面、肩胛盂和肱二头肌长头腱完整,关节囊增厚、粘连明显,作前上入路,镜下将关节囊予以松解,关节清理。然后将关节镜置入肩峰下滑囊,见关节腔内滑膜明显增生,肩峰端毛糙,撞击明显,予以清理滑囊,清理肩袖表面,见肩袖冈上肌腱于大结节处部分撕裂,予以清理断端,并将大结节处新鲜化,于软骨边缘拧入骨锚1枚,带线将肩袖缝合,外排再拧入1枚锚钉将内排缝线交叉压配固定,探查见肩袖缝合满意,做肩峰打磨成形,活动右肩无撞击,手术完毕。手术时间2 h,术中无并发症,术后患者未诉不适。术后第5天,患者出现胸痛、气促、胸闷、乏力症状,急诊行血气分析:①pH:7.48;②PCO2:30.8mmHg;③血氧饱和度85%;④D-二聚体:0.56 μg/ml;⑤AT:73%。四肢超声未见血栓形成。超声心动图检查示肺动脉高压、右心功能不全。考虑患者可能出现肺栓塞。行肺动脉CT造影提示:双肺下叶内后基底亚段分支肺动脉官腔内充盈缺损,考虑栓塞(图3、4)。予心电监护、持续低流量吸氧、低分子肝素皮下注射抗凝等处理,第2天患者症状开始缓解,3 d后症状消失,继续使用低分子肝素2周后患者出院。

图1 喙肱韧带损伤

图2 冈上肌肌腱损伤
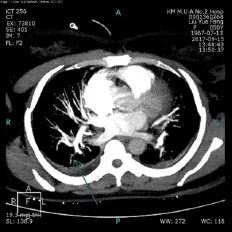
图3 肺栓塞1
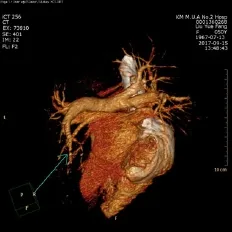
图4 肺栓塞2
二、讨论
(一)发病率
肩关节镜术后肺栓塞和深静脉血栓形成的发生率极低。自Burkhart[4]于1990年报道了第1例肩关节镜术后深静脉血栓形成的病例后, Kuremsky等[5]报道了5年内1908例进行肩关节镜手术的患者中有6例患者发生了静脉血栓栓塞,其中有2例深静脉血栓形成,1例肺栓塞,还有3例深静脉血栓形成合并肺栓塞,其发病率为0.31%。所有患者均在侧卧位、患肢牵引的体位下进行手术,麻醉方式为臂丛麻醉。Garofalo等[6]回顾分析了10000多例患者,仅发现了1例深静脉血栓形成和1例双侧肺栓塞的患者,发病率不到0.01%。Durant等[7]回顾了从2003年到2013年十年间的2003例肩关节镜手术患者,这些患者均由同一位医师进行手术,只有5例患者发生了肺栓塞,总体发病率为0.25%;其中565例患者进行了肩袖修补术,5例肺栓塞患者全部出现在肩袖修补的患者中,发病率为0.89%。在他的研究报道中,所有患者均采用全麻和沙滩椅位进行手术,同时使用了下肢弹力袜来预防下肢深静脉血栓。Hoxie等[8]回顾了5年期间在肩关节镜下进行肩袖修补术的1176例患者,其中有3例患者发生了肺栓塞,发病率为0.26%。Randelli等[9]报道了2005年到2006年期间59位外科医师进行的共计9385台肩关节镜手术中,有6例患者发生了深静脉血栓,其中1例发生了肺栓塞。在这6例患者中,有4例患者进行了肩袖修补术,肺栓塞发病率为0.1%。Martin等[10]报道肩关节镜术后30 d的深静脉血栓形成和肺栓塞发生率分别为0.09 %(8/9410)和 0.06 %(6/9410)。在 Schick 等[11]的研究中,17位外科医师在2002年到2011年期间进行的15033例肩关节镜手术中,有14例深静脉血栓形成患者,7例肺栓塞患者,1例深静脉血栓合并肺栓塞,深静脉血栓形成和肺栓塞发病率分别为0.1%和0.5%。Dattani等[12]则报道在92440例患者的各类肩和肘关节镜手术中血栓塞事件发生率为0.038%。
本科室的发病率与既往文献报道一致,肩关节镜术后的血栓栓塞事件低于1%,其中肺栓塞发生率不到0.5%,临床罕见。但这些回顾性研究都存在相同的局限性,所有被统计出来的病例都是有症状并被诊断和治疗的患者。Wirth等[13]对239例膝关节镜术后患者进行了深静脉血栓形成筛查,有6例患者发生了深静脉血栓形成,其中有3例患者有临床症状。Michot等[14]则对218例患者进行了筛查,发现有11例患者发生了深静脉血栓形成,其中只有1例患者出现了小腿疼痛的症状,其余10例患者没有任何临床症状,只是通过超声检查发现了深静脉血栓形成。这说明有很多无症状性或症状轻微的血栓事件都被忽略了。而患者一旦出现症状,基本都需要住院进行抗凝治疗,这无疑会增加患者的住院时间、医疗费用以及心理负担。此外,由栓塞引起的栓塞部位的疼痛、肢体肿胀、呼吸困难等症状会阻碍患者术后的康复锻炼,从而导致患者更容易出现术后关节活动受限、关节僵硬、组织粘连等情况,甚至可能因此需要再次手术。肩关节镜术后严重的肺栓塞甚至可能导致患者死亡,Kim等[15]报道过1例肩关节镜术后死于肺栓塞的患者。所以,关节镜术后血栓栓塞事件少见,但应该足够重视,并做好相关预防措施。
(二)危险因素
血栓的形成条件有:心血管内膜的损伤,血流状态的改变(血流瘀滞),血液高凝状态。骨科的手术患者中,尽管只是肩关节镜这种微创手术,也已完全满足以上3个条件,而在发生静脉血栓栓塞症的患者中,至少有96%的患者有1个或者多个先天或者后天危险因素,所以关注骨科手术患者是否具有血栓形成的高危因素是十分必要的,需要仔细询问相关病史,必要时行相关检测以明确是否需要术前或术后干预。
遗传因素根据其危险程度,分为高、中、低3组。高危因素包括:抗凝血酶III、蛋白C、蛋白S这些抗凝因子缺乏的患者;中危因素包括:V因子Leiden突变,凝血酶原20201A突变,非O型血,纤维蛋白原γ链的10034位点C→T突变;低危因素包括:纤维蛋白原和凝血因子IX变异[16]。其中V因子的Leiden突变对欧洲人群影响很大,而对于亚洲人群的影响还需要更多的研究证实。
后天的危险因素有:年龄、BMI、血栓相关病史、抗磷脂综合征、激素替代治疗、服用避孕药、长期固定、恶性肿瘤、化疗、妊娠、产褥期、手术、创伤、充血性心衰、急性感染、脱水、静脉曲张、长途飞行、急性炎症性肠病、肾病综合征、糖尿病、动脉粥样硬化[17]。
除了这些常规的危险因素以外,肩关节镜手术本身的风险因素有:术中持续关节灌洗导致周围组织水肿,压迫周围静脉;术中使用刨刀在肩峰下区域进行操作时会对锁骨下静脉造成压迫和刺激[18];术中体位:目前肩关节镜常用沙滩椅位和侧卧位,这两种体位下手术的患者都有血栓事件发生,当采用沙滩椅位时,会导致下肢静脉血液瘀滞,而采用侧卧位时,需要对患肢进行牵引,这些都可能诱发血栓形成。此外,术后肩关节固定、康复锻炼开始较晚也是危险因素。
综上所述,肩关节镜手术的患者因其特殊性,本身就有血栓发生的倾向,如果术前再有1个或多个危险因素,那么术后发生 血栓栓塞事件的可能性将会大大增加。对于患者术前检查中出现的凝血功能异常应该重点关注,有凝血功能异常的患者建议仔细搜寻病史,筛查相关遗传疾病。
(三)预防措施
目前指南并不建议对肩关节镜手术的患者进行常规血栓预防[19-20],对于有1个或多个血栓栓塞危险因素的患者则建议同时使用机械预防和低分子肝素钙来预防血栓事件[21]。但是,若按照英国国家健康和临床质量研究院(NICE)的指南,则有42%的患者将被划分为高危患者,都应该同时进行机械和药物预防,这个比例显然过高。需要根据亚洲人群的具体情况,制定一个更适合的评分标准,术前对患者做出准确的分级,从而指导在临床工作中对患者进行合适的血栓预防。
在现行的血栓风险评估量表中,Caprini量表很适合于肩关节镜手术,该量表由Caprini等[22-24]提出,在评估血栓发生风险方面已经得到了国外多个指南的推荐[25-26]。在2009年中华医学会骨科学分会制定的《中国骨科大手术静脉血栓栓塞症预防指南》中也同样被推荐[27],也同样存在风险评估过高的问题,基于肩关节镜术后血栓事件发生率并不高,并且量表显示评分0~1分者深静脉血栓形成发生率为2%,高于所有文献报道肩关节镜术后血栓事件的发生率。所以,作者建议在量表中将肩关节镜手术评为1分,其余危险因素评分按照原量表进行,然后再根据量表评分采用适当的血栓预防方案。
此外,本例患者四肢血管彩超没有发现血栓,血栓可能来自于盆腔深静脉或者其他静脉。但是有多篇文献[5,28]报道肩关节镜术后患者的肺栓塞来自于四肢深静脉血栓,并且相对于患侧上肢,血栓更多发现于患侧下肢。所以,对于高危组和极高危组患者,可以在术后检查双下肢甚至四肢血管彩超,有助于发现深静脉血栓形成,从而提前预防患者出现肺栓塞或其他重要器官栓塞的可能。
由于肩关节镜手术的患者住院时间不长,但有多个报道显示患者在术后3~4周,最长6周后才出现肺栓塞,所以在患者出院时应该仔细告知患者相关注意事项,出现肢体肿胀、胸痛、气促等症状时及时至医院就诊。
三、结论
肩关节镜术后肺栓塞的发病率极低,总体血栓栓塞事件不超过1%,其中肺栓塞发生率不到0.5%,一旦发生,未及时诊断、治疗,会危及患者生命。因此,术前仔细询问相关病史,对患者情况采用Caprini量表进行评分,根据评分采取适当的预防措施,低危组:0~1分,尽早功能锻炼,使用足底静脉泵、间歇充气加压装置、梯度压力弹力袜等物理预防措施;中危组:2分,采用药物预防或者物理预防措施;高危组:3~4分,采用药物预防和物理预防;极高危组:≥5分,采用药物预防和物理预防。对高危组和极高危组患者,可在术后检查双下肢血管彩超,再辅以精细的手术操作、良好的术后护理,尽量避免术后栓塞的发生,在临床工作中是很有必要的。
[1] Aaron RK, Ciombor D. Venous thromboembolism in the orthopedic patient[J]. Surg Clin North Am, 1983, 63(3): 529-537.
[2] Warwick D, Martin AG, Glew D, et al. Measurement of femoral vein blood flow during total hip replacement. Duplex ultrasound imaging with and without the use of a foot pump[J]. J Bone Joint Surg Br,1994, 76(6): 918-921.
[3] Wirth T, Schneider B, Misselwitz F, et al. Prevention of venous thromboembolism after knee arthroscopy with low-molecular weight heparin(reviparin):Results of a randomized controlled trial[J]. Arthroscopy, 2001, 17(4): 393-399.
[4] Burkhart SS. Deep venous thrombosis after shoulder arthroscopy[J].Arthroscopy, 1990, 6(4): 61-63.
[5] Kuremsky MA, Cain EL Jr, Fleischli JE. Thromboembolic phenomena after arthroscopic shoulder surgery[J]. Arthroscopy, 2011, 27(12):1614-1619.
[6] Garofalo R, Notarnicola A, Moretti L, et al. Deep vein thromboembolism after arthroscopy of the shoulder:two case reports and a review of the literature[J]. BMC Musculoskelet Disord, 2010, 11:65.
[7] Durant TJ, Cote MP, Arciero RA, et al. Fatal pulmonary embolism after arthroscopic rotator cuff repair:a case series[J].Muscles Ligaments Tendons J, 2014, 4(2): 232-237.
[8] Hoxie SC, Sperling JW, Cofield RH. Pulmonary embolism following rotator cuff repair[J]. Int J Shoulder Surg, 2008, 2(3): 49-51.
[9] Randelli P, Castagna A, Cabitza F, et al. Infectious and thromboembolic complications of arthroscopic shoulder surgery[J]. J Shoulder Elbow Surg, 2010, 19(1):97-101.
[10] Martin CT, Gao Y, Pugely AJ, et al. 30-day morbidity and mortality after elective shoulder arthroscopy:a review of 9410 cases[J]. J Shoulder Elbow Surg, 2013, 22(12): 1667-1675.
[11] Schick CW, Westermann RW, Gao Y, et al. Thromboembolism following shoulder arthroscopy: a retrospective review[J].Orthop J Sports Med, 2014, 2 (11): 2325967114559506.
[12] Dattani R, Smith CD, Patel VR. The venous thromboembolic complications of shoulder and elbow surgery:a systematic review[J]. Bone Joint J, 2013, 95(1): 70-74.
[13] Wirth T, Schneider B, Misselwitz F, et al. Prevention of venous thromboembolism after knee arthroscopy with low molecular weight heparin (reviparin): results of a randomized controlled trial[J]. Arthroscopy,2001,17(4):393-399.
[14] Michot M, Conen D, Holtz D, et al. Prevention of deepvein thrombosis in ambulatory arthroscopic knee surgery: A randomized trial of prophylaxis with low-molecular weight heparin[J]. Arthroscopy, 2002, 18(3): 257-263.
[15] Kim SJ, Yoo KY, Lee HG, et al. Fatal pulmonary embolism caused by thrombosis of contralateral axillary vein after arthroscopic right rotator cuff repair--A case report[J].Korean J Anesthesiol, 2010, 59 :S172-S175.
[16] Rosendaal FR, Reitsma PH. Genetics of venous thrombosis[J].J Thromb Haemost, 2009, 7 :301-304.
[17] Prandoni P. Acquired risk factors for venous thromboembolism in medical patients[J]. Pathophysiol Haemost Thromb, 2006,35(1/2): 128-132.
[18] Dal Molin FF, Dal Molin SF. Thromboembolic complication after arthroscopic shoulder surgery[J]. Rev Bras Ortop,2015, 45(3):312-315 .
[19] Geerts WH, Pineo GF, Heit JA, et al. Prevention of venous thromboembolism: the Seventh ACCP Conference on antithrombotic and thrombolytic therapy [J]. Chest, 2004, 126 (3 Suppl):338S-400S.
[20] Mismetti EA. P ré vention de la maladie thromboembolique en orthop é die et traumatology thromboprohylaxis in orthopedic surgery and traumatology[J]. Ann Fr Anesth Reanim, 2005, 24:871-889.
[21] Di Nisio M, Van Es N, B ü ller HR. Deep vein thrombosis and pulmonary embolism[J]. Lancet (London, England), 2016,388(163): 3060-3073.
[22] Caprini JA, Arcelus JI, Hasty JH, et al. Clinical assessment of venous thromboembolic risk in surgical patients[J]. Semin Thromb Heost, 1991, 17:304-312.
[23] Caprini JA. Thrombosis risk assessment as a guide to quality patient care[J]. Dis Mon, 2005, 51(2/3): 70-78.
[24] Caprini JA. Risk assessment as a guide to thrombosis prophylaxis[J]. Curr Opin Pulm Med, 2010, 16(5): 448-452.
[25] Geets WH, Heti JA, Clagett GP, et al. Prevention of venous thromboembolism[J]. Chest, 2001, 119(1 Suppl):132S-175S.
[26] Gould MK, Garcia DA, Wren SM, et al. Prevention of VTE in nonorthopedie surgical patients:antithrombotic therapy and prevention of thrombosis[J]. Chest, 2012, 141(2 Suppl):e227S-e277S.
[27] 中华医学会骨科学分会. 中国骨科大手术静脉血栓栓塞症预防指南[J].中华骨科杂志, 2009, 29(6):602-604.
[28] Yamamoto T, Tamai K, Akutsu M, et al. Pulmonary embolism after arthroscopic rotator cuff Repair:A case report[J]. Case Rep Orthop, 2013:801752.
