常规筛查经验对临床超声诊断乳腺癌影响分析
2018-04-12胡海北丁思勤
胡海北 陈 强 丁思勤
深圳市光明新区中心医院普外科,广东深圳 518107
乳腺癌作为临床中一种常见且多发性疾病,发病率高达3.8%,多发生在30岁以上女性人群中[1-2],由于其起病隐匿、不易发现,一经临床诊断确诊后多已至晚期,已然错过最佳治疗时间,影响治疗效果。并且,乳腺癌患者体内的癌细胞能够随着患者体内的血液或淋巴扩散至全身[3],直接威胁患者生命安全,因此,乳腺癌病症的尽早发现和治疗就显得尤为重要,也是当前临床关注的重点问题。以往常规筛查多作为乳腺癌诊断标准,但该种方式下的准确度较低,误诊和漏诊的可能性较高,而超声诊断的应用在一定程度上提高了诊断准确性,对乳腺癌的诊断来说意义显著。本研究针对2016年11月~2017年11月就诊的150例乳腺癌患者作为研究对象,分析常规筛查诸如望诊、触诊等经验对临床超声诊断乳腺癌的影响,下面进行如下内容的报道。
1 资料与方法
1.1 一般资料
选取我院在2016年11月~2017年11月收治的乳腺异常病例数共计150例,对其临床资料进行回顾性分析,所有患者均为女性,最小年龄32岁,最大年龄69岁,平均(44.68±10.22)岁,病灶最大直径81.24mm,最小直径2.81mm,平均直径(18.33±10.75)mm,初中及以下文化水平患者21例、高中及中专文化水平患者86例、大专及以上文化水平患者43例,排除无法进行超声诊断患者、乳腺病变手术患者、病变转移患者及认知障碍患者。所有患者均表现为乳头溢液、乳房胀痛、乳头内陷等,且患者多出现乳腺局部疼痛、胀痛、刺痛,部分患者无临床症状,且150例患者均经医院伦理委员会认证后知情同意。
1.2 方法
常规筛查方式分为望诊和触诊两种,望诊即为观察患者乳头溢液、乳头内陷、乳房局部皮肤情况,触诊即为通过触摸乳晕部位、乳腺周边、腋窝部位的结节大小,一般情况下,临床触诊结节直接均在10mm以下。超声诊断方式为B超检查,使用仪器为迈端M7,患者采取仰卧位的体位方式进行检查,并保持双臂上举,确保探头频率在6~14MHz范围之间,然后对患者的双侧腋窝进行来回扫描,观察并记录淋巴结数量、分布情况、特征、周围组织情况等,然后与乳腺癌患者术前超声检查存在的漏报情况进行对比分析。
1.3 观察指标
分别记录望诊、触诊、超声诊断下确诊乳腺癌例数并计算确诊率,同时计算触诊望诊和三者联合诊断方式下的准确率、误诊率和漏诊率[4-5],并进行对比分析。
1.4 统计学分析
所有数据采用SPSS23.0统计软件包进行处理,计量资料采用(x±s)表示,组间比较采用独立样本t检验。计数资料采用例数和百分比率表示,组间比较采用χ2检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 患者不同诊断方式下诊断结果比较
根据表1,在望诊异常组中,经病理诊断确诊乳腺癌3例,诊断率为30.00%,其中,乳头溢液患者1例(33.33%)、乳头内陷患者1例(33.33%)、乳房局部皮肤凹陷患者1例(33.33%),望诊正常组中,经病理诊断确诊乳腺癌7例,诊断率为5.00%,异常组明显高于正常组,差异有统计学意义(P<0.05)。根据表2,触诊异常组乳腺癌患者2例,诊断率为28.57%,触诊正常组乳腺癌患者7例,诊断率为4.89%,异常组明显高于正常组,差异有统计学意义(P<0.05)。在超声诊断中,10例乳腺癌患者经超声诊断后1例显示结果为未异常,漏报率为10%。
2.2 不同诊断方式下联合诊断结果比较
望诊、触诊联合超声诊断准确率明显高于望诊联合触诊诊断,漏诊率及误诊率明显低于望诊和触诊诊断,差异有统计学意义(P<0.05)。见表3。
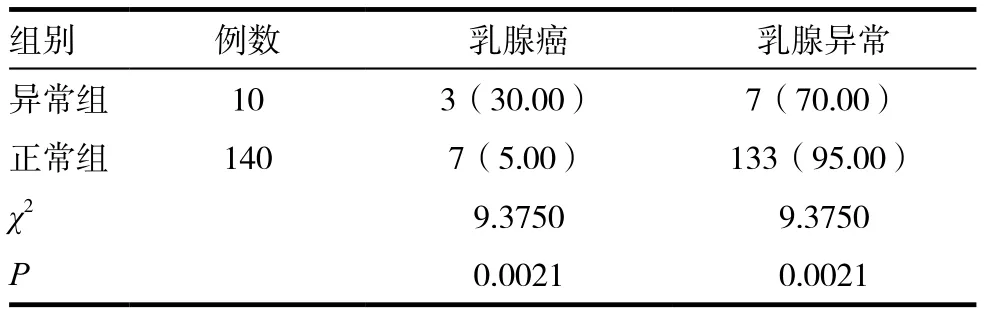
表1 不同组别患者望诊诊断结果比较[n(%)]

表2 不同组别患者触诊诊断结果比较n(%)]
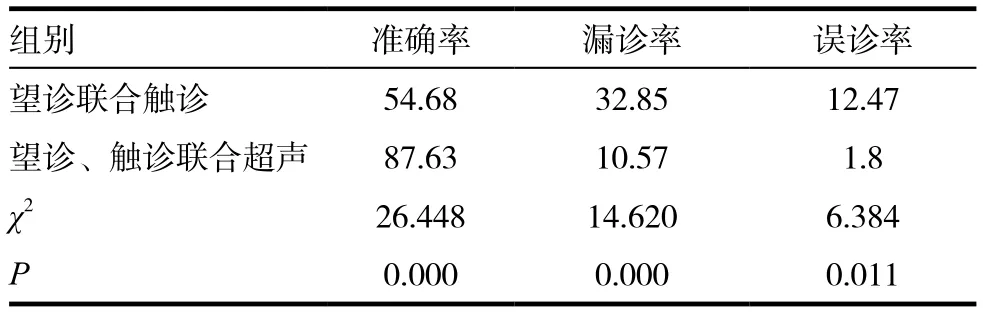
表3 不同诊断方式下联合诊断结果比较(%)
3 讨论
乳腺是由纤维组织、皮肤、乳腺腺体和脂肪共同组成,而乳腺癌就是发生在乳腺上皮组织的一种恶性肿瘤,常发生在女性患者中,尽管乳腺并不是维持人体生命活动的重要器官[6-7],但如果发生乳腺癌时,癌细胞在脱落后通过血液扩散至全身各个重要器官中,导致癌症的转移[8-9],最终便会威胁到患者的生命安全,致使患者死亡,在这种情况下,乳腺癌患者必须尽早确诊并尽早治疗,避免癌症的扩散和转移,才能确保患者的生命安全[10-11]。
目前,大部分的乳腺癌患者多通过体检筛查的方式检出,因此,如何更早的发现乳腺癌是当前临床中最为关注的问题,一般来说,常规筛查中最为常见的就是望诊和触诊[12],望诊着重观察患者乳头溢液、乳头内陷、乳房局部皮肤情况,触诊重点在于触摸乳晕部位、乳腺周边、腋窝部位的结节大小[13-14],实验结果显示,望诊异常组乳腺癌诊断率为30.00%,望诊正常组乳腺癌诊断率为5.00%,触诊异常组乳腺癌诊断率为28.57%,触诊正常组乳腺癌诊断率为4.89%,异常组的望诊和触诊诊断率明显高于正常组,差异有统计学意义(P<0.05),可见无论是望诊还是触诊,其乳腺异常患者的诊出率要更高,临床中可通过望诊后触诊的方式提高筛查准确度。随着临床医学技术的不断发展和进步,超声诊断逐渐被广泛的应用在乳腺癌诊断中,超声诊断就是即将超声检测技术应用在人体中[10],通过对人体的组织结构和生理进行测量,从而了解和掌握疾病,临床中最为常见的超声诊断方式有B超、X线、CT和磁共振成像[15-16],本研究所使用的检查方式为B超诊断,结果显示漏报率为10%,这是由于患者年龄在不断增大的同时,其乳腺组织中的腺体就越少,使得乳腺组织的密度逐渐提高,在这种情况下,其诊断结果的准确性就会受到影响。在实际临床诊断中,如超声诊断结果显示为正常时,应再次通过望诊、触诊的方式进行进一步检查,避免误诊和漏诊的可能。另外,望诊、触诊联合超声诊断准确率明显高于望诊联合触诊诊断,漏诊率及误诊率明显低于望诊和触诊诊断,差异有统计学意义(P<0.05),由此可知,乳腺癌患者临床诊断时应采取联合检查方式,能够提高诊断结果的准确度,降低误诊率和漏诊率,确保乳腺癌患者能够尽早诊出并进行有效治疗,避免癌症危害患者健康和生命安全,帮助患者早日恢复身体健康,回归社会生活。
综上所述,常规筛查经验对临床超声诊断乳腺癌的影响较大,两者联合能够提高诊断准确度,减少误诊和漏诊的可能,可在临床实践中予以推广和应用。
[参考文献]
[1] 周娜,袁志坚.探讨超声综合检查对乳腺癌筛查的临床诊断价值[J].世界最新医学信息文摘(电子版),2016,16(85):145-146.
[2] 陈少兰,林汉楚,周飞,等.彩色多普勒超声在乳腺癌诊断筛查中的应用价值分析[J].现代医用影像学,2017,26(1):34-36.
[3] 任红,于学林,崔进国,等.超声与X线钼靶在乳腺癌诊断中的应用[J].实用放射学杂志,2013,29(6):899-901,909.
[4] 罗文杰,陆巍,张华,等.社区妇女乳腺癌筛查模式的建立及应用 [J].上海医学,2012,35(5):412-414.
[5] 王竞宇,张恩荣,何莲,等.超声BI-RADS分级在社区乳腺癌筛查中的价值[J].西部医学,2013,25(9):1395-1397.
[6] 曹秋月.乳腺癌超声诊断的现状和进展[J].临床超声医学杂志,2012,14(3):183-186.
[7] 傅光平.彩色多普勒超声乳腺癌3500例筛查结果分析 [J].齐齐哈尔医学院学报,2014,35(13):1955-1956.
[8] 王竞宇,张恩荣,彭利,等.高频彩超在社区乳腺癌筛查中对“三早”的应用价值与前景[J].中国医药导报,2013,10(30):134-137.
[9] 刘干,谭步巧,伍兆华.超声检查在乳腺癌筛查中的临床应用价值[J].中华现代影像学杂志,2015,7(23):49-50.
[10] 沈军.彩超在两癌筛查乳腺癌筛查中的价值及检查体会 [J].医药与保健,2014,22(2):151.
[11] 刘丽琴,孙翔,谭杰.常规超声与超声弹性成像对乳腺实性结节的诊断价值分析[J].河北医药,2016,38(20):3088-3091.
[12] 陈丹丹,冯冲,李彩娟,等.乳腺癌的超声诊断进展[J].牡丹江医学院学报,2017,38(1):103-104.
[13] 黄艳.常规超声、超声弹性成像联合使用对鉴别诊断乳腺癌的效果分析[J].影像视觉,2016,17(7):25-27.
[14] 李星云,张金堂,谭燕,等.43例早期乳腺癌的超声诊断分析 [J].中华全科医学,2015,13(12):2077-2078.
[15] 张红霞.钼靶X线和超声诊断乳腺癌的临床价值比较 [J].医疗装备,2016,29(1):124-125.
[16] 伍志贤,朱贤丽,陈洁萍,等.彩色多普勒超声在健康人群乳腺癌筛查中的诊断价值[J].临床医学工程,2015,22(7):823-824.
