某三甲综合医院多重耐药菌医院感染监测分析与防控措施
2018-04-12骆融融巫雪平
李 茵 王 箭 骆融融 巫雪平
广东省韶关市粤北人民医院感染管理科,广东韶关 512000
近年来,随着随着现在医学的飞速发展,广谱抗菌药物的广泛应用和不规范使用,以及侵入性操作的开展,多重耐药菌日益增多,导致医院内感染性疾病的发病率、住院周期、医疗费用及病死率增加[1]。2009~2010年美国国家医疗保健安全网络(national healthcare safety network,NHSN)监测数据显示,MDRO医院感染占所有医院感染的20%[2]。为有效落实医院感染控制措施,预防和控制多重耐药菌的传播,促进临床合理使用抗菌药物,保障患者安全,现将我院2016年1月1日~12月31日的多重耐药菌监测进行整理,现报道如下。
1 资料与方法
1.1 一般资料
收集2016年1~12月医院检验科细菌室对临床送检的所有标本通过细菌培养及药敏试验分离出的菌株,分离自血液、分泌物、痰液、尿液、引流液、腹水、脓液、脑脊液等标本,剔除同一患者相同部位的重复菌株。
1.2 方法
1.2.1细菌鉴定与药敏试验 细菌鉴定和药敏采用法国梅里埃公司生产的Vitek2 Compact全自动细菌分析仪。
1.2.2多重耐药菌 多重耐药菌(Multidrug-Resistant Organism,MDRO),主要是指对临床使用的三类或三类以上抗菌药物同时呈现耐药的细菌[3]。MDRO判断依据参照《MDR、XDR、PDR 多重耐药菌暂行标准定义-国际专家建议》[4]。我院MDRO监测种类包括:多重耐药鲍曼不动杆菌(MDR-AB);多重耐药铜绿假单胞菌(MDR-PAE);耐碳青酶烯类抗菌药物肠杆菌(CRE);耐甲氧西林金黄色葡萄球菌(MRSA);耐万古霉素肠球菌(VRE)。多重耐药菌的医院感染是指按照《医院感染诊断标准(试行)》[5],符合医院感染的患者,其病原学诊断为多重耐药菌感染。由临床医生作出判断,医院感染管理科专人进行审核。
1.2.3研究方法 对检出卫生部要求监测的耐药菌株,检验科细菌室第一时间通知临床科室,及时采取感染控制相关干预措施并填写多重耐药菌病例个案登记表,实施危急值管理。医院感染管理科也每天实时监控,进行统计分析。本文采取回顾性分析,分别对多重耐药菌的感染率、标本来源分布、医院感染部位进行归纳总结。
1.3 统计学处理
将调查数据录入EXCEL表格进行统计描述和分析。
2 结果
2.1 多重耐药菌分离率
2016年1月1日~12月31日共分离出病原菌4031株,多重耐药菌为471株,占11.68%,其中以鲍曼不动杆菌(CRABA)居多,共分离出178株,占37.79%,其次为金黄色葡萄球菌(MRSA),共分离出156株,占33.12%,见表1。
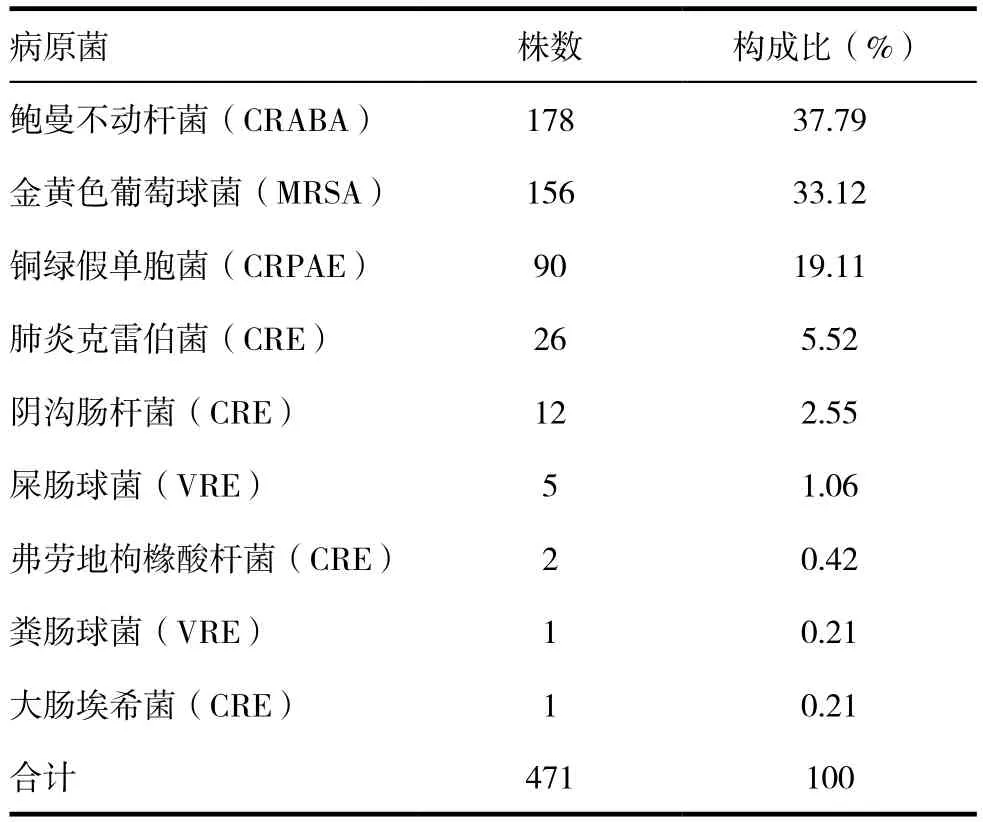
表1 多重耐药菌菌株分布及构成比
2.2 科室分布
多重耐药菌株分布在全院大部分科室。属于医院感染的多重耐药菌株主要分布在ICU,其次在神经外科,见表2。
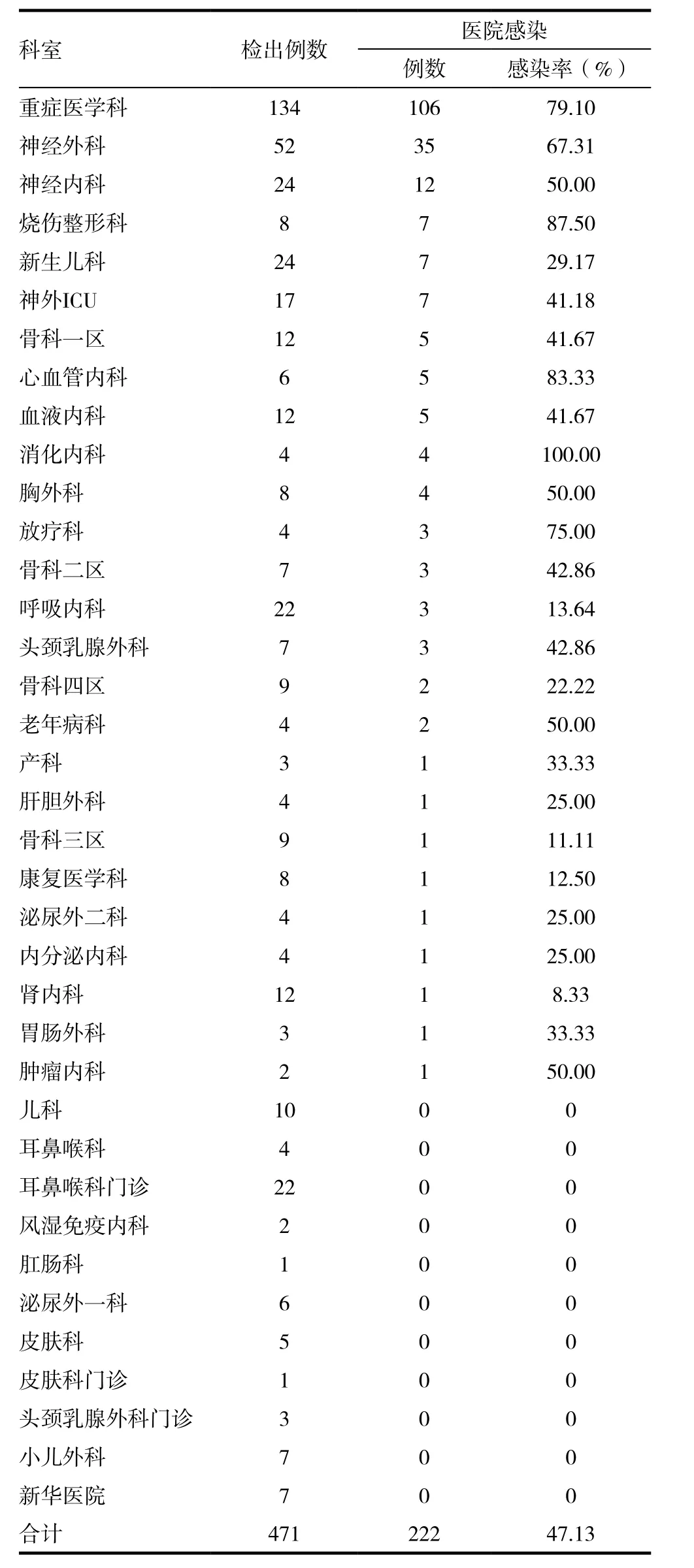
表2 各科室多重耐药菌感染率
2.3 标本来源分布
多重耐药菌标本来源:痰液标本占57.96%、伤口分泌物标本占17.83%、血液标本占6.79%、尿液标本占5.52%,见表3。
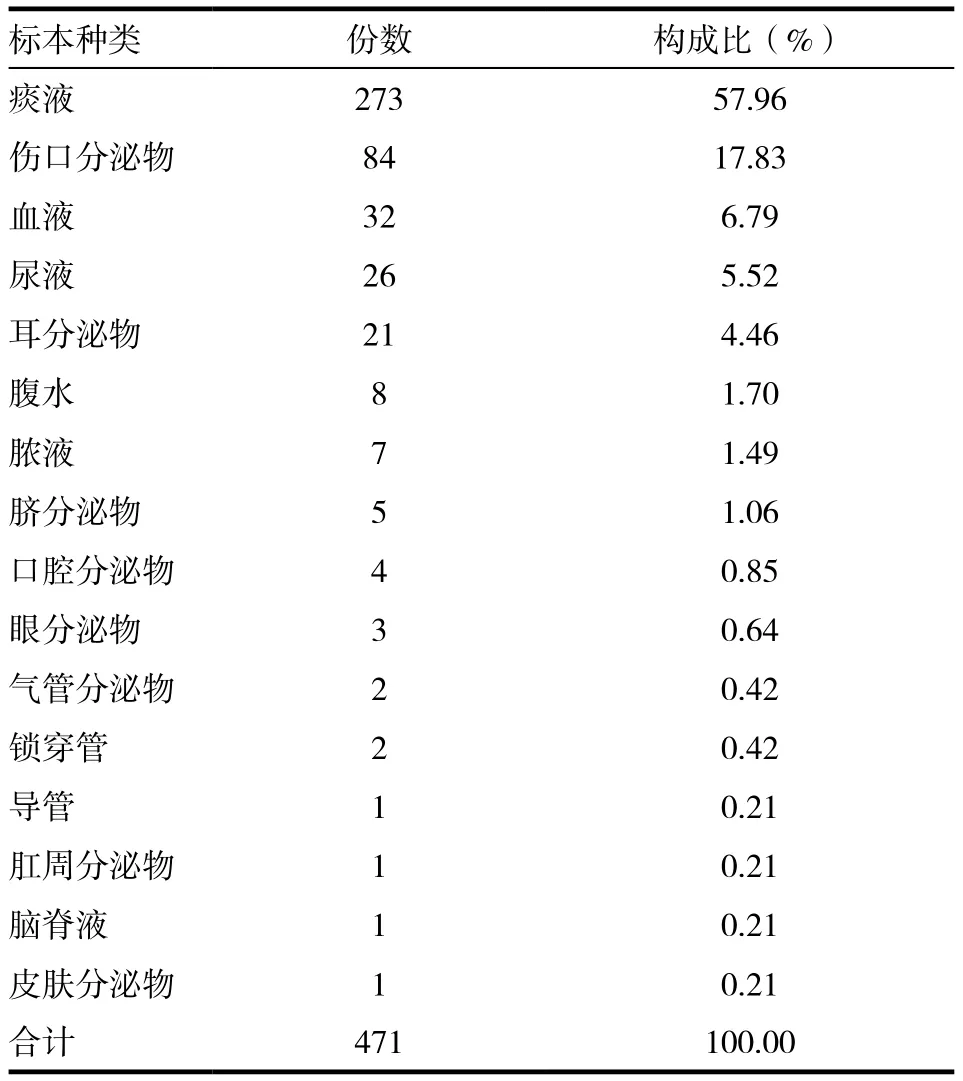
表3 标本种类分布及构成比
2.4 医院感染的部位
从表2可以看出,471株多重耐药菌中,有222株属于医院感染。这222株医院感染部位以下呼吸道感染为首,占73.42%,见表4。
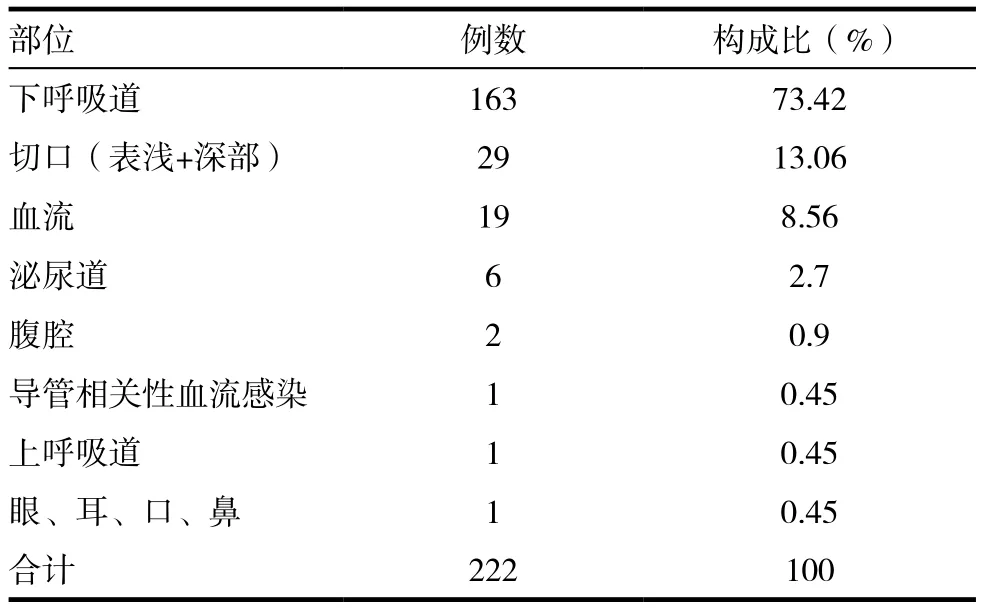
表4 医院感染部位分布及构成比
3 讨论
多重耐药菌(multidrug-resistant organism,MDRO)问题日益突出,加强对MDRO的管理已达成共识[6]。通过监测发现,2016年多重耐药菌分离率为11.68%,分离率居前三位的分别为鲍曼不动杆菌(CRABA),占37.79%,金黄色葡萄球菌(MRSA),占33.12%,铜绿假单胞菌(CRPAE),占19.11%。提示CRABA和MRSA已成为本院医院感染最主要的MDRO,给临床治疗带来困难。中国是MRSA流行强度较高的地区,且部分地区已经出现对万古霉素耐药、中介耐药以及异质性耐药的MRSA细菌[7],防治形势十分严峻。近年来,随着抗菌药物的大量应用,特别是碳青霉烯类药物的过度使用,鲍曼不动杆菌呈世界性流行,已成为我国医院感染最重要的病原菌之一[8]。CRABA感染危险因素包括:长时间住院、入住监护室、接受机械通气、侵入性操作、抗菌药物暴露以及严重基础疾病等[9]。CRABA和MRSA两项合计占多重耐药菌总数的70.91%,应作为我院重点监测的多重耐药菌菌株。值得注意的是,我院检测到了6例耐万古霉素的肠球菌,许多研究证明耐万古霉素阳性球菌的形成与万古霉素过度使用有关[10]。
从科室分布来看,我院的多重耐药菌普遍存在于大部分科室,且以ICU、神经外科这些重点科室为集散地,分析原因主要与这两个科室收治了全院病情危急、生命体征不平稳、重度颅脑损伤术后或神志意识处于昏迷状态的重症患者,这些患者普遍长期卧床,入院时基础功能差(肾功能不全)伴有相关基础疾病(如神经系统疾病、糖尿病)、化疗、皮质激素治疗、粒细胞缺乏等,机体免疫抵抗力相对较低,接受过一段时间的广谱抗菌药物治疗或抗菌药物治疗效果不佳,在临床诊疗中几乎都有使用呼吸机、气管插管、气管切开、中心静脉置管、留置导尿管、插胃管鼻饲等侵入性操作以及开放伤口,由于体腔直接与外界环境相通,失去皮肤黏膜的天然保护屏障,给病原体的入侵打开了门户,同时各种因素造成了机体免疫功能低下,体内外环境中存在的条件致病菌即可造成难以控制的感染[11]。提示今后这些重点科室的感染控制是我们关注的重点,做好这些科室多重耐药菌的控制,可起到事半功倍的效果。从全院的多重耐药菌检出情况看,我院的多重耐药菌有47.13%是属于医院感染,值得我们深思及提高警惕。多重耐药菌医院感染防控是切断耐药菌传播的重要环节,做好多重耐药菌的监测,抓好各环节管理至关重要[7]。很多研究均显示,多重耐药菌的传播方式是通过医务人员的手或通过污染的环境和医疗仪器表面导致接触传播[7],进一步提示了加强手卫生的重要性,我们要提高手卫生的依从性和正确性,阻断传播多重耐药菌的重要媒介。
据研究报道,多重耐药菌医院感染部位以呼吸道感染最高[12]。这与我院监测的情况一致。究其原因,可能与MDRO交叉感染多以呼吸道为主要传播途径有关,口咽部细菌可沿气管插管或切开导管的管壁向下蔓延至肺部而引起肺部感染[13]。此外,医院人流密集,空气流通相对较差,病房患者集中且不能彻底消毒也容易造成细菌随飞沫的传播。因此,再一次提醒我们要意识到医务人员手卫生以及加强医院环境和医疗仪器表面清洁管理的重要性。而对于重症监护病房,除前述措施外,还应尽量减少有创性操作,在进行有创操作的同时,积极有效地开展3管(气管插管、中心静脉导管和导尿管)相关感染的主动监测和ICU耐药菌监测,对MDRO患者尽早识别、隔离,减少医院感染的发生。
综上所述,多重耐药菌的预防控制形势相当严峻。我院应该多部门联合协作,在实际工作中,采取一切尽可能的措施,有效预防和控制MDRO的感染。提出几点建议如下:(1)加强MDRO监测工作和通报制度,以及时发现、早期诊断MDRO感染患者和定植患者,及时落实有效可行的消毒隔离措施,杜绝MDRO的医院感染。(2)注意感染的控制,包括隔离感染MDRO的患者和医护人员注意手部的清洗消毒,严格执行手卫生和无菌操作,避免污染。(3)阻断MDRO的传播途径,加强医院环境的清洁与消毒,减少MDRO的传播风险。(4)严格执行抗菌药物临床使用的基本原则,合理使用抗生素,根据标本药敏试验结果选择最适宜的抗生素,避免抗生素应用不合理而造成二重感染[14]。(5)医院感染管理科加强对MDRO的主动监管,每日专人实时监控MDRO阳性报告,及时督导相关科室落实消毒隔离及预防控制措施,对感染病例进行追踪,直至解除隔离。发现有MDRO医院感染暴发趋势时及时与科室查找原因,分析、制定整改措施并实施[15]。对MDRO发生率高的科室如ICU进行目标性监测,定期督查加强指导,强化医务人员和陪护人员的预防知识,防止医院感染的爆发。
[参考文献]
[1] Grundmann H,Brwolff S,Tami A,et al.How many infections are caused by patient-to-patient transmission in intensive care units?[J].Crit Care Med,2005,33(5):946-951.
[2] Sievert DM,Ricks P,Edwards JR,et al.Antimierobialresistant pathogens associated with healthcare-associated infections:summary of data reported to the National Healthcare Safety Network at the Centers for Disease Control and Prevention, 2009-2010[J].Infect Control Hosp Epidemiol,2013,34(1):1-14.
[3] 李春辉.医疗机构耐药菌MDR、XDR、PDR的国际标准化定义专家建议(草案)[J].中国感染控制杂志,2011,10(3):238-240.
[4] 李春辉,吴安华. MDR、XDR、PDR多重耐药菌暂行标准定义-国际专家建议[J].中国感染控制杂志,2014,13(1):62-64.
[5] 中华人民共和国卫生部.医院感染诊断标准(试行)[S].北京,2001.
[6] 黄勋,邓子德,倪语星,等.多重耐药菌医院感染预防与控制中国专家共识[J].中国感染控制杂志,2015,14(1):1-9.
[7] 胡必杰,宗志勇,顾克菊.多重耐药菌感染控制最佳实践[M].上海:上海科学技术出版社,2012.
[8] Peleg AY,Seifert H,Paterson DL.Acinetobacter baumannii:emergence of a successful pathogen[J].Clin Microbiol Rev,2008,21(3):538-582.
[9] Munoz-price LS,Weinstein RA.Acinetobacter infection[J].N Engl J Med,2008,358(12):1271-1281.
[10] 秦爱兰,刘月秀,李新芳,等.苏州地区近五年医院感染调查分析[J].中华医院感染学杂志,2009,19(12):1579-1581.
[11] 中华人民共和国卫生部.医院感染诊断标准[S].北京:中华人民共和国卫生部,2001:10-12.
[12] 李辉,孙晓辉,欧柳红.综合ICU多重耐药菌感染的监测及综合干预研究[J].中国感染控制杂志,2013,12(3):196-198.
[13] 李媚珍,陈玉琴,李少棉.神经外科重症监护病房患者医院感染的分析及对策[J].中华医院感染学杂志,2010,20(4):491-493.
[14] 刘萍,向书蓉.综合医院多重耐药菌目标性监测与分析 [J].现代预防医学,2015,42(2):362-365,371.
[15] 陈文光.医院感染经济损失的研究[J].中华医院感染学杂志,2010,10(4):2029.
