精浆中性α-葡萄糖苷酶活力水平与男性不育的关系探讨
2018-04-12何韶坚梁爱芬徐艳霞郑练俊卢耀明翁光明
何韶坚 梁爱芬 徐艳霞 郑练俊 卢耀明 翁光明 罗 嘉▲
1.广东省东莞康华医院生殖医学中心,广东东莞 523000;2.广东省东莞康华医院检验医学中心,广东东莞 523000
目前临床评估男性生育功能主要通过精液常规分析法,重视精浆生化指标的检查,了解精子质量,有利于全面评估男性生殖能力[1]。精子进一步成熟后会在附睾中存储,因此附睾功能状态会对精子质量产生直接影响,而附睾会分泌生成α-葡萄糖苷酶,此为精液精浆主要成分,并将附睾功能状态反映出来,该酶可对糖蛋白或多糖中碳水化合物予以催化向葡萄糖分解,供能于精子代谢与运动中,其活性高低也会直接对精液质量产生影响,因此有研究称测定精浆中性α-葡萄糖苷酶有利于诊断男性不育症[2-3]。现选取2017年1~6月于我院生殖医学科室就诊的176例不育男性患者,详述其价值。
表1 两组精液参数比较(±s )
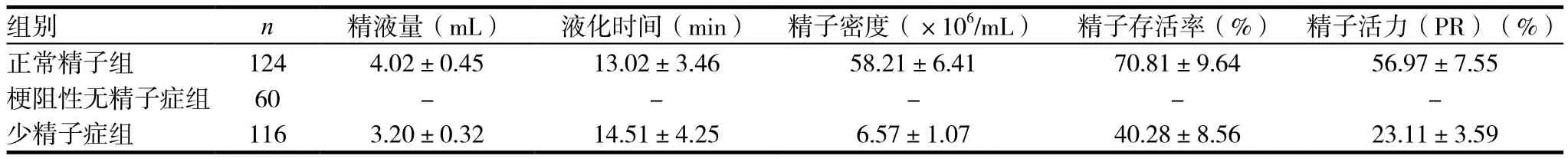
表1 两组精液参数比较(±s )
组别 n 精液量(mL) 液化时间(min) 精子密度(×106/mL) 精子存活率(%) 精子活力(PR)(%)正常精子组 124 4.02±0.45 13.02±3.46 58.21±6.41 70.81±9.64 56.97±7.55梗阻性无精子症组 60 - - - - -少精子症组 116 3.20±0.32 14.51±4.25 6.57±1.07 40.28±8.56 23.11±3.59
1 资料与方法
1.1 一般资料
本次研究对象来源于2017年1~6月于我院生殖医学科室就诊的176例不育男性患者,其中梗阻性无精子症组60例,少精子症组116例,婚后时间不低于1年,性生活正常,且未采取任何避孕措施,生殖系统经检查后排除外伤史、器质性病变及遗传病史,行血清衣原体抗体、精液细菌培养及精浆与血清抗精子抗体检查结果为阴性,女方接受检查排除不孕可能;少精子症组精子密度低于15×106/mL,年龄22~46岁,平均(30.7±6.5)岁,结婚时间2~12年,平均(5.2±2.0)年;无精子症即精液射出经离心沉淀后于显微镜下持续观察3次均无检出精子,年龄23~44岁,平均年龄为(29.3±5.2)岁,结婚时间1.5~11年,平均(5.0±1.8)年。另选取同期于我院检查精子质量结果正常的124例作为正常精子组,年龄20~43岁,平均(29.4±5.8)岁,结婚时间为6个月~14年,平均(6.5±1.0)年;其精液量在1.5mL以上,pH值在7.2~8.0范围内,精子密度不低于15×106/mL,前向运动(PR)32%,精子正常形态率≥4%。
1.2 方法
患者精液标本采集,要求禁欲时间为3~5d,通过手淫法把精液收集在无菌带盖容器中,置于37℃水浴箱,待精液标本液化后,吸取10μL加到计数板中,参照WHO《人类精液及精子-宫颈黏液相互作用实验室检验手册》标准,用北京伟力WLJY-9000精子分析仪进行分析精子质量。精子形态学分析,将精液涂片制定在干燥空气下固定后使用深圳华康快速精子染色液进行染色,使用显微镜进行观察精子形态学计数。同时对其活力、密度、正常形态精子比例及活率等予以记录,并统计精液量与液化时间。而后将精液标本离心处理留取上清精浆,使用深圳华康精浆中性α-葡萄糖苷酶检测试剂盒(葡糖糖氧化酶法)进行中性α-葡萄糖苷酶检测,使用吲哚法检测精浆果糖水平。
1.3 统计学方法
采用统计学软件SPSS18.0版对数据进行统计分析,计量资料采用(x±s)表示,两均数比较采用LSD-t检验,计数资料采用百分数(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组精液参数比较
两组精液量与液化时间比较差异无统计学意义(P>0.05);不育组中少精子症组精子密度、精子存活率及精子活力(a+b级)均明显低于正常组,比较差异有统计学意义(P<0.05)。见表1。
2.2 精浆生化结果比较
梗阻性无精子症组、少精子症组、正常精子组的精浆中性α-葡萄糖苷酶异常发生率不相同,比较差异有统计学意义(χ2=51.827,P<0.001),其中少精子症组异常发生率高于正常精子组(χ2=6.579,P<0.05),梗阻性无精子症组异常发生率高于少精子症组(χ2=24.331,P< 0.001)。见表 2。
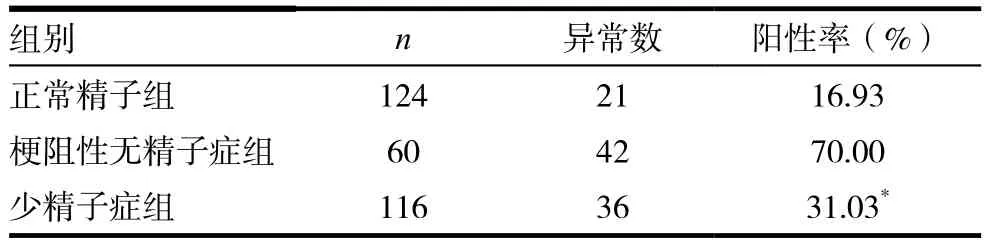
表2 各组精浆中性α-葡萄糖苷酶异常发生率比较
3 讨论
WHO(世界卫生组织)定义育龄夫妻同居时间超过1年、性生活史正常、未采取任何避孕措施,女方无异常,因男方原因导致女性不孕者即为男性不育症[4]。调查结果表明育龄妇女无法生育,8%~22%为男方因素,25%为女方因素,21%~38%为双方共同因素[5],已经成为全球性社会学与医学重点问题。男性不育近年来发生率不断提升,其原因可能关联于生理性疾病、环境、心理及生活习惯等因素。少弱精子症为男性不育主要类型。一般而言少弱精子症组有明显异常的精浆生化结果,且其诱因不同,因精浆组成成分中包含前列腺、附睾及精囊腺等分泌物,因此需结合患者实际开展生化项目检查,以深入检查男性附属性腺病变原因,为临床针对性指导用药提供指导,确保患者治疗更加有效[6]。
精液中生精细胞包含精子细胞、精母细胞(初级与次级精母细胞)与精原细胞,正常情况下精液中仅有少量生精细胞跟随成熟精子进入,睾丸遭受损伤或被有害因素影响时睾丸生精小管会表现出程度不一的病理变化,精液中精子质量与数量异常且生精细胞也会异常脱落[7-8]。生精细胞脱落形态与数量直接将睾丸生殖功能损伤程度反映出来,在睾丸病理性损伤中为主要指标之一。精液中无精子的现象被称作无精子症,相对而言治疗难度更大。一般而言精液若完全正常则其各成分也要处于正常状态,但临床在对男性生育能力予以评估时多过度关注精子,而在一定程度上忽略精浆成分,实际上精浆各成分状况可将男性生殖系统功能状态直接反映出来,便于临床评估患者病情并制定治疗方案。
精液包含精子与精浆,而精浆组成上文已经提及,正常状态下7.2~8.0为其pH值,一次射精精液量在1.5mL以上,中性α-葡萄糖苷酶不低于20mU[9]。正常男性射精时生殖道内会有副性腺分泌物排入,因此无论何种副性腺功能异常或缺如、或精子输出管道被阻塞均会改变精浆中某些化学成分。临床分析精浆生化后可据此鉴定或推测生殖系统解剖存在何种缺陷或疾病,而男性精液的葡糖苷酶共有6种,其中α-葡萄糖苷酶主要将附睾功能反映出来,临床将其作为附睾特异性酶。附睾后输精管阻塞,α-葡萄糖苷酶有极低含量,附睾头体及尾部均α-葡萄糖苷酶均会分泌。上文已经提及精液检查异常主要为少弱精子症,其常见病因之一为生殖道感染,对附睾产生影响后诱发慢性附睾炎。慢性附睾炎病变多在附睾尾部局限,形成纤维组织后会增加附睾硬度,还会形成局灶性硬结等,光镜下瘢痕组织明显,小管阻塞,淋巴细胞与浆细胞处于浸润状态;此外,慢性附睾炎还会对附睾分泌功能产生影响,降低α-葡萄糖苷酶含量,而该成分含量越低则一次射精量越少,精子总数也越少,这可能关联于附睾小管变硬及附睾功能变化等[10-12]。
此外,试验表明哺乳动物多个种属附睾不同部分均会大量分泌α-葡萄糖苷酶,精子受精、成熟及获能过程均有活跃度较高的糖基反应伴随,其关联于此酶活性,且其活性高低直接对精液质量产生影响[13-15]。本组结果表明不育组精子密度、精子存活率及精子活力(PR)均明显低于正常精子组,不育组中性α-葡萄糖苷酶异常发生率显著高于正常精子组,比较差异有统计学意义(P<0.001)。
综上所述,精浆生化中性α-葡萄糖苷酶活力水平与男性不育的附性腺功能不全所致的梗阻性无精子症和少精子症有密切关系,对临床诊断具有一定的临床应用价值。
[参考文献]
[1] 覃湛,袁逸之,袁少英,等.精索静脉曲张不育症患者精浆生化标志物与精子顶体酶的测定与分析[J].中国医药导报,2014,11(3):12-16.
[2] 刘鹏,孙建明,练锋,等.解脲脲原体感染男性不育症患者精液质量分析[J].临床检验杂志,2015,33(4):277-278.
[3] 刘永杰,韩丽,白刚,等.男性不育症患者精浆α-葡萄糖苷酶与精子相关参数的关系[J].宁夏医科大学学报,2012,34(2):161-162.
[4] 袁谦,江洪涛,宿颖岚,等.精浆中性α-葡糖苷酶与附睾梗阻性无精子症梗阻部位的相关性研究[J].中华男科学杂志,2013,19(8):719-721.
[5] 毛金观,彭忠英,李琴,等.男性年龄与精子质量和精浆生化的关系[J].生殖医学杂志,2017,26(7):679-684.
[6] Ponzio MF,Roussy-Otero,GN,Ruiz RD,et al.Seminal quality and neutral alpha-glucosidase activity after sequential electroejaculation of chinchilla( Ch.lanigera)[J].Animal Reproduction Science,2011,126(3/4):229-233.
[7] Yankai Xia,Minjian Chen,Pengfei Zhu et al.Urinary phytoestrogen levels related to idiopathic male infertility in Chinese men[J].Environment International,2013,59(Sep.):161-167.
[8] 魏小斌,李启星,白志明,等.不育症患者精液中Caspase 3和Caspase 8检测的临床意义[J].中国现代医学杂志,2013,23(14):49-53.
[9] Sanjay Kumar,J.Behari,Rashmi Sisodia,et al.Impact of Microwave at X-Band in the aetiology of male infertility[J].Electromagnetic Biology and Medicine,2012,31(3):223-232.
[10] 郭军,宋春生,耿强,等.男性不育症辨证论治思路与方法总结 [J].北京中医药,2012,31(1):65-66.
[11] 汪瑶瑶.精子DNA损伤在男性不育症中的研究进展 [J].现代泌尿外科杂志,2014,19(6):419-422.
[12] 袁玉玶,王丽,魏学文,等.男性不育症精液微量元素与精子密度及精子活动力的关系[J].国际检验医学杂志,2015,(23):3409-3410.
[13] 黄长武,彭兰芬,郑哲明,等.支原体、衣原体及抗精子抗体检测在男性不育症中的应用价值[J].国际检验医学杂志,2014,(11):1412-1414.
[14] 吴殿水,王嘉,田玫玲,等.血清抗精子抗体与精液检验在男性不育症中的相关分析[J].国际检验医学杂志,2015,(15):2147-2149.
[15] 席向红,苏荣,贾韶彤,等.精浆中人附睾蛋白4与男性不育症的相关性[J].山东大学学报(医学版),2016,54(5):66-69.
