子宫平滑肌瘤与乳腺癌发病及预后关系研究
2018-04-02邵燕霞
邵燕霞
(内江市第一人民医院妇产科,四川 内江641000)
子宫平滑肌瘤(uterine smooth muscle tumors,USMT)是女性生殖系统最常见的良性肿瘤,同时也是性激素依赖型肿瘤,好发于育龄期女性,其中0.4%~0.8%可恶变为子宫平滑肌肉瘤(uterine leiomyosarcoma,ULMS),虽然恶变率低但恶变程度高,预后差[1]。目前临床仍缺乏灵敏度和特异度均较高的诊断方法,加上该病常见症状为阴道不规则出血或月经紊乱、腹胀、腹痛等,临床表现缺乏特异性,导致临床确诊主要以术中或术后病理切片确诊为主。而乳腺癌是一种全身性疾病,该病在人体内存在相关激素受体及基因的异常表达,其中雌激素受体(estrogen receptor,ER)和孕激素受体(progesterone receptor,PR)是乳腺癌预后的重要影响因素[2-3]。USMT和乳腺癌均与体内激素水平密切相关,二者之间存在一定的相关性,但目前关于USMT与乳腺癌的生存率及预后尚未见报道。因此,本文旨在探讨USMT与乳腺癌的发病、生存率及预后的关系,为临床对USMT的尽早干预和治疗提供参考依据。
1资料与方法
1.1研究对象
本次研究入选的114例患者均为2011年3月至2012年4月期间就诊内江市第一人民医院妇产科,经术中或术后病理切片确诊为USMT患者,乳腺癌患者同样经病理切片确诊,入选患者均为先发现USMT,然后发现其中66例有乳腺癌,平均年龄为(47.6±6.8)岁,中位年龄53岁。纳入标准:术前至少6个月未服用过类固醇激素,病理诊断明确为USMT,除乳腺癌外无其他恶性肿瘤,病例资料完整。排除标准:未行手术治疗者,不配合本次研究者,妊娠合并USMT。
1.2方法
所有入选的患者均进行手术治疗,其中USMT患者手术根据病情及患者有无生育需求综合考虑确定手术方案,其中行USMT剥除术63例,全子宫切除术29例,全子宫+双侧附件切除术22例,66例乳腺癌患者临床分期按2009年美国癌症联合会(American Joint Committee on Cancer,AJCC)乳腺癌分期(tumor node metastasis,TNM)分为Ⅰ期31例,Ⅱ期24例,Ⅲ期11例;行根治术29例,改良根治术25例,保乳术12例,术后按乳腺癌诊治指南与规范要求进行治疗。
免疫组化检测ER、PR表达:患者术中取1cm×1cm×1cm的新鲜标本立刻置于10%福尔马林溶液中充分固定24h进行常规脱水,制成腊块保存,经HE染色后进行3μm连续切片,采用Envision的SP二步法进行ER、PR染色,单克隆抗体购自福州迈新公司,采用已知ER、PR阳性的子宫平滑肌瘤作对照。结果判定:阳性细胞染色呈棕黄色,每个切片观察5个高倍视野内的阳性细胞数目并取其均值,若阳性细胞数为0则为阴性,记为“-”;<50%则记为“+”;50%~75%记为“++”;>75%记为“+++”。
1.3统计学方法

2结果
2.1两组患者临床基线资料及免疫组化结果比较
根据入选的USMT患者有无乳腺癌分为乳腺癌组和无乳腺癌组,对两组患者的相关资料分析结果显示月经状态在组间无明显差异(P>0.05)。年龄、USMT大小、位置、数目、是否良性组间均存在差异(均P<0.05)。免疫组化结果显示ER、PR阳性表达在乳腺癌组和无乳腺癌组间均无明显差异(均P>0.05),见表1、图1和表2。

表1 两组患者临床基线资料比较[n(%)]Table 1 Comparison of clinical baseline data between two groups of patients[n(%)]
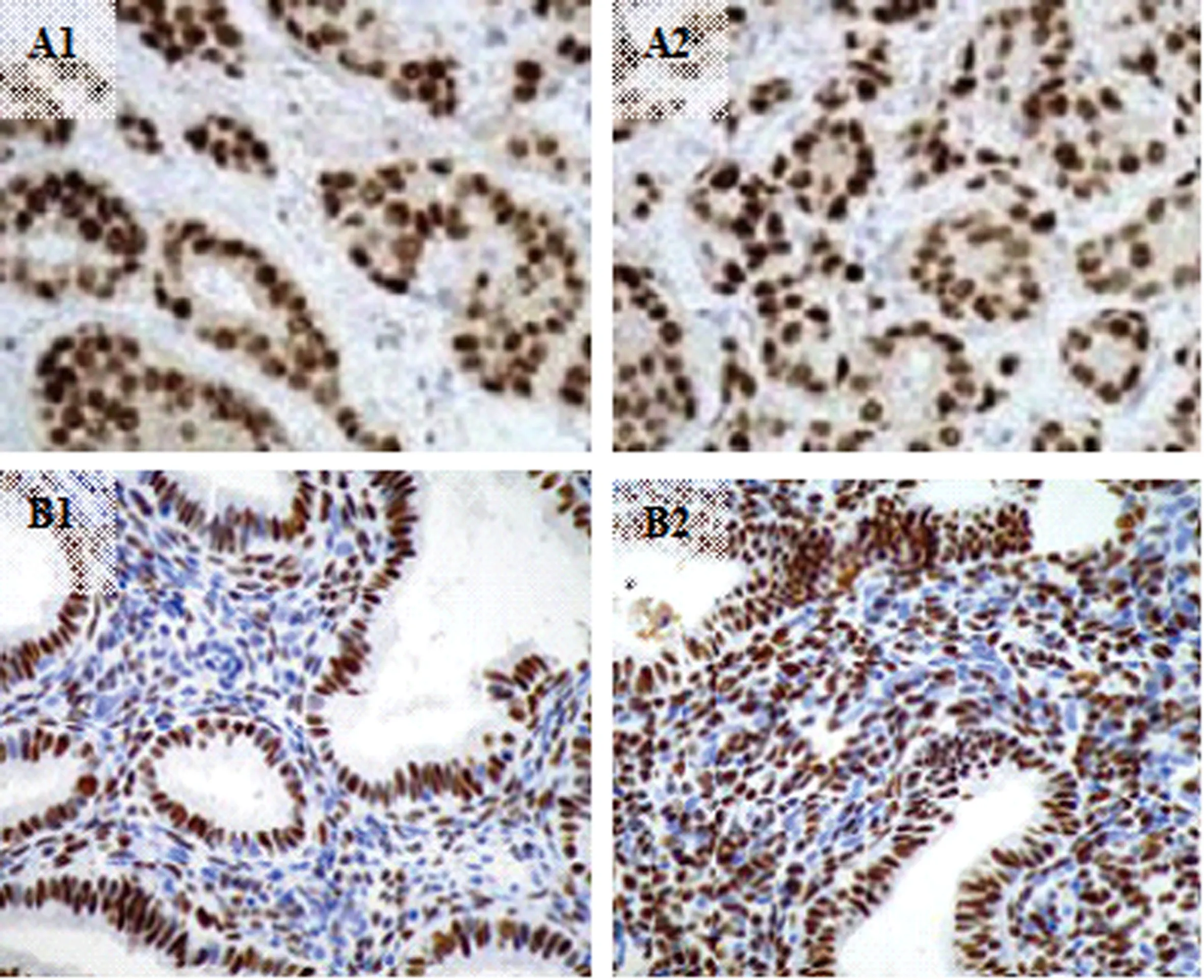
注:A1、A2为ER图,其中A1为无乳腺癌组;A2为乳腺癌组;B1、B2为PR图,其中B1为无乳腺癌组;B2为乳腺癌组。
图1免疫组化检测不同组别ER、PR表达情况(×400)
Fig. 1 Immunohistochemical detection of ER and PR expressions in different groups (×400)
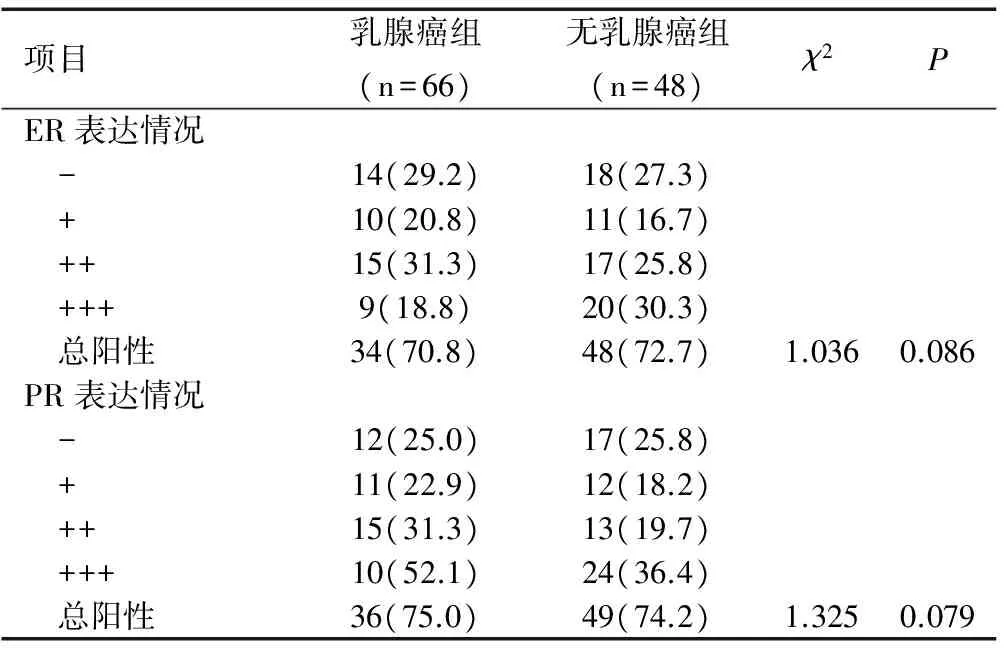
表2 USMT患者免疫组化结果比较[n(%)]Table 2 Comparison of immunohistochemical results in patients with USMT [n(%)]
2.2子宫平滑肌瘤与乳腺癌发病后生存率的关系研究
本研究中患USMT但无乳腺癌的患者48例,3年生存率为98.6%,5年生存率为96.4%,患USMT且患有乳腺癌的患者有66例,3年生存率为93.9%,5年生存率为92.4%,通过生存率的单因素分析结果得到,年龄、USMT数目、位置、大小、是否良性在3年生存率、5年生存率之间均存在显著差异(均P<0.05),见表3。
2.3影响乳腺癌发病相关危险因素的多元Logistic回归分析
对单因素分析有意义的因素纳入多元Logistic回归分析,结果得到子宫平滑肌瘤数目、位置及是否良性均是影响乳腺癌发病的危险因素(均P<0.05),而年龄、子宫平滑肌瘤大小均不是乳腺癌发病的危险因素(均P>0.05),见表4。
2.4 Cox模型分析乳腺癌预后的影响因素
利用Cox模型分析乳腺癌的预后影响因素,结果显示子宫平滑肌瘤数目、是否良性均是乳腺癌的预后影响因素(均P<0.05),而年龄、USMT大小、位置均不是乳腺癌预后的影响因素(均P>0.05),见表5。

表3 子宫平滑肌瘤与乳腺癌发病后生存率的关系研究[n(%)]Table 3 Relationship between USMT postoperative survival rate of breast cancer [n(%)]

表4 影响乳腺癌发病相关危险因素的多元Logistic回归分析Table 4 Multivariate logistic regression analysis of risk factors associated with breast cancer

表5 Cox模型分析乳腺癌预后的影响因素Table 5 Cox model analysis of the influencing factors of breast cancer prognosis
3讨论
3.1子宫平滑肌瘤与乳腺癌发病及生存的关系
USMT与乳腺癌均属雌激素依赖型疾病,其中USMT多属良性,而乳腺癌则是恶性肿瘤。USMT临床表现不明显,无特异性症状,目前手术治疗USMT是效果最好的治疗方案[4]。本次研究根据患者子宫肌瘤的位置、大小、数目、是否良性及患者有无生育需求等情况综合考虑,分别对不同患者采取剥除术、全子宫切除术、全子宫+双附件切除术。USMT发生的位置以宫体为主,本次入选的病例发生位置在宫体位置者51例,宫颈位置者15例,并且多数病例以多个肌瘤为主。入选的USMT患者若伴有乳腺癌,则同时针对乳腺癌进行相应的保乳术、根治术、改良根治术。已有研究报道USMT患者发生乳腺增生的风险增大,而体内高激素水平与USMT和乳腺癌的发病具有一定的相关性[5]。因此本次研究过程中通过对USMT患者术中标本进行免疫组化检测ER、PR的表达情况,结果显示ER、PR在乳腺癌组和无乳腺癌组之间的表达差异不明显,排除因性激素表达差异导致研究结果的偏倚性。同时本次研究结果显示,在入选的USMT患者中,乳腺癌组与无乳腺癌组在年龄、子宫肌瘤大小、位置、数目、是否良性方面比较存在统计学差异(P<0.05),无乳腺癌组的3年、5年生存率高于乳腺癌组,但两组之间差异不明显。经多因素Logistic回归分析结果得到USMT数目、位置、是否良性是影响乳腺癌发病的危险因素。
3.2子宫平滑肌瘤与乳腺癌的预后关系
据报道,2012年全球女性乳腺癌新发病例居于各类癌症首位,同时近年来乳腺癌的发病率呈上升趋势且年轻化[6-7],导致乳腺癌发病率升高的因素有多种,如不良的生活方式、饮食方式、饮酒、吸烟、肥胖、家族遗传史和生殖因素等,而乳腺癌的预后影响因素也较多,其中术后进行辅助放化疗可延长患者的总生存期,吴晖等[8]的研究表明Ⅲ期临床、浸润性癌、C-erB-2阳性表达是影响乳腺癌患者术后总生存期的独立危险因素。郭嘉嘉等[9]研究认为年龄是乳腺癌患者术后复发的独立影响因素。本次研究经Cox模型分析结果显示:USMT数目、是否良性是乳腺癌的预后影响因素,该研究结果提示USMT与乳腺癌的发病和预后具有一定的相关性,患有USMT的患者应密切关注乳腺健康,做到早关注、早预防、早诊断。
综合以上分析,本次研究得出USMT是影响乳腺癌发病的独立危险因素,并且USMT数目及是否良性是乳腺癌的预后影响因素。
[1]周军旭,谭洁,凌静.腹腔镜子宫肌瘤剥除术149例临床分析[J].中国妇幼健康研究, 2013, 24(5):721-723.
[2]Brennan M,Lim B.The actual role of receptors as cancer markers, biochemical and clinical aspects: receptors in breast cancer[J].Adv Exp Med Biol,2015,867:327-337.
[3]Gupta D,Gupta V,Marwah N,etal.Correlation of hormone receptor expression with histologic parameters in benign and malignant breast tumors[J].Iran J Pathol,2015,10(1):23-34.
[4]刘晓婉,古丽加那提·毛吾列提,孙海燕,等.不同治疗方案对子宫平滑肌瘤疗效评估相关研究[J].中华全科医学,2016,14(5):799-801.
[5]李向一,孙秀彬,鹿玉莲,等.子宫肌瘤与乳腺增生关联性的队列研究[J].山东大学学报(医学版),2016,54(9):53-58.
[6]Torre L A,Bray F,Siegel R L,etal.Global cancer statistics, 2012[J].CA Cancer J Clin,2015,65(2):87-108.
[7]Hong W,Dong E. The past,present and future of breast cancer research inChina[J]. Cancer Lett, 2014,351(1):1-5.
[8]吴晖,欧阳取长,谢宁,等.乳腺癌患者术后胸壁复发及预后相关因素分析[J].中华肿瘤防治杂志,2016,23(22):1498-1502.
[9]郭嘉嘉,佟富中,曹迎明,等.局部区域复发乳腺癌预后的相关因素分析[J].中华内分泌外科杂志,2015,9(1):45-49.
[专业责任编辑:安瑞芳]
