DWI及DCE-MRI在直肠癌N分期中的应用价值*
2018-03-21谢宗源谭志斌王志强王晶晶王雅静
谢宗源,谭志斌,王志强,王晶晶,王雅静,李 晖,刘 涛
(华北理工大学附属医院:1.磁共振室;2.麻醉科,河北唐山 063000)
直肠癌是常见的消化系统恶性肿瘤,在我国发病率呈逐年上升的趋势[1]。有无淋巴结转移及淋巴结转移程度为影响直肠癌预后的重要因素,术前准确的N分期对选择合理治疗措施具有重要意义。MRI具有较高的软组织分辨力,已成为直肠癌术前准确分期的非侵袭性检查手段[2]。扩散加权成像(DWI)和动态对比增强磁共振成像(DCE-MRI)在分子水平上对肿瘤血管及水分子弥散程度进行影像学检查逐渐在直肠癌的诊断、分期方面得到应用。本研究比较分析常规MRI、常规MRI结合DWI和DCE-MRI对直肠癌N分期诊断差异,并探讨表观弥散系统(ADC)值及DCE-MRI定量参数容量转移常数(Ktrans);容积分数(Ve);回流速率常数(Vep)值与淋巴结转移的相关性,现报道如下。
1 资料与方法
1.1一般资料 收集本院2014年1月至2016年12月经术后病理证实为直肠癌患者45例,术前均行盆腔常规MRI、DWI及DCE-MRI序列扫描,其中男26例,女19例;年龄31~79岁,平均(50.8±11.5)岁。
1.2方法 采用Siemens Skyra 3.0T MR超导扫描仪。患者检查前1 d晚上做好肠道清洁工作后,扫描序列包括常规MRI扫描(横断面T1WI,横断面、矢状位、冠状位T2WI),DWI(b=0,1000 s/mm2)及DCE-MRI横断面扫描。DCE-MRI采用T1 VIBE序列,对比剂采用Gd-DTPA,由高压注射器以3 mL/s流率注射0.1 mmol/kg;共采集35个时相,扫描时间280 s。
1.3图像分析 所有病例均有2名高年资MRI诊断医师共同按美国癌症联合委员会(AJCC)TNM分期标准(2010年第7版) 进行N分期。N0期:局部无淋巴结转移;N1期:有1~3个局部淋巴结转移;N2期:有4个及以上局部淋巴结转移。首先采用常规MRI阅片,之后行常规MRI结合DWI和DCE-MRI阅片,并最后取得一致意见。参考常规MRI图像,选取DWI上淋巴结明显高信号及DCE-MRI上淋巴结明显强化区为感兴趣区(ROI),尽量避开液化坏死及出血区。(1)测量淋巴结表观扩散系数(ADC值);(2)测量淋巴结DCE-MRI定量参数值:Ktrans、Ve、Vep。
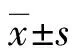
2 结 果
45例直肠癌患者术后病理检查共检出淋巴结285枚,其中无转移淋巴结217枚,有转移淋巴结68枚。21例患者发生淋巴结转移,其中N1期11例,N2期10例。
2.1常规MRI检查N分期分析 N分期的诊断准确率为66.7%(30/45),过高分期9例,其中有3例N0期被过分期到N2期,4例N0期被过分期到N1期,2例N1期被过分期到N2期。过低分期6例,2例N1期错误分入N0期,1例N2期错误分入N0期,3例N2期错误分入N1期。常规MRI检查与病理N分期一致性较好(K=0.47,P<0.05)。
2.2常规MRI结合DWI和DCE-MRI检查N分期分析 N分期的诊断准确率为82.2%(37/45),过高分期5例,其中有2例N0期被过分期到N2期,2例N0期被过分期到N1期,1例N1期被过分期到N2期。过低分期3例,1例N1错误分入N0期,1例N2错误分入N0期,1例N2错误分入N1期。常规MRI结合DWI和DCE-MRI检查与病理N分期具有高度一致性(K=0.71,P<0.05)优于常规MRI检查(K=0.47,P<0.05)。
2.3有无淋巴结转移患者ADC值及Ktrans、Ve、Vep值的相关性 转移性淋巴结较非转移性淋巴结ADC值减低,Ktrans、Ve、Kep值升高,差异均有统计学意义(P<0.05)。
3 讨 论
3.1常规MRI及常规MRI结合DWI和DCE-MRI检查N分期与病理N分期的比较 目前,临床上对直肠癌治疗的主要方法仍为切除肿瘤本身及区域淋巴结清扫,准确判断淋巴结转移的程度进行N分期,有助于合理选择治疗方案[3]及判断患者的预后。本研究在常规T2WI上,直肠系膜内淋巴结可以与脂肪形成明显的对比,可显示大于或等于3 mm的淋巴结,正常的直肠系膜内淋巴结可以是低、中、高信号。本研究参考相关文献[4-5]结合淋巴结短径大于或等于5 mm,形态不规则,内部信号不均匀、其内可见囊变、坏死等特点综合评估淋巴结有无转移。常规MRI检查N分期准确率66.7%(30/45)。9例过高分期病例常规MRI显示直肠周围、肠系膜间多发肿大淋巴结,直径均大于5 mm,部分淋巴大于1.0 cm,形态不规则,信号不均匀,但病理证实为淋巴结反应性增生,没有肿瘤细胞。6例过低分期中有2例由于淋巴结体积小,MRI上未能明显显示淋巴结影;4例MRI显示淋巴结短径小于5 mm,信号较均匀,病理结果显示淋巴结内含有肿瘤细胞。常规MRI检查与病理N分期一致性较好(K=0.47),分析误诊原因可能为肿瘤可同时导致淋巴结炎性反应性增大,与转移性淋巴结难以区分。常规MRI结合DWI和DCE-MRI检查N分期准确率82.2%(37/45)。转移性淋巴结DWI上呈高信号结节影是由于细胞数目增多,细胞外间隙减小,限制了水分子的扩散。DCE-MRI上1.0 cm以上的转移性淋巴结表现为强化不均匀,部分淋巴结内可见坏死、表现为无强化区。4例常规MRI过高分期中,在DWI上无高信号表现,其中1例在DCE-MRI上表现为均匀强化,病理结果显示无淋巴结转移。3例常规MRI过低分期中,在DWI上均表现为高信号,其中1例在DCE-MRI上表现为不均匀强化,病理结果显示为转移淋巴结。常规MRI结合DWI和DCE-MRI检查与病理N分期一致性较好(K=0.71),作为常规MRI N分期的补充,对转移性淋巴结与非转移性淋巴结的区分有一定帮助。
3.2ADC值及Ktrans、Ve、Kep值与直肠癌N分期的相关性 ADC值反映肿瘤组织中细胞水分子扩散能力,与扩散速度呈正相关[6]。在恶性肿瘤,细胞分裂增殖较快,细胞的异型性越显著,细胞核及核浆比例较大,导致水分子扩散受限,DWI上信号增高,ADC图为低信号,ADC值降低。转移性淋巴结实质内会发生与原发肿瘤相一致的病理变化,使得DWI评价转移淋巴结成为可能[7]。本研究结果显示:直肠癌转移性淋巴结平均ADC值低于非转移性淋巴结,差异有统计学意义(P<0.05)。这与相关学者研究得出转移性淋巴结的ADC值低于非转移性淋巴结的结论一致[7-9]。但与部分学者直肠癌转移性淋巴结与非转移性淋巴结的ADC值差异无统计学意义的研究结果不符[10]。分析原因可能是ROI的选取及ADC值的测量方法不同的结果,淋巴结的转移及坏死部分微环境不同,信号强度不同,ROI放置区域不同容易产生测量偏差。也可能是由于部分反应性增生淋巴结内部细胞增殖活跃,导致水分子扩散均受限,ADC值减低,与转移淋巴结的ADC值减低有所重叠,导致研究结果不同。
DCE-MRI反映了病变形态学与血流动力学特点,通过药代动力学两室模型来定量分析病变内对比剂浓度的变化,从而得到定量参数值:Ktrans、Ve、Kep。Ktrans反映对比剂由从血管进入细胞外血管外间隙(EES)的速率。Ve反映分布在EES中的对比剂占整个体素的百分数。Vep反映对比剂从EES反流回血管的速率。本研究结果显示:直肠癌转移性淋巴结Ktrans、Ve、Kep值均高于非转移性淋巴结,差异有统计学意义(P<0.05)。说明转移性淋巴结由于肿瘤组织的浸润,肿瘤新生毛细血管不成熟,完整性存在不同程度破坏,通透性增加,对比剂较良性淋巴结更容易外漏,Ktrans值增大。分布在EES容积内的对比剂分子占比值增加,Ve值增大。由于肿瘤新生毛细血管破坏严重,通透性明显增加,对比剂从EES流入血管内的能力强,Vep值增大。目前很少有关于直肠癌DCE-MRI定量参数Ktrans、Ve、Kep值与淋巴结转移的相关研究。张文文等[11]研究发现转移性淋巴结平均Ktrans、Kep值高于非转移性淋巴结。YAN等[12]研究发现头颈部转移性淋巴结Ktrans、Ve值较非转移性淋巴结高。本研究与KIM等[13]研究直肠癌N分期与定量参数Ktrans、Ve、Kep值差异无统计学意义的研究结果不符。分析原因可能是由于使用不同的药代动力学模型、ROI的选取及Ktrans、Ve、Kep值的测量方法造成不同的结果。本研究结果显示直肠癌Ktrans、Ve、Kep值与N分期存在一定的关系,Ktrans、Ve、Kep值高可能预示发生淋巴结转移。
总之,常规MRI结合DWI和DCE-MRI将有效提高直肠癌术前N分期的准确率,ADC值及Ktrans、Ve、Kep值在一定程度上反映淋巴结转移情况,反映病变的水分子扩散状态及血流动力学特点,有助于淋巴结性质的判断,为临床制订合理的治疗方案提供参考依据。
