肺纤维化合并呼吸衰竭进展至恶性心律失常1例
2018-03-21刘慧珍李培兰王丰容郭志中
刘慧珍 李培兰 王丰容 郭志中
(首都医科大学康复医学院 中国康复研究中心北京博爱医院急诊科,北京 100068)
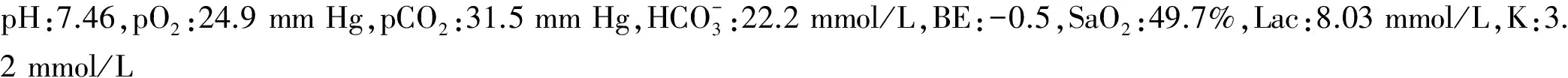
讨论:恶性心律失常是指具有心源性猝死危险的心律失常,即致命性心律失常。包括:(1)频率在230次/min以上的单形性室速;(2)心室率逐渐加速的室速,有发展成心室扑动和/或心室颤动的趋势;(3)室速伴血流动力学障碍,出现休克或左心衰竭;(4)多形性室速,发作时伴晕厥;(5)特发性心室扑动、心室颤动。恶性心律失常的病因复杂,常见原因包括:(1)基础心脏疾病;(2)电解质紊乱,尤其是高钾或低钾血症;(3)酸碱平衡紊乱;(4)药物原因[1]。该患者为老年男性患者,既往肺纤维化、慢性肺源性心脏病、心力衰竭病史,为恶性心律失常发生的基础危险因素。该患者在慢性肺病基础上合并肺部感染、呼吸衰竭、心力衰竭(全心衰竭),存在较为严重的低氧血症,为诱发恶性心律失常的可能原因之一;对比患者入院后2次血气分析检查结果,可见入院时存在轻度呼吸性碱中毒,因缺氧引起反射性呼吸频率增加、过度换气致pCO2下降,而肾脏通过调节血浆碳酸氢根离子的水平对低碳酸血症的缓冲出现相对滞后,最终表现为呼吸性碱中毒;2 h后血气分析示pO2由24.9 mm Hg上升至54.1 mm Hg,pCO2由31.5 mm Hg上升至35.8 mm Hg;治疗后患者氧合改善,由于缺氧对呼吸中枢的反馈性驱动作用减少,表现为呼吸困难改善,呼吸次数下降,pCO2较前升高,低碳酸血症纠正,呼吸性碱中毒得到部分纠正;pH却由7.46上升至7.51,提示出现呼吸性碱中毒合并代谢性碱中毒。究其原因,患者血钾(动脉血)由入院时3.2 mmol/L下降至2.8 mmol/L,提示虽经静脉及口服补钾,但低钾血症仍未得到及时纠正,而细胞外缺钾导致细胞内K+向膜外转运,通过H+-K+交换使H+向细胞内转移,因而在之前呼吸性碱中毒基础上出现代谢性碱中毒,加重了酸碱代谢紊乱。低钾血症时:(1)心肌快反应自律细胞膜上的钾电导降低,到达最大复极电位后,细胞内K+的外流减慢而Na+内流相对较快,因而自动去极化过程加快,自律性升高,表现为心率增快。(2)心肌细胞膜对K+的通透性下降,复极期细胞内K+外流减缓,故复极期及整个动作电位时程延长;与之相对应,对心脏这个功能性合胞体而言,典型表现为心电图出现QT间期延长。故低钾血症易诱发QT间期延长的心动过速甚至尖端扭转型室速[2-3]。缺氧、碱中毒、低钾血症均为恶性心律失常潜在的危险因素,3种因素同时存在则大大增加了慢性肺源性心脏病患者恶性心律失常发生的概率。本文重点讨论某些药物对恶性心律失常的影响。本例患者中使用抗心律失常的药物为胺碘酮,胺碘酮是以Ⅲ类抗心律失常药作用为主的心脏离子多通道阻滞剂,兼具Ⅰ、Ⅱ、Ⅳ类抗心律失常药物的电生理作用,是广谱抗心律失常药。胺碘酮的电生理作用主要表现在抑制窦房结和房室交界区的自律性,减慢心房、房室结和房室旁路传导,延长心房肌与心室肌的复极时间、动作电位时程和有效不应期,延长旁路前向和逆向有效不应期,从而有效终止各种微折返[4]。胺碘酮可用于治疗房性心动过速和室速,也可治疗房室结折返性心动过速(AVNRT)和房室折返性心动过速。在中国,胺碘酮几乎是治疗各种恶性室性心律失常的首选药物,近年来已在临床中广泛应用,尤其是应用利多卡因或予常规剂量胺碘酮无效时,短时间内静脉注射大剂量胺碘酮往往有效[5]。而预激综合征合并心房颤动、心房扑动、AVNRT或房性心动过速等心律失常的治疗往往是困扰临床医师的难题。其中,预激综合征合并心房颤动的发生率为10%~40%。心房颤动发作时如果旁路前传不应期很短,激动传导至心室导致快速心室反应可能蜕变成心室颤动,是潜在的致命性心律失常[6]。目前国内临床医生对于预激综合征合并心房颤动患者较常使用胺碘酮进行治疗,而这样做似乎是有依据的。中国《2005年室上性心律失常指南》《2013中国心律失常紧急处理专家共识》均指出:预激综合征合并心房颤动或心房扑动患者的血流动力学常不稳定,应首选同步电复律。药物治疗效果不理想,血流动力学稳定,可使用普罗帕酮或胺碘酮。禁用洋地黄、β受体拮抗剂、非二氢吡啶类钙通道阻滞剂[7]。然而,复习文献可知:美国心脏病学会(ACC)、美国心脏学会(AHA)及欧洲心脏病学会(ESC)共同制订的多版《室上性快速性心律失常治疗指南》及《心房颤动管理指南》等相关的心律失常治疗指南均对胺碘酮治疗预激综合征伴心房颤动没有推荐。指南引用的相关试验证明伊布利特、普鲁卡因胺和氟卡胺等药物能延缓旁路传导,应作为所有旁路相关性心动过速治疗药物的首选。基于临床试验结果,上述指南对预激综合征伴心房颤动患者作出使用伊布利特、氟卡胺或普鲁卡因胺治疗的推荐,不推荐胺碘酮。预激综合征患者伴心房颤动、心房扑动等快速心室率时,药物治疗无效,指南推荐选择同步直流电复律。这一点与国内指南相同。AHA、ACC、美国心律学会(HRS)联合发布的《2014年心房颤动患者管理指南》则将胺碘酮列为禁忌,明确告知心房颤动合并预激综合征患者不能使用地高辛、非二氢吡啶类钙通道阻滞剂或胺碘酮[6,8]。因胺碘酮可导致QT间期延长,发生QT间期延长的心动过速甚至尖端扭转型室速、心室颤动的风险,所以由不推荐到明确列为禁忌,提示在美国预激综合征伴心房颤动的药物治疗方面,胺碘酮已彻底退出历史舞台;期待着国内的专家共识及相关指南的问世。
如前所述,该例患者同时存在慢性心肺疾病、重症感染、呼吸衰竭、心力衰竭、缺氧、低钾血症及碱中毒、不易控制的心动过速”,其心律由心房颤动演变为宽QRS波心动过速,使用胺碘酮1 h后曾一度转复窦性心律,之后出现尖端扭转型室速甚至心室颤动等恶性心律失常,这是否与胺碘酮的作用相关以及相关性大小,目前尚无法得出肯定结论(本例需明确前后心电图的QT间期);但临床上,尤其是危重症患者中,同时存在:基础心脏病、感染、缺氧、酸碱平衡紊乱及电解质紊乱等,其中两种或以上病理状态者并非少见。上述各种因素使患者机体内环境稳态被破坏,因而导致其发生恶性心律失常的风险增加;在此基础上若存在用药不合理因素,则会进一步降低恶性心律失常发生的阈值。在各种病理生理机制的共同参与下,最终恶性心律失常的发生或将不可避免。而危重患者一旦并发恶性心律失常,病死率极高。因而药物使用安全及风险防范问题,值得每一位临床医师及临床药师的重视与思考。除药物作用外,该例患者恶性心律失常的发生及治疗失败,诚然由多方面因素所导致:首先,整个治疗过程中,对血钾水平的动态监测及调控仍未达到理想状态;其次,紧急情况下未能及时取得其家属对电复律治疗的配合,则实为遗憾。这与中国传统文化观念固然有一定关系,但相比欧美等发达国家,中国“心肺复苏”在非急救医疗从业人员中的科普工作尚任重而道远。
[1] Vaduganathan M,Patel NK,Lubitz SA,et al.A “Malignant” arrhythmia:cardiac metastasis and ventricular tachycardia[J].Tex Heart Inst J,2016,43(6):558-559.
[2] Marill KA,Miller ES.Hypokalemia in women and methadone therapy are the strongest non-cardiologic factors associated with QT prolongation in an emergency department setting[J].J Electrocardiol,2017,50(4):416-423.
[3] Reiffel JA.To the editor—Minimal QT,not just maximal,may underlie TdP risk in women[J].Heart Rhythm,2017,14(5):51.
[4] 中华医学会心血管分会.抗心律失常药物治疗建议[J].中华心血管病杂志,2001,29(6): 323-336.
[5] Doval HC.Class Ⅲ antiarrhythmic agents in cardiac failure:lessons from clinical trials with a focus on the Grupo de Estudio de la Sobrevida en la Insuficiencia Cardiaca en Argentina (GESICA)[J].Am J Cardiol,1999,84(9):109-114.
[6] 王若琦.“胺碘酮治疗预激伴房颤”是否应该走下神坛?[OL].365医学网,2015年12月12日.
[7] 中国医师协会循证医学专业委员会.2013心律失常紧急处理中国专家共识[J].中华心血管病杂志,2013,41(5):363-376.
[8] January CT,Wann LS,Alpert JS,et al.2014AHA/ACC/HRS guideline for the management of patients with atrial fibrillation: executive summary: a report of the American College of Cardiology/American Heart Association Task Force on practice guidelines and the Heart Rhythm Society[J].Circulation,2014,130(23):2071-2104.
