双侧髂内动脉球囊封堵术应用于凶险性前置胎盘剖宫产术中的研究
2018-03-15甘艳琼黄晓萍
甘艳琼,张 娟,黄晓萍
(川北医学院附属医院妇产科,四川 南充 637000)
凶险性前置胎盘主要是指既往存在剖宫产史,本次妊娠胎盘附着在了原先的子宫切口上,并按照疾病的严重程度分为植入型及非植入型的胎盘前置,其中植入型凶险性前置胎盘在终止妊娠时基本会发生无法控制的大出血[1]。据调查资料显示,约有10%的患者出血量达到10 000mL以上,且孕产妇死亡率高[2]。因此,采取积极有效的方法对凶险性前置胎盘剖宫产孕妇进行治疗,从而达到减少休克、避免弥散性血管内凝血(DIC)发生的目的。现川北医学院附属医院针对收治的80例凶险性前置胎盘剖宫产产妇分别给予腹主动脉球囊置管及双侧髂内动脉球囊封堵术治疗,结果报告如下。
1资料与方法
1.1一般资料
选取川北医学院附属医院自2015年1月至2016年1月收治的80例凶险性前置胎盘剖宫产产妇,术前所有产妇均接受了彩色多普勒超声等影像学检查后确诊,符合2008年由乐杰主编的第7版《妇产科学》相关诊断标准。采取随机数字表法将80例产妇分为对照组与观察组,每组各40例。对照组年龄24~39岁,平均年龄(32.9±2.5)岁,孕周33~39周,平均孕周为(36.1±1.5)周,孕次为2~5次,平均孕次为(3.0±0.3)次,疾病类型:部分性前置胎盘23例,中央性前置胎盘17例;观察组年龄25~37岁,平均年龄为(33.6±2.8)岁,孕周31~37周,平均孕周为(35.2±1.4)周,孕次为1~4次,平均孕次为(2.8±0.4)次,疾病类型:部分性前置胎盘24例,中央性前置胎盘16例。两组一般资料无明显差异,具有可比性。全部孕妇均签署了关于本次试验的知情权同意书。
1.2治疗方法
对照组给予腹主动脉球囊置管治疗,方法为:为产妇实施低位腹主动脉球囊预置法,在进行择期剖宫产术前,在数字减影血管造影(digital subtraction angiography,DSA)的系统显影下,采用Seldinger技术于产妇的右侧股动脉部位穿刺,向其中插入12F的动脉鞘,将10F球囊导管放置在肾动脉以下的腹主动脉内[3]。将0.9%的氯化钠溶液注入到扩张球囊内,直至双足背动脉消失,判断球囊位置是否妥当,后即可将球囊排空,并将球囊导管的体外段固定在体表上,给予包扎后立即转入进手术室内进行剖宫产手术[4]。
观察组给予双侧髂内动脉球囊封堵术治疗,方法为:采用双侧髂内动脉球囊预置法,在进行择期剖宫产术前,在DSA系统的显像下,采用经皮穿刺技术(Sven Ivar Seldinger,Seldinger)于产妇的双侧股动脉入路,向其中置入5F动脉鞘,将5F球囊导管分别插入到双侧髂内动脉[5]。利用稀释对比剂将球囊进行充盈后给予造影,行造影结果可见球囊位于双侧的髂内动脉主干内,而对比剂滞留在髂内动脉各个分支内。判断球囊的位置是否满意,后立即将球囊排空,固定方法同对照组,后给予包扎后立即转入进手术室内进行剖宫产手术[6]。
1.3观察指标
对比两组孕妇的术中及术后情况、新生儿生长发育情况。孕妇的术中及术后指标包括剖宫产手术时间、剖宫产术中出血量、术后产妇体温、有无输血、子宫切除率及术后住院时间。新生儿出生指标包括性别、Apgar评分、出生体质量及出生身高。随访1年两组新生儿体质量及身高的变化。
1.4统计学方法

2结果
2.1两组孕妇的术中及术后情况对比
对照组与观察组术后体温、输血、子宫切除率及术后住院时间相比均无明显差异(均P>0.05)。观察组较对照组剖宫产手术时间短、剖宫产术中出血量少,差异均具有统计学意义(均P<0.05),见表1。
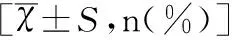
表1 两组孕妇的术中及术后情况对比
2.2两组新生儿出生指标对比
对照组与观察组性别、出生体质量及出生身高相比均无明显差异(均P>0.05)。观察组与对照组相比新生儿Apgar评分较高,差异具有统计学意义(P<0.05),见表2。
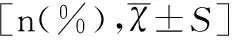
表2 两组新生儿出生指标对比
2.3两组随访1年新生儿体质量及身高变化
两组随访3个月、6个月、12个月的新生儿体质量及身高比较均无明显差异(均P>0.05),见表3。

表3 两组随访1年新生儿体质量及身高变化
3讨论
3.1髂内动脉球囊封堵术治疗凶险性前置胎盘的作用
据调查研究资料显示,正常妊娠发生胎盘植入的概率将近0.04%,而凶险性前置胎盘置入发生率可高达38.2%,相对于无剖宫产史的产妇而言,约高出了34倍[7]。前置胎盘作为产科临床上一类发病率较高的严重并发症,极易引起严重的产科出血,且出血量通常在3 000~5 000mL,术后再次发生大出血而需进行子宫切除的概率也较高。因此,采取积极有效的方法对该病进行治疗至关重要[8]。有研究报道指出,髂内动脉球囊封堵术在治疗植入性胎盘对控制并减少出血量方面具有重要的意义,原因是约有90%的子宫血供来源于髂内动脉前支[9-10]。通过给予双侧髂内动脉球囊封堵术则能够有效地阻断动脉血流量,明显降低动脉压力,有利于创面的凝血,为手术提供一个有力的治疗时间,具有重要的临床意义[11]。
3.2髂内动脉球囊封堵术治疗凶险性前置胎盘的临床优势
在本次研究中,针对收治的80例凶险性前置胎盘剖宫产术患者分别给予双侧髂内动脉球囊封堵术及腹主动脉球囊置管治疗,结果显示,观察组与对照组相比剖宫产手术时间短、剖宫产术中出血量少,差异均具有统计学意义(均P<0.05)。对照组与观察组性别、出生体质量及出生身高相比均无明显差异(均P>0.05)。观察组与对照组相比新生儿Apgar评分较高,差异具有统计学意义(P<0.05)。其提示双侧髂内动脉球囊封堵术在治疗该病方面具有突出的临床优势,尚未体现出明显的远期优势,在研究中发现双侧髂内动脉球囊封堵术对于母胎具有较好的保护效果,暂时阻断了髂内动脉的血流量,最大程度地减少了胎儿失血的情况,确保新生儿具有较高的Apgar评分。结合本次操作发现,腹主动脉相比于双侧髂内动脉更易引起局部穿刺部位损伤的情况,甚至可导致血管阻断后出现相应的供血器官感觉异常、缺血及功能方面的改变,甚至是血管破裂,存在诸多潜在危险,而双侧髂内动脉的操作将5F的动脉鞘分别置入,更具有诸多临床优势。需要注意的一点是,在实施凶险性前置胎盘剖宫产术时需严格遵守其适应症,将其应用于凶险性前置胎盘尤其是合并了胎盘植入的孕妇,在剖宫产术中预计可发生大出血的产妇,在选择进行剖宫产手术之前,即需要采用双侧髂内动脉球囊植入术[12]。另外,在实施剖宫产术中完成开腹操作后,对出血风险进行下一次的评估,一旦发现子宫下段血管怒张且胎盘植入面积大的情况时,则需要考虑在剖宫产术后加用子宫动脉栓塞术治疗。
综上所述,双侧髂内动脉球囊封堵术应用于凶险性前置胎盘剖宫产术中能够减少术中出血量,降低并发症发生率,安全性较高。由于本次研究样本量有限,仅随访1年的新生儿体质量及身高情况进行研究,可能存在一定的缺陷,需通过进一步深入研究以获得精确的结论。
[1]刘毅,林永红,周辉.双侧髂内动脉球囊封堵术控制凶险性前置胎盘剖宫产术中出血的临床分析[J].实用妇产科杂志,2014,30(7):552-554.
[2]谢幸,苟文丽.妇产科学[M].8版.北京:人民卫生出版社,2013:127-128.
[3]阳笑,陈政,游一平.腹主动脉球囊预置术与髂内动脉球囊预置术在植入型凶险性前置胎盘治疗中的比较研究[J].实用妇产科杂志,2016,32(9):684-688.
[4]Carnevale F C,Kondo M M,de Oliveira Sousa W Jr,etal.Perioperative temporary occlusion of the internal iliac arteries as prophylaxis in cesarean section at risk of hemorrhage in placenta accreta[J].Cardiovasc Intervent Radiol,2011,34(4):758-764.
[5]Dilauro M D,Dason S,Athreya S.Prophylactic balloon occlusion of internal iliac arteries in women with placenta accreta: literature review and analysis[J].Clin Radiol,2012,67(6):515-520.
[6]赵先兰,刘传,王艳丽,等.腹主动脉球囊阻断法预防凶险性前置胎盘合并胎盘植入剖宫产术中出血的价值[J].中华围产医学杂志,2015,18(7):507-511.
[7]李艳,陈春梅,罗丹,等.介入术联合宫腔球囊在减少凶险性前置胎盘剖宫产术中出血的应用[J].四川医学,2015,36(10):1426-1429.
[8]蒋艳敏,刘慧姝,陈昆山.预防性双髂内动脉球囊闭塞术在13例凶险型前置胎盘伴胎盘植入患者中的应用效果[J].中华围产医学杂志,2013,16(8):461-464.
[9]Yang X, Li Y, Li C,etal.Current overview of pregnancy complications and live-birth outcome of assisted reproductive technology in mainland China[J].Fertil Steril,2014,101(2):385-391.
[10]周紫琼.完全性和部分性前置胎盘对产妇妊娠结局的影响[J].中国医药科学,2015,5(10):53-55.
[11]王冠华.宫腔纱条填塞治疗前置胎盘大出血的疗效分析[J].中国妇幼健康研究,2013,24(1):121-122.
[12]Sparic R,Mirkovic L,Ravilic U,etal.Obstetric complications of placenta previa percreta[J].Vojnosanit Pregl,2014,71(12):1163-1166.
