小气道功能与气道高反应性的相关性分析
2018-03-15朱雪惠潮珊珊
朱雪惠,赵 磊,潮珊珊,费 君
气道高反应性(brongchial hyperresponsiveness,BHR)是指气道对各种刺激因子如变应原、冷空气、运动等呈现的过强或过早的收缩反应,是支气管哮喘的基本特征。支气管激发试验( bronchial provocation test,BPT) 是诊断BHR最主要的定性和定量方法[1]。气道炎症、气道平滑肌的变化、气道重塑、气道口径减小以及气道和肺实质间的相互作用等多种机制在BHR的发生与发展中起着重要作用。FEF25~75等小气道功能指标可近似作为测量远端气道直径的方法,并且其下降可反映炎症引起的小气道阻塞严重程度[2-3]。临床上表现不典型的可疑哮喘患者基础肺功能检查提示大气道功能在正常范围内,但小气道功能已表现出异常,且其BPT阳性率更高[4-7]。为探讨小气道功能与BHR之间的关系,该研究收集了以慢性咳嗽为主要表现的临床疑似哮喘病例272例进行分析,现报道如下。
1 材料与方法
1.1病例资料选择2015年9月~2017年1月因慢性咳嗽就诊于安徽医科大学第二附属医院呼吸内科的临床疑为哮喘患者共272例。其中男110例,女162例,年龄13~75(37.02±13.36)岁,身体质量指数(body mass index,BMI) 12.22~33.46(23.09±3.50) kg/m2。入选标准[6]:① 基础肺功能检查除外阻塞性通气功能障碍或者限制性通气功能障碍,第1秒用力呼气容积占预计值百分比(percentage predicted values (%pred) for forced expiratory volume in one second,FEV1%pred)≥70%;② 胸部影像学检查未见异常;③ 2个月内无呼吸系统感染史,无其他心肺疾患史,不吸烟,体检双肺未闻及哮鸣音,应用抗生素和一般止咳药效果欠佳。
1.2仪器与方法分别使用德国JAEGER公司肺功能仪及雾化激发系统对入选患者行基础肺功能及BPT检查。受试前12 h停用茶碱类、吸入性β2受体激动剂、抗胆碱药物及吸入性糖皮质激素,停止口服抗组织胺药物及糖皮质激素至少48 h,并排除BPT禁忌。首先严格按照美国胸科协会肺功能检测标准[8]进行基础肺功能测定,患者最少测定3次用力呼气容量曲线,最佳2次的变异率不超过5%为合格。主要检测指标如下:用力肺活量(forced vital capacity,FVC)、FEV1、1秒率(FEV1/FVC)、呼气峰值流速(peak expiratory flow,PEF)、用力呼气25%、50%、75%肺活量的瞬间流速(forced expiratory flow at 25%、50%、75% of vital capacity,FEF25、FEF50、FEF75)、最大呼气中期流速(maximal midexpiratory flow,MMEF75/25)等,以实测值占预计值百分比(%pred)表示测定结果,并校正以性别、年龄、身高、体质量等因素的影响。对于FEV1%pred≥70%的患者按肺功能检查指南[5]行BPT检测:以组胺(上海丽珠东风生物技术有限公司)为诱发剂,经定量雾化吸入器依次吸入浓度递增的组胺溶液,每隔3 min测定肺功能,直至FEV1较基础值下降≥20%或吸入的组胺累积剂量达2.2 mg。
1.3判定标准① 小气道病变诊断标准:肺功能指标FEV1、FVC、PEF均正常(高于80%预计值),FEV1/FVC>70%,且FEF50%、FEF75%、 MMEF75/25三者中有2个低于65%预计值;② BPT阳性诊断标准:PD20FEV1(FEV1较基础值下降≥20%时累积吸入的组胺剂量)<7.8 μmol(2.2 mg)为BPT阳性,即存在BHR。
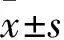
2 结果
2.1BPT阳性组与BPT阴性组一般资料及基础肺功能比较所有患者行BPT,阳性组165例,阴性组107例。BPT阳性组与阴性组相比,年龄、BMI、FVC%pred、FEV1%pred、FEV1/FVC均差异无统计学意义,BPT阳性组MMEF75/25%pred、FEF75%pred、FEF50%pred、FEF25%pred、PEF%pred明显低于BPT阴性组,差异有统计学意义(P<0.05)。见表1。
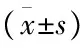
表1 两组一般资料及基础肺功能比较
2.2小气道功能正常组与异常组BPT阳性率比较根据上述小气道功能病变诊断标准,小气道功能正常组215例中BPT阳性116例,阴性99例,BPT阳性率为54.0%;小气道功能异常组57例中BPT阳性49例,阴性8例,BPT阳性率86.0%。通过χ2检验,结果提示小气道功能异常组BPT阳性率明显高于正常组(χ2=19.347,P<0.05)。见表2。
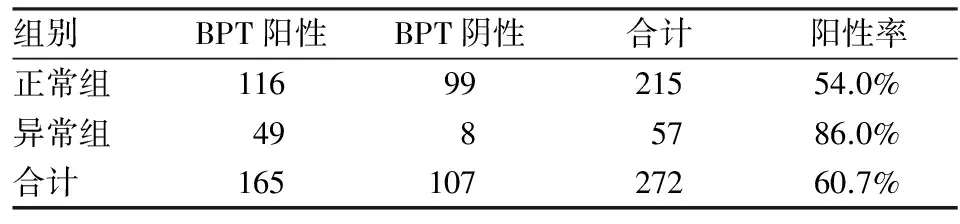
表2 小气道功能正常组于异常组BPT阳性率比较
2.3小气道功能指标对BPT结果的预测价值分别以MMEF75/25%pred、FEF75%pred、FEF50%pred、FEF25%pred、PEF%pred做ROC曲线,各指标曲线下面积分别为0.702 (95%CI:0.640~0.764)、0.654 (95%CI:0.588~0.720)、0.704(95%CI:0.642~0.765)、0.723 (95%CI:0.662~0.784)及0.682 (95%CI:0.616~0.749),与参考线下面积0.5相比,差异均有统计学意义(P<0.05),此结果表示小气道功能指标在一定程度上可预测BPT的阳性结果。见图1。
2.4BPT阳性组PD20FEV1与小气道功能指标的相关性通过Spearman相关分析,PD20FEV1与MMEF75/25%pred、FEF75%pred、FEF50%pred、FEF25%pred、PEF%pred均呈正相关性(r=0.524、0.439、0.540、0.418、0.276,P<0.05),表明在气道高反应者中,小气道功能可某种程度上反应BHR的严重程度。
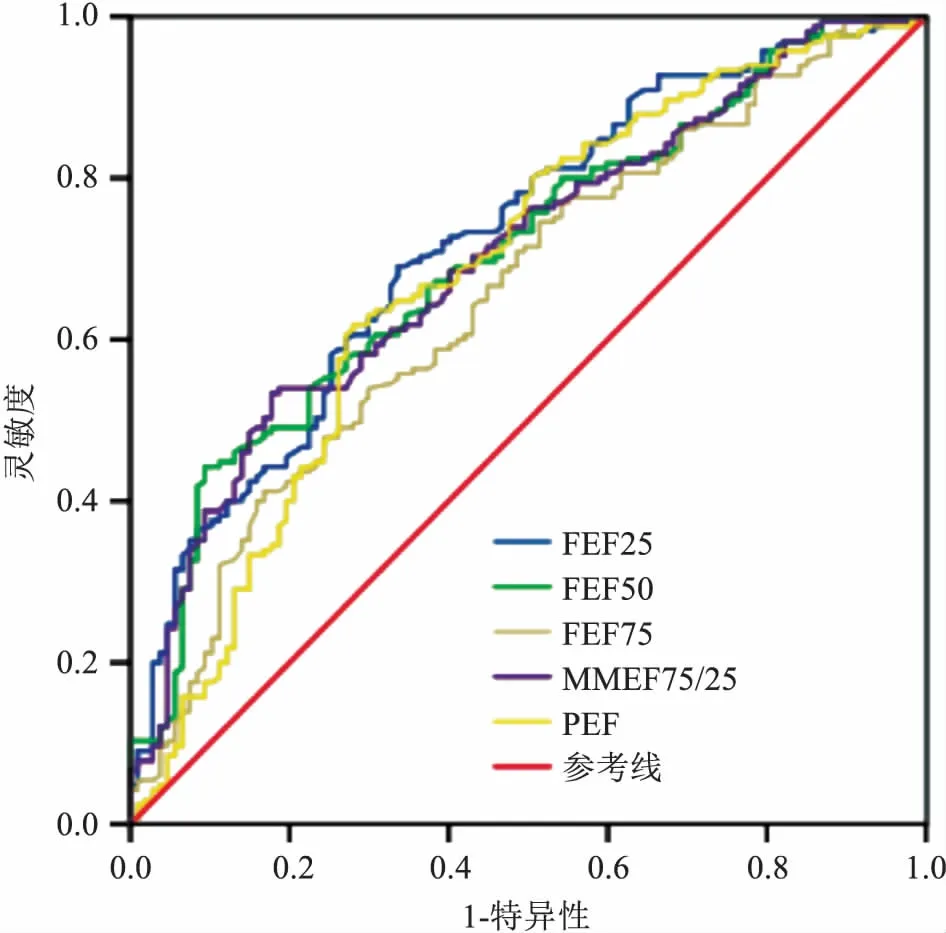
图1 各小气道指标实测值占预计值百分比的ROC曲线
3 讨论
慢性咳嗽是指持续时间≥8周、以咳嗽为主要或唯一临床表现、胸部体检和影像学检查未见明显异常,经抗感染或止咳治疗未见明显好转的咳嗽。咳嗽变异性哮喘是慢性咳嗽的重要病因之一,由于咳嗽变异性哮喘缺乏反复发作的喘息、气促、呼吸困难及发作时双肺弥漫或散在的呼气相为主的哮鸣音等哮喘典型症状和体征,临床上容易漏诊、误诊,导致病情迁延,最终发展成典型哮喘[9],给患者带来巨大的经济及心理压力。故对临床上疑似不典型哮喘患者,且其基础肺量计测定未见明显异常,可进行BPT检查进一步明确。BPT是通过诱发剂诱发气道平滑肌收缩,并借助肺功能指标的改变来判断气管是否缩窄及其缩窄程度的方法[5]。高渗盐水、乙酰胆碱、组织胺、运动等各种人工刺激常作为BPT的诱发剂。磷酸组胺可以直接引起气道平滑肌收缩,大多较轻微、持续时间短,临床应用较安全,是临床常用的支气管激发药物[10]。小气道是指吸气时内径<2 mm的传导气道,具有分支多、 横截面积大、气流阻力小等特点,是气道高反应发生的关键部位,故虽不能以小气道功能减低代替BPT,但有一定的预测价值[11-12]。
本研究通过比较疑似哮喘患者的基础肺功能,显示BPT阳性组中反应小气道功能的指标MMEF75/25%pred、FEF75%pred、FEF50%pred、FEF25%pred、PEF%pred等明显低于阴性组,而反应大气道功能的指标FVC%pred、FEV1%pred、FEV1/FVC在BPT阳性组及阴性组中差异无统计学意义。此外,小气道功能异常组BPT阳性率较小气道功能正常组明显偏高,差异有统计学意义。这与林桂阳 等[13]、曹璐 等[14]研究结果相一致。因此本研究表明相对大气道功能而言,BHR与小气道功能关系更为密切,说明在不典型哮喘早期阶段,虽然大气道功能正常,但小气道功能可能已经存在受损了。故临床上存在小气道功能减退的疑似哮喘患者,应及早行BPT以明确是否存在BHR以利后期诊断及治疗。
ROC曲线显示MMEF75/25%pred、FEF75%pred、FEF50%pred、FEF25%pred、PEF%pred的曲线小面积分别为0.702、0.654、0.704、0.723及0.682,提示小气道功能指标对预测BPT结果具有一定价值。同时,本研究显示上述小气道功能指标与PD20FEV1均呈相关性,即在BPT阳性患者中,其基础肺功能小气道指标越大,PD20FEV1累积量越大。PD20FEV1[5]是指使FEV1较基础值下降20%时吸入刺激物的累积剂量,主要用AHR严重程度的评估,其值越大,BHR严重程度轻。因此在BPT阳性患者中,其小气道功能在某种程度上反映BHR的严重程度。需要注意的是,小气道结构特点和各种刺激及损伤因素共同作用最终引起小气道功能障碍,FEF25、FEF50、FEF75、MMEF等指标作为早期发现小气道疾患的指标,其敏感性较高,但变异性较大,稳定性相对差, 容易出现波动,缺乏特异性[15],故不能单纯以小气道指标代替气道反应性检测。
综上所述,在可疑哮喘的常规肺功能检查中,小气道功能更能提示BHR,且能在某种程度上反映BHR的严重程度。临床上如果患者的小气道功能已经受损,应进一步行BPT检查,以便及早诊治不典型哮喘,防止疾病进展。
[1] 中华医学会呼吸病学分会哮喘学组. 支气管哮喘防治指南(2016年版)[J]. 中华结核和呼吸杂志, 2016, 39(9):675-97.
[2] van den Berge M, Ten Hacken NHT, Cohen J, et al. Small airway disease in asthma and COPD: clinical implications[J]. Chest, 2011, 139(2):412-23.
[3] Burgel P R. The role of small airways in obstructive airway diseases[J]. Eur Respir Rev,2011, 20(119):23-33.
[4] Sposato B, Scalese M, Migliorini M G, et al. Small airway impairment and bronchial hyperresponsiveness in asthma onset[J]. Allergy Asthma Immunol Res, 2014, 6(3):242-51.
[5] 中华医学会呼吸病学分会肺功能专业组. 肺功能检查指南(第三部分)——组织胺和乙酰甲胆碱支气管激发试验[J]. 中华结核和呼吸杂志, 2014, 37(8):566-71.
[6] 中华医学会呼吸病学分会哮喘学组. 咳嗽的诊断与治疗指南(2015)[J]. 中华结核和呼吸杂志, 2016, 39(5):323-54.
[7] McNulty W, Usmani O S. Techniques of assessing small airways dysfunction[J]. Eur Clin Respir J, 2014, 1.
[8] Crapo R O, Hankinson J L, Irvin C, et al. Standardization of spirometry 1994 update. American Thoracic Society[J].Am J Respir Crit Care Med,1995, 152(3):1107-36.
[9] 李光清, 吴昭萍, 李小波,等. 支气管激发试验在慢性咳嗽诊断中的应用[J]. 中国循证医学杂志, 2014,14(2):162-4.
[10] 李小娟, 朱海燕. 216例支气管激发试验结果及不良反应分析[J]. 检验医学与临床, 2017, 14(3):388-90.
[11] Drewek R, Garber E, Stanclik S, et al. The FEF25-75 and its decline as a predictor of methacholine responsiveness in children[J].J Asthma,2009, 46(4):375-81.
[12] Parker A L, Abu-Hijleh M, McCool F D. Ratio between forced expiratory flow between 25% and 75% of vital capacity and FVC is a determinant of airway reactivity and sensitivity to methacholine[J]. Chest,2003,124(1):63-9.
[13] 林桂阳,陈愉生,林 明,等.小气道功能与气道高反应性的相关分析[J].中国临床医生, 2013, 41(10):30-2.
[14] 曹 璐, 陈一冰, 郝峰英. 慢性咳嗽患者小气道功能与气道高反应的相关性分析[J]. 军医进修学院学报, 2012, 33(2):142-4.
[15] 赵 珊, 王浩彦. 小气道功能与气道高反应性的相关性分析[J]. 国际呼吸杂志, 2016, 36(12):930-5.
