血浆与悬浮红细胞的输注比例对患者凝血功能的影响及相关机制分析
2018-03-14李洁平李乐景晓云
李洁平,李乐,景晓云
(1、郑州市第二人民医院输血科,河南 郑州450000;2、郑州市第二人民医院检验科,河南 郑州 450000)
创伤性失血在临床上较为常见,其也是目前导致创伤患者死亡的主要原因之一,多数患者均需要大量输血进行抢救,虽然能起到良好的效果,但也会引起血小板减少、凝血因子稀释、血容量降低、体温降低等一系列问题,并可能导致患者发生凝血功能异常,甚至出现弥散性血管内溶血(DIC)等严重并发症的发生,严重威胁人类的生命健康[1-3]。多项研究表明[4-6],血浆与悬浮红细胞的输注比例对患者凝血功能有一定的影响,而适当比例的输注可改变患者的临床结局,降低其病死率。为了进一步探讨血浆与悬浮红细胞的输注比例对患者凝血功能的影响,本研究对我院需大量输血治疗的创伤性失血患者分别给予不同比例血浆与悬浮红细胞进行输血后的凝血功能、血红蛋白(Hb)、pH等情况进行了比较分析,旨在为临床上提供一定的理论依据。
1 资料与方法
1.1 一般资料 选取2016年3月至2017年3月在我院需大量输血治疗的创伤性失血患者105例,其中男性56例,女性49例;年龄24~47岁,平均年龄(36.81±9.20)岁;致伤原因:车祸伤 51 例、坠落伤33例和刀砍伤21例。纳入标准:⑴入院24h内需输注红细胞≥10U者;⑵临床资料保存完整者。排除标准:⑴术前使用过抗凝药物者;⑵术前有先天性凝血功能障碍者;⑶有严重肝脏疾病等影响凝血功能者。
1.2 血浆与悬浮红细胞的输注比例 所有患者均以100ml血浆:1U红细胞悬液为血浆:悬浮红细胞=1∶1比例,悬浮红细胞输注最多者62U,最少11U;血浆最多输注6400ml,最少者未输注任何血浆制品。根据血浆与悬浮红细胞输注比例,将患者分为3组,低比例组按照血浆:悬浮红细胞=1:3进行输血,共28例;中比例组按照血浆:悬浮红细胞=1:2进行输血,共32例;高比例组按照血浆:悬浮红细胞=1:1进行输血,共45例。
1.3 实验室检测 分别于输血前和输血后24h时采集静脉血,采用CA-500血凝仪测定患者凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)和纤维蛋白原(FIB)等水平,操作严格按照标准操作程序,并观察三组患者血液制品使用情况、病死情况、住院时间等。
1.4 统计学处理 统计学分析采用 SPSS 19.0软件,计量资料采用均值±标准差表示,多组间比较使用方差分析,两两比较LSD-t检验。计数资料比较使用χ2检验,以P<0.05表示差异具有统计学意义。
2 结果
2.1各组患者一般资料比较 低比例组、中比例组和高比例组患者性别、年龄、血压、体温等一般资料比较差异无统计学意义(P>0.05),见表1。
2.2各组患者凝血功能指标比较 各组输血24h后PT和APPT均较输血前有所增加 (P<0.05),而Fb较输血前有所降低(P<0.05);高比例组输血24h后PT和APTT、明显低于低比例和中比例组 (P<0.05),而Fb明显高于低比例和中比例组 (P<0.05);中比例组输血24h后PT和APTT明显低于低比例组(P<0.05),而 Fb 明显高于低比例组(P<0.05);见表 2。
2.3各组患者血液制品使用情况 低比例组、中比例组和高比例组24h内输注悬浮红细胞、冷沉淀和血小板比较差异无统计学意义(P>0.05);高比例组住院期间红细胞输注总量明显低于低比例和中比例组(P<0.05)。 见表 3。
2.4各组患者Hb及pH比较 低比例组、中比例组和高比例组输血前及输24h后Hb及pH差异比较无统计学意义(P>0.05)。 见表 4。
2.5各组住院时间及病死率情况比较 低比例组、中比例组和高比例组住院时间和病死率比较差异无统计学意义(P>0.05),见表 5。

表1 各组患者一般资料比较

续表1

表2 各组患者凝血功能指标比较
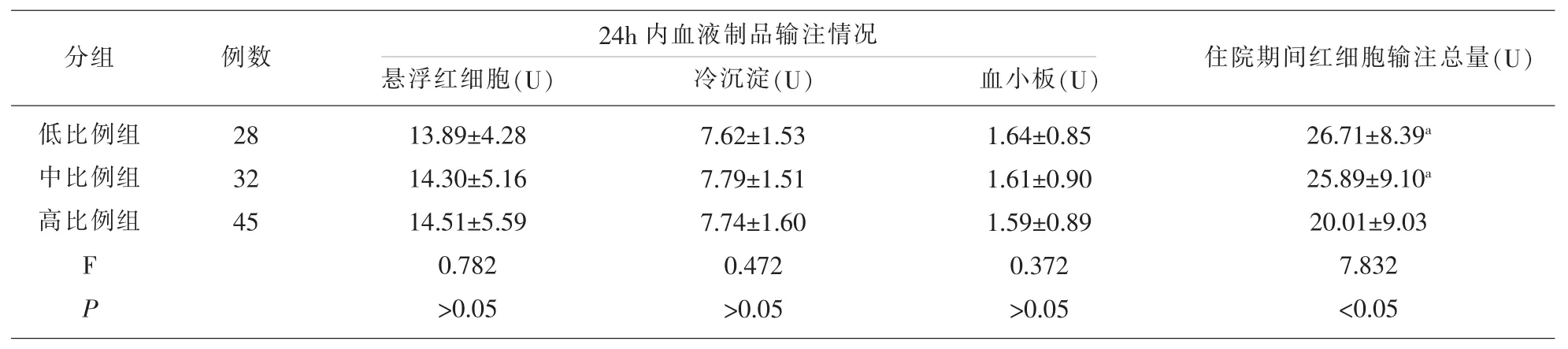
表3 各组血液制品使用情况
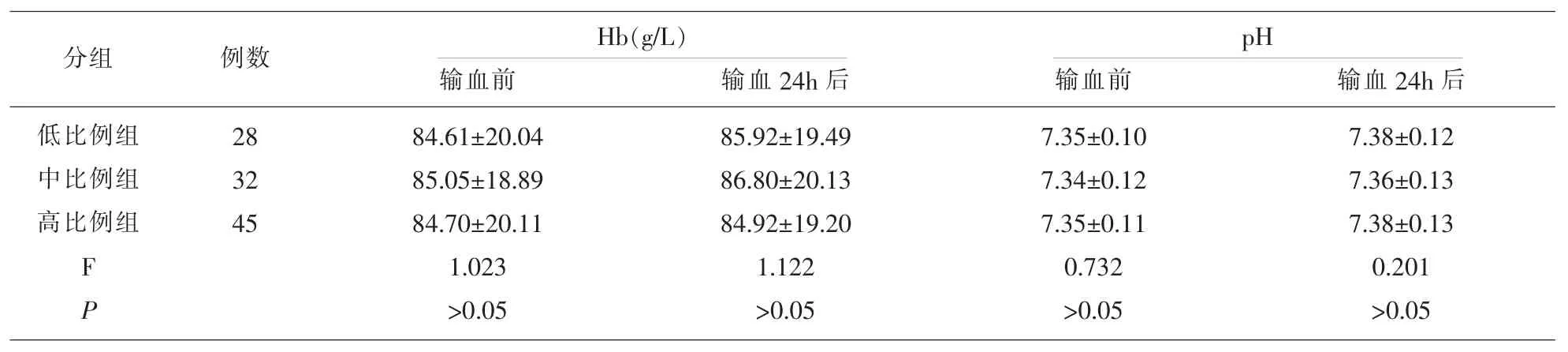
表4 各组患者Hb及pH比较
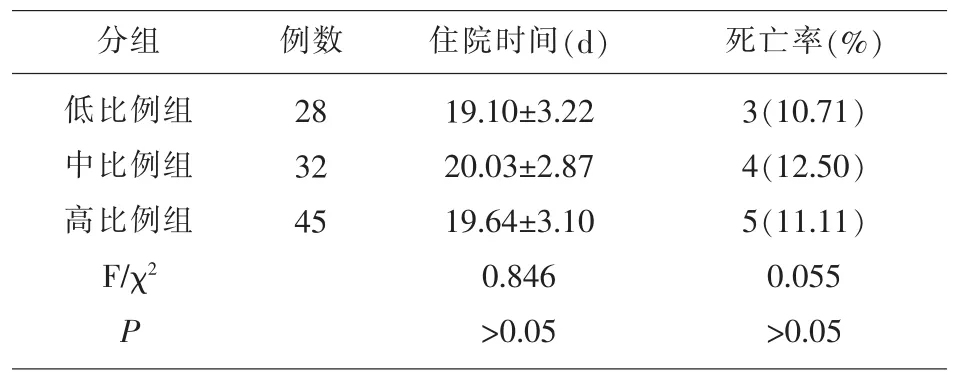
表5 各组住院时间和病死率比较
3 讨论
3.1研究背景 创伤性失血是创伤患者的致死因素之一,仅次于创伤性脑损伤引起的死亡,可占所有创伤患者死亡人数的40%,严重威胁人们的生命健康[7,8]。目前针对伤情严重、失血量大的创伤患者,大量输血是治疗的主要手段之一,虽然全血是维持机体胶体渗透压和正常凝血功能的最佳复苏液,但大量输入红细胞悬液会进一步稀释血液,并减少凝血酶的产生、导致血小板血栓和纤维蛋白凝块的形成,进而诱发凝血功能障碍[9,10]。另外,组织低灌注还可能增加无氧代谢产生的过量乳酸,进而易引起酸中毒,最终影响凝血功能。成分输血不但可以提高血制品各成分的利用度,还可以减少感染性疾病通过输血的传播,现已替代了全血输注,但不恰当的大量成分输血也会影响凝血功能,甚至是增加病死的风险[11]。研究表明[12],在大量输血的同时输注血浆和血小板等可进一步补充凝血因子,防止凝血障碍的发生,但目前针对成分输血的比例仍没有统一的定论,Wafaisade A等[13]研究认为血浆∶浓缩红细胞≥1∶1时可明显提高患者的生存率;而Sperry JL等[14]却认为血浆与红细胞为1∶1.5时更更有利于提高患者的生存率。为此,本研究对我院需大量输血治疗的创伤性失血患者分别给予不同比例血浆与悬浮红细胞进行输血后的凝血功能、血红蛋白(Hb)、pH等情况进行了比较分析。
2.2各组患者凝血功能指标比较分析 本研究中,低比例组、中比例组和高比例组患者性别、年龄、血压、体温等一般资料比较差异无统计学意义,提示各组患者具有良好的参比性。进一步分析发现,各组输血24h后PT和APPT均较输血前有所增加,而Fb较输血前有所降低;高比例组输血24h后PT和APTT、明显低于低比例和中比例组,而Fb明显高于低比例和中比例组;中比例组输血24h后PT和APTT明显低于低比例组,而Fb明显高于低比例组。凝血酶原时间(prothrombintime,PT)是指在缺乏血小板的血浆中加入过量的组织因子后,凝血酶原转化为凝血酶,导致血浆凝固所需的时间,其主要反映外源性凝血是否正常;活化部分凝血活酶时间,是内源凝血系统较敏感和最为常用的筛选试验;而纤维蛋白原一种由肝脏合成的具有凝血功能的蛋白质,与凝血有着密切的关系。本研究认为,提高血浆输注比例有助于改善患者的凝血功能,进一步预防发生凝血功能障碍,尤其是血浆:悬浮红细胞为1:1时效果最好。
2.3各组患者血液制品使用情况 本研究发现,低比例组、中比例组和高比例组24h内输注悬浮红细胞、冷沉淀和血小板比较差异无统计学意义;但高比例组住院期间红细胞输注总量明显低于低比例和中比例组,提示高比例血浆输注比例可以降低红细胞输注总量,减少患者红细胞用量,而这可能与患者的凝血功能得到了一定的改善有关。本研究认为,凝血功能改善后患者发生不可控制出血的机会明显降低,治疗所需的红细胞用量自然降低,这与文献的报道基本一致[15]。
2.4各组患者Hb及pH比较 血红蛋白是红细胞的主要成分。其功能是在肺部结合氧气,送到全身各组织并将组织中的二氧化碳送到肺部而呼出体外,其水平可很好的反映贫血程度;而pH的降低则意味着发生了酸中毒,可能会影响机体的凝血功能。本研究发现,低比例组、中比例组和高比例组输血前及输24h后Hb及pH差异比较无统计学意义,提示血浆与悬浮红细胞的输注比例对患者血红蛋白和pH的影响较小,安全性较高,不会造成酸中毒,且患者的凝血功能得到了一定的改善,红细胞用量也明显较少,进而提高了其预后效果。但本研究限于研究样本的不足,对于血浆与悬浮红细胞的输注比例治疗创伤性失血患者的具体临床价值仍需作进一步的深入研究。
综上所述,在大量输血时,提高血浆输注比例有助于预防发生凝血功能障碍,同时能降低红细胞输注总量。
[1]Mendelow AD,Gregson BA,Rowan EN,et al.Early Surgery versus Initial Conservative Treatment in Patients with Traumatic Intracerebral Hemorrhage(STITCH[Trauma]):The First Randomized Trial[J].J Neurotraum,2015,32(17):1312-1323.
[2]Chaudery M,Clark J,Wilson MH,et al.Traumatic intra-abdominal hemorrhage control:Has current technology tipped the balance toward a role for prehospital intervention?[J].J Trauma Acute Care,2015,78(1):153.
[3]胡旭梅,赵海涛,王敬波,等.大量输血对严重失血患者凝血功能和电解质平衡的影响 [J].山西医药杂志,2015,44(17):2030-2032.
[4]刘威,乐爱平.创伤患者大量输血研究进展[J].中国输血杂志,2017,30(2):208-212.
[5]罗红敏.严重创伤患者成分输血比例对患者预后的影响:一项多中心随机对照试验[J].中华危重病急救医学,2016,28(3):261-261.
[6]乔显森,王同显.严重创伤患者大量输血的预测模型及其评价[J].中国输血杂志,2016,29(6):652-655.
[7]R-JK,Satop J,Meretoja A,et al.Incidence,risk factors,etiology,severity and short-term outcome of non-traumatic intracerebral hemorrhage in young adults[J].Eur Neurol,2015,22(1):123-132.
[8]Czorlich P,Skevas C,Knospe V,et al.Terson syndrome in subarachnoid hemorrhage,intracerebralhemorrhage,and traumatic brain injury[J].Neurosurg Rev,2015,38(1):129-136.
[9]熊勤.创伤性大失血患者输注不同比例血浆与浓缩红细胞后的凝血功能检测评价[J].实验与检验医学,2013,31(3):285-286.
[10]刘丽雅.急性失血患者接受不同量单纯红细胞输注后发生的血液学指标变化分析[J].实验与检验医学,2014,32(6):740-742.
[11]胡世华,蒋文新,杨艳霞,等.等比例成分输血在严重多发伤合并创伤性凝血病中的临床应用[J].重庆医学,2015,44(1):68-70.
[12]陈宝龙,彭家明.血浆与红细胞不同输注比例对创伤性失血患者大量输血救治的影响[J].当代医学,2016,22(29):16-17.
[13]Wafaisade A,Maegele M,Lefering R,et al.High Plasma to Red-Blood Cell Ratios Are Associated With Lower Mortality Rates in-Patients Receiving Multiple Transfusion(4< Red Blood Cell Units<10)During Acute Trauma Resuscitation[J].Trauma,2011,70(1):81-89.
[14]Sperry JL,Ochoa JB,Gunn SR,et al.An FFP:PRBC transfusionratio ≥1∶1.5 is associated with a lower risk of mortality aftermassive transfusion[J].Trauma,2008,65(5):986-993.
[15]周洁,吕科,滕方,等.血浆与红细胞不同输注比例对创伤性失血患者大量输血救治的影响 [J].中国输血杂志,2011,24(10):844-847.
