比较腹腔镜手术与常规开腹手术对右半结肠癌切除术后创伤应激的影响
2018-03-09邱东达
邱东达
(长沙市第一医院普外科 湖南长沙 410005)
右半结肠是结肠癌好发部位,手术是目前右半结肠癌的主要治疗方法,腹腔镜手术因出血量少、切口小特点已成为微创手术的发展方向,其在延长患者生存时间及提高生存率方面的疗效已得到临床公认[1-2],但目前临床对手术创伤的认识尚有不同意见。手术创伤可引起机体一系列病理生理反应,导致机体内分泌功能紊乱,腹腔镜手术虽为微创干预,但仍可能具有潜在创伤应激风险[3]。为进一步探究不同手术方式的创伤应激反应,本研究纳入70例右半结肠癌患者作为研究对象,探讨不同手术方式在改善创伤应激中的价值,现报告如下。
1 资料与方法
1.1 一般资料 纳入2014年4月至2016年10月本院70例右半结肠癌患者作为研究对象,随机分为两组,每组各35例。观察组中男性22例,女性13例;年龄(50.37±9.65)岁;TNM 分期:Ⅰ期 16 例,Ⅱ期13例,Ⅲ期6例;分化程度:高分化14例,中分化12例,低分化9例;肿瘤分型:隆起型12例,浸润型16例,溃疡型7例。对照组中男性25例,女性10例;年龄(47.69±10.03)岁;TNM 分期:Ⅰ期 13 例,Ⅱ期15例,Ⅲ期7例;分化程度:高分化17例,中分化13例,低分化5例;肿瘤分型:肿块型15例,浸润型13例,溃疡型7例。两组患者性别、年龄、肿瘤分期、分化程度及肿瘤分型无显著性差异 (均P>0.05),具有可比性。本研究获医院伦理委员会批准,所有患者均签署知情同意书。
表1 两组手术基本情况比较()

表1 两组手术基本情况比较()
组别 手术时间/min 术中出血量/mL 切口长度/cm 术后肛门首次排气时间/d 淋巴结清扫数目/枚 住院时间/d观察组(n=35) 216.52±42.17 96.28±16.34 5.81±2.63 3.32±0.86 16.39±3.21 12.25±3.08对照组(n=35) 184.46±36.67 114.32±28.52 14.06±4.35 4.65±1.24 15.97±4.84 14.12±4.11 t 3.394 3.247 9.602 5.214 0.428 2.154 P 0.001 0.002 0.000 0.000 0.670 0.035
表2 两组炎性因子水平比较()
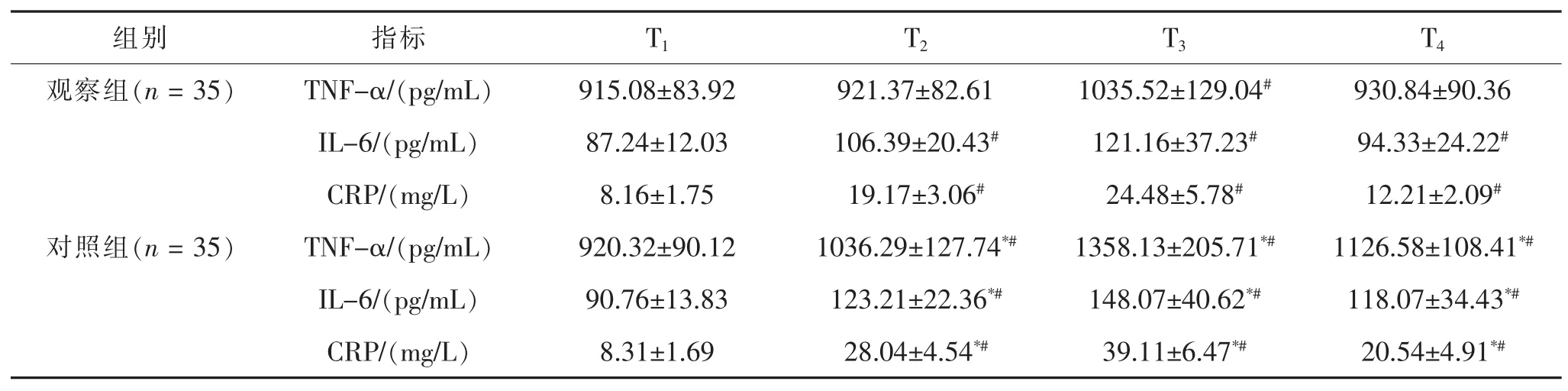
表2 两组炎性因子水平比较()
与观察组比较,*P<0.05;与T1时比较,#P<0.05。
组别 指标 T1 T2 T3 T4观察组(n=35) TNF-α/(pg/mL) 915.08±83.92 921.37±82.61 1035.52±129.04# 930.84±90.36 IL-6/(pg/mL) 87.24±12.03 106.39±20.43# 121.16±37.23# 94.33±24.22#CRP/(mg/L) 8.16±1.75 19.17±3.06# 24.48±5.78# 12.21±2.09#对照组(n=35) TNF-α/(pg/mL) 920.32±90.12 1036.29±127.74*# 1358.13±205.71*# 1126.58±108.41*#IL-6/(pg/mL) 90.76±13.83 123.21±22.36*# 148.07±40.62*# 118.07±34.43*#CRP/(mg/L) 8.31±1.69 28.04±4.54*# 39.11±6.47*# 20.54±4.91*#
1.2 纳入和排除标准 所有患者均经活组织病理检查确诊,肿瘤分期按美国癌症联合会(AJCC)标准执行[4]。排除术前已发生广泛转移或侵犯邻近器官组织者、既往有腹部手术病史者及合并肠穿孔等需急诊手术者。
1.3 手术方法
1.3.1 观察组 患者取仰卧位,双下肢展开,呈“人”字位,头低脚高15°,向左倾斜10°,气管插管全麻,分别在左锁骨中线脐上6 cm及左锁骨中线脐下4 cm处做穿刺孔,右锁骨中线平脐处做穿刺孔,并在脐下1 cm处穿刺建立气腹,维持13 mmHg,置入腹腔镜,在腹腔镜下探查腹腔内脏和肿瘤病灶位置,由内向外游离回结肠系膜,并在肠系膜上动静脉右侧根部结扎回结肠动静脉,再沿Toldt间隙向外侧游离,沿右侧腹壁黄白交界线、由上至下剪开侧腹膜,与已由内侧分离的Toldt间隙相贯通,游离近端距回盲部15 cm小肠至横结肠中部,右侧套管扩大切口至5~6 cm,放置切口保护膜后将标本取出,行横结肠和末段回肠端侧吻合,关闭残端,留置引流管,逐层关腹。
1.3.2 对照组 取上腹部经腹直肌切口为入路,依次切开皮肤和皮下组织,进入腹腔后仔细探查,明确肿瘤大小、部位、形态及其与周围邻近组织的解剖关系,自回肠系膜由内向外游离结肠系膜,并结扎回结肠动静脉,再向外侧游离至升结肠旁沟。游离结束后,切除病变肠段,切除范围同观察组,取出标本后,行横结肠和回肠端侧吻合,关闭残端,留置引流管,逐层关腹。
1.4 观察指标 (1)记录两组患者手术时间、术中出血量、切口长度、术后肛门首次排气时间、淋巴结清扫数目及住院时间等基本情况。(2)分别于术前1 d(T1)、术后 1 d(T2)、术后 3 d(T3)及术后 1 w(T4)时采用双抗体夹心酶联免疫吸附法(ELISA)检测两组各时间点肿瘤坏死因子-α(TNF-α)、白细胞介素6(IL-6)及C反应蛋白(CRP)水平。采用放射免疫法检测皮质醇、醛固酮水平,并采用高效液相色谱-电化学法检测肾上腺素水平。
1.5 统计学方法 选用SPSS 19.0统计学软件对数据进行处理。计量资料以()表示,多时点对比采用重复测量的方差分析,两组间比较行t检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组手术基本情况比较 观察组术中出血量、切口长度、术后肛门首次排气时间及住院时间均显著优于对照组(均P<0.05),两组淋巴结清扫数目无显著性差异(P>0.05),观察组手术时间显著长于对照组(P<0.05)。见表1。
表3 两组围术期创伤应激指标比较()
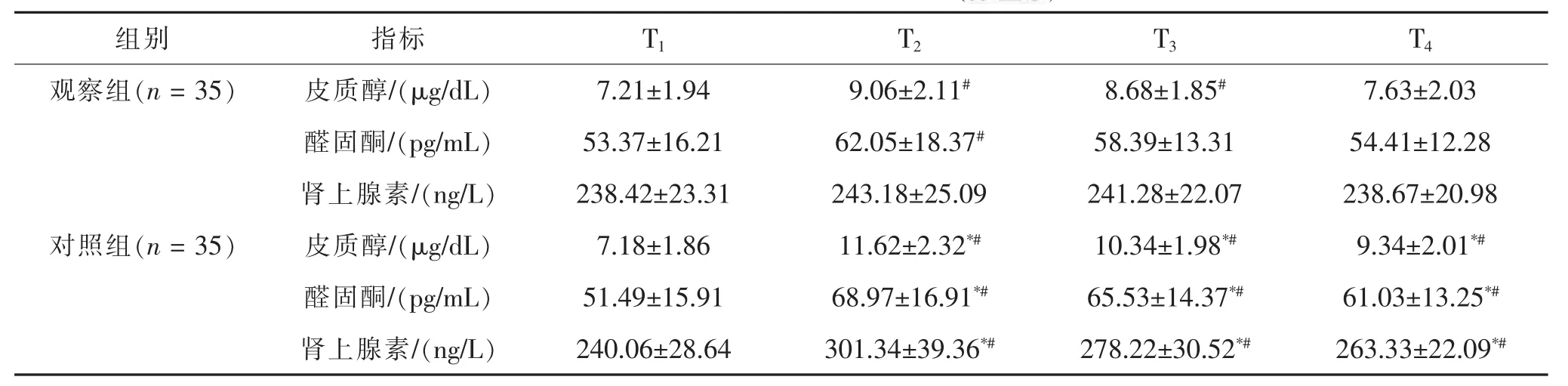
表3 两组围术期创伤应激指标比较()
与观察组比较,*P<0.05;与T1时比较,#P<0.05。
组别 指标 T1 T2 T3 T4观察组(n=35) 皮质醇/(μg/dL) 7.21±1.94 9.06±2.11# 8.68±1.85# 7.63±2.03醛固酮/(pg/mL) 53.37±16.21 62.05±18.37# 58.39±13.31 54.41±12.28肾上腺素/(ng/L) 238.42±23.31 243.18±25.09 241.28±22.07 238.67±20.98对照组(n=35) 皮质醇/(μg/dL) 7.18±1.86 11.62±2.32*# 10.34±1.98*# 9.34±2.01*#醛固酮/(pg/mL) 51.49±15.91 68.97±16.91*# 65.53±14.37*# 61.03±13.25*#肾上腺素/(ng/L) 240.06±28.64 301.34±39.36*# 278.22±30.52*# 263.33±22.09*#
2.2 两组围术期炎性因子水平比较 两组T2、T3及T4时TNF-α、IL-6及CRP水平均显著高于T1时(均 P < 0.05),观察组 T2、T3及 T4时 TNF-α、IL-6 及CRP均显著低于对照组(均P<0.05)。见表2。
2.3 两组围术期创伤应激指标比较 观察组T2、T3及T4时皮质醇、醛固酮及肾上腺素显著低于对照组(均P<0.05)。见表3。
3 讨 论
腹腔镜手术创伤小、出血量少的微创手术特点已得到临床公认,本研究也显示观察组手术切口长度和术中出血量显著优于对照组,与既往报道相符[5]。但目前临床对手术应激尚有不同认识,近年来有研究者提出手术创伤应激与神经内分泌免疫系统关系密切[6],术中创伤操作可通过神经内分泌系统刺激炎性因子分泌,介导炎症反应。TNF-α是由单核巨噬细胞分泌的促炎因子,IL-6不仅能调节多种细胞基因的表达、生长分化,还可与其他细胞因子协同,介导炎症反应,参与应激和免疫应答过程[7-8],有研究显示IL-6在手术创伤刺激后3 h内即表现出明显升高,且可维持 48~72 h[9],因而 IL-6 是评估腹部手术早期创伤应激的参考指标。
CRP是重要的急性炎症介质,手术操作引起的创伤可导致CRP反应性升高,激活补体系统,增强组织修复能力,有研究还发现CRP水平与创伤程度具有正相关性[10]。本研究显示,观察组术后各时段TNF-α、IL-6及CRP水平均显著低于对照组,提示腹腔镜右半结肠根治术有助于减轻创伤应激,这可能是因腹腔镜操作减轻术中腹膜损伤,抑制全身尤其是腹腔内局部巨噬细胞分泌,减少TNF-α等炎性因子分泌,减轻手术创伤有关。
皮质醇和肾上腺素是机体应激损伤的敏感指标,手术创伤应激发生后,下丘脑分泌促肾上腺皮质激素释放激素增加,皮质醇和肾上腺素水平迅速升高[11],进而增强腺垂体—肾上腺皮质系统功能。黄超明等[12]还认为应激反应严重程度与皮质醇呈正相关,且皮质醇与肾上腺素可能存在“恶性循环”。本研究显示观察组术后皮质醇、醛固酮及肾上腺素水平均低于对照组,提示腹腔镜右半结肠癌手术对机体创伤小,减轻了术后应激反应,对术后患者早期恢复有利。
综上所述,腹腔镜右半结肠癌手术较常规开腹手术对患者的炎症刺激反应和创伤应激反应更轻,更有利于患者术后康复。
[1]李炳根,聂向阳,何永忠,等.结肠系膜完整切除概念规范下的腹腔镜右半结肠癌根治术[J].中华外科杂志,2012,50(3):215-218.
[2]杨卫华,高愫,张松柏.全结肠系膜切除术在腹腔镜辅助右半结肠癌根治术中的应用[J].中国微创外科杂志,2015,20(4):318-320.
[3]莫海山,胡聪,杨君,等.腹腔镜根治术治疗直肠癌的创伤应激研究[J].微创医学,2016,11(3):323-325.
[4]刘荫华,姚宏伟,周斌,等.美国肿瘤联合会结直肠癌分期系统(第 8 版)更新解读[J].中国实用外科杂志,2017,37(1):6-9.
[5]BREDA A,VILLAMIZAR J M,FABA O R,et al.Laparoscopic live donor nephrectomy with the use of 3-mm instruments and laparoscope:initial experience at a tertiary center[J].European Urology,2012,61(4):840-844.
[6]高东锋,吕文浩,张林慧,等.内镜与外科手术治疗直肠小神经内分泌肿瘤的回顾性对比研究[J].中华消化内镜杂志,2016,33(7):447-450.
[7]杨宏俊,周伟,李阳,等.开腹与腹腔镜直肠癌手术对患者手术情况及术后炎性因子变化的影响[J].结直肠肛门外科,2017,22(2).142-145.
[8]DAMLE R N,MACOMBER C W,FLAHIVE J M,et al.Surg-eon volume and elective resection for colon cancer:an anal-ysis of outcomes and use of laparoscopy[J].Journal of the American College of Surgeons,2014,218(6):1223.
[9]MIHARA M,HASHIZUME M,YOSHIDA H,et al.IL-6/IL-6 receptor system and its role in physiological and pathologicalconditions[J].ClinicalScience,2012,122(4):143.
[10]尹作文,喻军,宋怡才.腹腔镜辅助直肠癌根治术与传统开腹手术的临床疗效比较[J].中国肿瘤临床与康复,2014,15(7):846-849.
[11]杨建治,于燕,黄崇亚.多模式镇痛对结肠癌根治术患者细胞因子及皮质醇水平的影响简[J].昆明医科大学学报,2016,37(9):116-119.
[12]黄超明.腹腔镜手术与开腹手术对结直肠癌患者应激反应的影响观察[J].国际消化病杂志,2014,34(5):355-357.
