直接前方入路与后外侧入路全髋关节置换术的疗效比较
2018-03-05傅维德米东张旭何杰李德毅
傅维德,米东,张旭,何杰,李德毅
(四川巴中市中心医院骨科,四川 巴中 636000)
人工全髋关节置换术(total hip arthroplasty,THA)是治疗终末期髋关节疾患的常见术式,其良好的临床疗效已经得到广泛肯定[1]。然而不同入路对髋部的皮肤、肌肉等组织均有不同程度的创伤,如后外侧入路(posterior approach,PA)需要切断部分臀肌、梨状肌等外旋肌群,造成的创伤较大,因此关节脱位的风险也较高。随着快速康复外科概念的兴起[2],寻求更优的手术方案、围手术期管理、康复及护理等优化方案,以求减轻患者疼痛、减少术后并发症,达到患者的快速康复成为患者和医生的共同追求。与后外侧入路相比,直接前方入路(direct anterior approach,DAA)皮肤切口小,不切断和剥离肌肉止点,对患者术后恢复可能有更好的临床疗效。笔者回顾分析了自2013年12月至2016年6月我科行THA患者的数据资料,进一步对比两种不同手术入路THA的临床疗效。
1 资料与方法
1.1 一般资料 收集我院2013年12月至2016年6月行DAA和PA的THA患者的资料。纳入标准:a)初次行THA的患者;b)身体质量指数(body massindex,BMI)小于30 kg/m2;c)术后随访时间至少1年以上的患者;排除标准:a)有髋关节手术史的患者;b)髋部肿瘤及畸形的患者;c)髋臼骨折的患者;d)未能参加随访的患者进行筛选。两组患者的一般情况见表1,两组患者的一般资料比较差异无统计学意义(P>0.05)。

表1 两组患者的一般情况
1.2 手术适应证及禁忌证 DAA的手术适应证目前还未完全统一,我院行DAA手术与PA手术适应证无明显差别,主要适用于初次髋关节置换术,其中肌肉特别发达及过度肥胖者(BMI≥30 kg/m2)、需要翻修或有内固定要取出者、关节屈曲挛缩需作软组织松解者、先天性髋及髋臼发育不良者、严重髋臼骨质以及骨质疏松者不考虑DAA手术[3]。
1.3 手术方法 两组患者均由同一组医生完成手术,均以股骨颈骨折为例,DAA组患者采用全身麻醉,PA组患者采用全身麻醉或者腰硬联合麻醉。
1.3.1 DAA组手术方法 麻醉成功后取仰卧位,于腰骶部偏上放一软垫,常规消毒双下肢,铺巾。确定髂前上棘,从髂前上棘下方3 cm及外侧两横指处向远端切开皮肤约10 cm,逐层切开皮肤、皮下组织及筋膜;分离并结扎旋股外侧血管的升支,分离阔筋膜张肌、股直肌及缝匠肌间隙,即可暴露前方关节囊。切开关节囊暴露股骨头,用两把钝性拉钩显露股骨颈,用摆锯在股骨颈作两道相距1 cm的平行截骨,取出截骨块及股骨头,显露髋臼,清理圆韧带、马蹄窝及髋臼边缘骨赘,用带双偏心距的磨锉锉至合适大小,试模后植入假体和内衬。再将手术床远端下降约30°,患肢极度外旋内收,将股骨近端抬起,显露股骨近端髓腔,再用双偏心距的打击器扩髓至合适大小,植入股骨柄假体。选择合适的股骨头假体,复位关节,检查髋关节的活动度和稳定性。常规冲洗术区,清点纱布、器械无误后放置引流管1根,逐层缝合切口。关闭关节腔后经引流管向关节腔内注入10%氨甲环酸20 mL,夹闭6h后打开。本组假体均为生物型假体。
1.3.2 PA组手术方法 麻醉成功后取标准侧卧位,常规消毒、铺巾。作髋关节后外侧切口长约10 cm,逐层切开皮肤、深筋膜,纵行劈开臀大肌、阔筋膜张肌,屈曲、内旋下肢,显露外旋肌群,注意保护坐骨神经,切断外旋肌群,显露关节囊。切开关节囊后,摆锯行股骨颈截骨,取出股骨头,髋臼锉磨锉至合适大小,试模后植入假体和内衬。屈曲内旋下肢,以髓腔锉扩大髓腔至合适大小,脉冲生理盐水冲洗,将股骨柄假体插入髓腔并锤紧,安装股骨头假体后复位髋关节。检查髋关节稳定性及屈伸活动满意后常规冲洗术区,清点纱布、器械无误后放置引流管1根,逐层缝合切口。关闭关节腔后经引流管向关节腔内注入10%氨甲环酸20 mL,夹闭6 h后打开。本组生物型假体43例,骨水泥型假体28例。
1.4 术后处理 引流管于术后6 h打开,48 h内或者引流量小于50 mL即可拔除。常规使用3 d抗生素,住院期间给予克赛60 mg,每日1次抗凝(术前12 h给予60 mg),出院后口服利伐沙班(10 mg,1次/日)至术后35 d。术后根据具体情况,鼓励患者在助行器辅助下离床活动,指导患者的生活作息要求及下肢功能锻炼。
1.5 评价指标统计 患者的围手术期情况,包括手术时间、失血量、术后下地时间及住院时间;统计术后情况,包括VAS评分、Harris评分、并发症发生情况。两组患者均于拔管后行骨盆正位X线检查,测量术后髋臼前倾角及外展角,由两位医师独立完成,取平均值后进行统计分析。前倾角测量方法[4](Widmer法):先画出髋臼杯杯口的椭圆形投影,测量该投影的短轴长度(S)及其延长向髋臼杯顶点的距离(TL),计算前倾角根据公式y=48.05x-0.3(y为前倾角,x为S/TL的比值),见图1。外展角测量方法:测量两侧坐骨结节连线与髋臼杯顶点切线间的夹角,见图2。

2 结 果
2.1 患者的围手术期情况 128例患者均获随访,最长随访时间29个月,平均随访时间19.6个月。两组患者的手术时间、出血量、术后下地时间及住院时间的统计学分析见表2,可见虽然两组患者的年龄、体重指数差异无统计学意义(P>0.05),但是手术时间、出血量、下地时间及住院时间差异有统计学意义(P<0.05)。DAA组的手术时间较PA组时间长,而PA组的出血量、下地时间及住院时间均大于DAA组。

表2 两组患者围手术期情况的比较
2.2 患者的术后情况 患者术后1、3、6、12、24个月进行常规门诊随访,两组患者术后1个月及末次随访时的VAS评分、Harris评分、术后髋臼前倾角及外展角统计见表3,可见DAA组患者术后1个月时的VAS评分及Harris评分优于PA组,差异有统计学意义(P<0.05),随访时的VAS评分和Harris评分差异无统计学意义(P>0.05),两组患者术后前倾角和外展角差异无统计学意义(P>0.05)。
2.3 患者并发症发生情况 两组病例中没有患者因手术死亡,无患者出现假体松动等并发症。其中DAA组有1例患者术后3 d行走时不慎滑倒导致假体周围骨折,2期行手术治疗,1例患者切口周围感染,经保守治疗后好转,无关节脱位的患者;PA组有1例患者发生深静脉血栓(deep vein thrombosis,DVT),2例患者发生切口感染均给予保守治疗后治愈,1例患者出院前不慎过度下蹲后发生后脱位,在透视下成功复位。
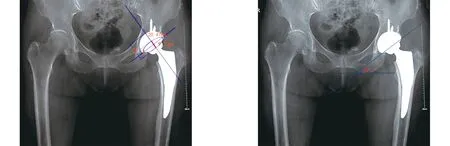
图1 髋臼假体前倾角测量示意图 图2 髋臼假体外展角测量示意图
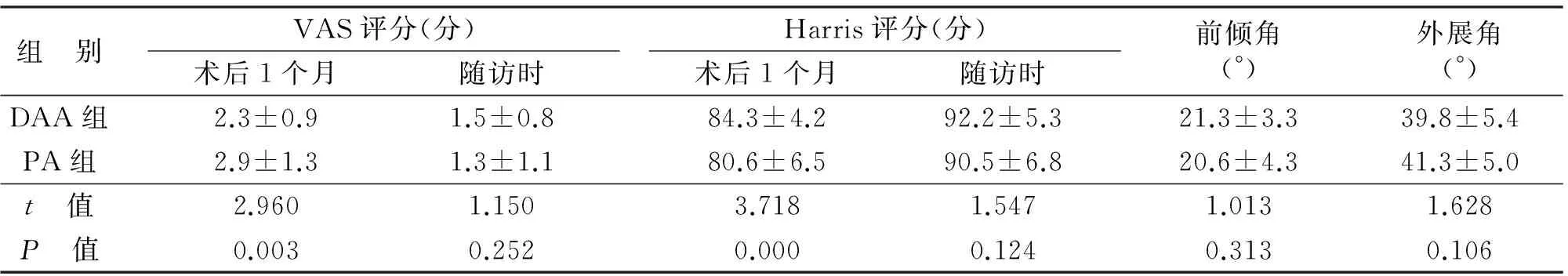
组 别VAS评分(分)术后1个月随访时Harris评分(分)术后1个月随访时前倾角(°)外展角(°)DAA组2.3±0.91.5±0.884.3±4.292.2±5.321.3±3.339.8±5.4PA组2.9±1.31.3±1.180.6±6.590.5±6.820.6±4.341.3±5.0t 值2.9601.1503.7181.5471.0131.628P 值0.0030.2520.0000.1240.3130.106
3 讨 论
全髋关节置换术是治疗股骨颈骨折、股骨头坏死、髋关节骨关节炎等终末期髋关节疾病的有效方法,其安全性及有效性满意,可显著提高患者的生活质量及运动能力。特别随着假体工艺水平的提升,髋关节假体15~20年生存率可达90%以上[5]。然而THA术后并发症主要有假体松动、脱位及感染等[6],梅奥中心报道了10 500例THA患者[7],术后脱位率为3.2%,且常见于后外侧入路。随着快速康复外科理念的兴起,外科医生越来越重视术后患者的快速康复,以最小的创伤获得最好的手术疗效,在这个理念指导下,微创外科技术得以广泛运用。
直接前方入路全髋关节置换术是由德国医生Hunter于1881年首次提出并开展,其利用肌肉之间的解剖间隙进入髋关节,避免切断肌肉,有助于术后较快的恢复[8-9]。近年来,直接前方入路THA在欧美等国家迅速发展,在我国也逐步开展起来,其短期临床疗效得到一定程度的肯定[10]。Dienstknecht等[11]分析评估DAA微创与常规入路THA术后患者的切口长度、血红蛋白、C反应蛋白、VAS评分、平均住院日等指标,认为微创入路可以加速患者术后的疼痛缓解,减轻人体应激反应。Batailler等[12]研究比较了DAA和PA术后并发症,认为DAA并发症更少,更为安全,且能够减少术后脱位的发生率。Yue等[13]总结分析了12例DAA和PA的随机对照研究及队列研究,认为DAA可缩短住院时间、减小痛苦并取得较快的康复,但是DAA的手术时间更长,两者的手术并发症及术后影像学未见明显差异。本研究中,DAA手术时从肌肉的自然解剖间隙进入,不切断任何肌肉,对肌肉的损伤更小,但术中透视增加,加上操作不够熟练,因此手术时间总体较PA组长。然而由于PA组切断部分臀肌、梨状肌等外旋肌群,出血及渗血多,虽然手术时间短些,但是出血量比DAA组还多。DAA损伤小,下地快,住院时间相应缩短,术后1个月时DAA组患者的疼痛明显较PA组轻,关节功能恢复较快,然而至末次随访时VAS评分及Harris评分两组未见明显差异。
髋臼假体的位置是评价THA是否成功的一项重要指标,与术后髋关节功能及假体的使用寿命密切相关。张江涛等[14]研究表明,假体前倾角和股骨头直径在一定范围内适当增加时,髋关节后部稳定性也随之增加,然而单纯增加前倾角可能导致磨损加大及增加前脱位的风险。髋臼外展角对保持髋关节的稳定性同样十分重要,在一定程度上外展角越大髋臼对股骨头覆盖的程度越多,关节负重越稳定[15]。Lewinnek等[16]在总结前人工作的基础上,提出了以外展角(40±10)°、前倾角(15±10)°为髋臼假体安全角度范围。在多年手术经验基础上,结合假体放置标准,我院术中对髋臼假体的选择需要综合考虑患者个体化条件及假体活动度、稳定性等因素。本研究选择测量前倾角及外展角作为髋臼假体功能状态及预后的评价指标,术后DAA组前倾角21.33°,外展角39.76°;PA组前倾角20.57°,外展角41.28°,可见术后前倾角及外展角均在安全范围之内。DAA组和PA组的髋关节Harris评分分别为92.2分和90.5分,患者关节功能状态良好。但是其长期疗效还需要更多临床中心的报道及时间的检验。
综上所述,我院实施的人工全髋关节置换术中,直接前方入路具有手术出血量小、下地时间早、术后疼痛轻、恢复快等优点,短期临床疗效与后外侧入路均较为满意,长期临床疗效还需进一步随访研究。
[1]Learmonth ID,Young C,Rorabeck C.The operation of the century:total hip replacement[J].2007,370(9597):1508-1519.
[2]Wilmore DW,Kehlet H.Management of patients in fast track surgery[J].BMJ,2001,322(7284):473-476.
[3]金大地.关于微创人工全髋关节置换术的若干问题[J].中华外科杂志,2006,44(8):509-511.
[4]Widmer KH.A simplified method to determine acetabular cup anteversion from plain radiographs[J].J Arthroplasty,2004,19(3):387-390.
[5]Klapach AS,Callaghan JJ,Goetz DD,et al.Charnley total hip arthroplasty with use of improved cementing techniques:a minimum twenty-year follow-up study[J].J Bone Joint Surg (Am),2001,83(12):1840-1848.
[6]Wetters NG,Murray TG,Moric M,et al.Risk factors for dislocation after revision total hip arthroplasty[J].Clin Orthop Relat Res,2013,471(2):410-416.
[7]Mccollum DE,Gray WJ.Dislocation after total hip arthroplasty.Causes and prevention[J].Clin Orthop Relat Res,1990(261):159-170.
[8]Christensen CP,Jacobs CA.Comparison of patient function during the first six weeks after direct anterior or posterior total hip arthroplasty (THA):arandomized study[J].J Arthroplasty,2015,30(9 Suppl):94-97.
[9]Agten CA,Sutter R,Dora C,et al.MR imaging of soft tissue alterations after total hip arthroplasty:comparison of classic surgical approaches[J].Eur Radiol,2017,27(3):1312-1321.
[10]桑伟林,朱力波,陆海明,等.直接前入路与后外侧入路全髋关节置换术的对比研究[J].中华关节外科杂志(电子版),2015,9(5):584-588.
[11]Dienstknecht T,Luring C,Tingart M,et al.Total hip arthroplasty through the mini-incision (Micro-hip) approach versus the standard transgluteal (Bauer) approach:a prospective,randomised study[J].J Orthop Surg (Hong Kong),2014,22(2):168-172.
[12]Batailler C,Fary C,Batailler P,et al.Total hip arthroplasty using direct anterior approach and dual mobility cup:safe and efficient strategy against post-operative dislocation[J].Int Orthop,2017,41(3):499-506.
[13]Yue C,Kang P,Pei F.Comparison of direct anterior and lateral approaches in total hip arthroplasty[J].Medicine,2015,94(50):e2126.
[14]张江涛,尚延春,吴富源,等.髋关节假体置换中股骨头直径及髋臼前倾角的作用[J].中国组织工程研究,2013,17(30):5427-5433.
[15]朱天岳.髓臼外展角和前倾角的动态测量及其临床意义[J].中华骨科杂志,1995,15(8):497-499.
[16]Lewinnek GE,Lewis JL,Tarr R,et al.Dislocations after total hip-replacement arthroplasties[J].J Bone Joint Surg (Am),1978,60(2):217-220.
