BIS监测在ICU脓毒症休克患者的效果观察
2018-03-05陈惠瑶李杏崧莫韶妹聂惠敏
陈惠瑶 李杏崧 莫韶妹 聂惠敏
脓毒症休克患者的镇静是个难题,患者本身的血流动力学不稳定,血压经常需要血管活性药物维持,镇静又会引起低血压,对脓毒症休克患者而言,镇静是一把双刃剑。适当的镇静可以调节和降低危重患者在应激状态下的全身氧耗和机体代谢,使重症患者处于“休眠”状态,以适应受到损害器官的灌注与氧供水平,从而减轻强烈病理因素所造成的损伤,为器官功能的恢复赢得时间创造条件[1, 2],对机械通气患者而言,可以减少呼吸机使用时数、人机对抗等。但不恰当的镇静带来的并发症,如低血压、非计划性拔管(unplanned extubation,UEX)、呼吸机相关性肺炎等也不少见。应用合适的评估手段有利于减少镇静带来的相关并发症。BIS可判断镇静程度和有效指导镇静药物的用量以及关于BIS的成本效益研究,可缩短患者ICU住院日及减少住院费用[3]。目前,临床上镇静评估多采用单一的主观评估方法,脑电双频指数监测(bispectral index,BIS)在重症监护室的应用则较少。近年来我科开展了BIS的监测,对脓毒症休克患者镇静程度评估取得良好的结果,现报道如下。
1 资料与方法
1.1 临床资料
选择入住我科的140例脓毒症[4]休克患者为研究对象,年龄18~75岁,男92例,女48例,基础疾病类型:重症肺炎,重症胰腺炎,急性梗阻性胆管炎,泌尿系感染,重症恙虫病,发热查因,重型N7H9。采用随机数字法将140例患者分为观察组和对照组各70例。入选患者均无癫痫、精神障碍、长期吸毒病史,在年龄、性别及诊断方面比较差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 观察组 采用PhilipsMP70多功能监护仪连接BIS监测套件,清水或75%酒精擦拭患者前额,待干爽后,按操作指南将四个电极依次贴于前额正中,鼻根向上5 cm以上,任意一侧太阳穴区(眼角和发线之间),眉弓平行上部,电极放置好后每个电极紧压5s,以确保电极与皮肤的接触良好。使用BIS监测时,确保电极的正确粘贴,开始监测时需要耐心等待信号的输入显示,待BIS监护信号质量指数>95%,BIS 监测间隔 15 s则自动记录数据1 次,护士记录BIS值,每小时动态监测BIS的变化,并根据BIS值调整微泵镇静剂的入量。护士在记录BIS数值时需要留意其他重要参数的值,确保BIS数据的有效性,特别是 SQI(质量信号指数)和EMG(肌电图),因为BIS的准确性与它们有直接的联系。SQI 是反映BIS可靠程度的数值之一,SQI越高,BIS越可靠,SQI至少大于80%,BIS才是可靠的;EMG表示肌肉活动产生的电信号,BIS监测仪能捕捉到70~100 Hz范围内的振动频率作为EMG信号,EMG 的增大会对 BIS 造成干扰。院感防控方面,BIS配件使用后应使用含氯消毒剂的湿纸巾进行擦拭消毒,并专人管理、归位。BIS分值的范围及含义如表1。
1.2.2 对照组 采用Ramsay评分,评分标准详见表2。药物维持镇静下,护士每4~6小时为患者评估一次,调整剂量时需1小时后再次进行评估,维持目标镇静Ramsay评分2~4分。如对评分有争议,医护共同评估。
1.2.3 镇静药物的选择 入室后根据患者个体病情情况,两组患者均遵医嘱使用相应的镇静药物,所选用药物包括异丙酚、右美托咪定、芬太尼、舒芬太尼,单种药物或联合多种药物应用。首次微量泵静脉注射所给镇静药物达到目标镇静状态后,再予微量泵持续匀速控制,护士每班在特级护理单上记录镇静药物的剂量,并记录。首次药物镇静诱导后,医护首次进行Ramsay评分或监测BIS分值,确定患者的镇静目标,护理组长下达护嘱,管床护士执行;患者躁动不安时,可单次间断微泵快速注射1~2 ml的镇静剂,以维持目标镇静。但使用右美托咪定的患者或是无呼吸机辅助通气的患者除外,以免引起患者心率的减慢或呼吸抑制。更改镇静药物或调整药物剂量入速时,1小时后再次评估。对照组根据Ramsay评分调整镇静剂入量,观察组则BIS分数调整入速。
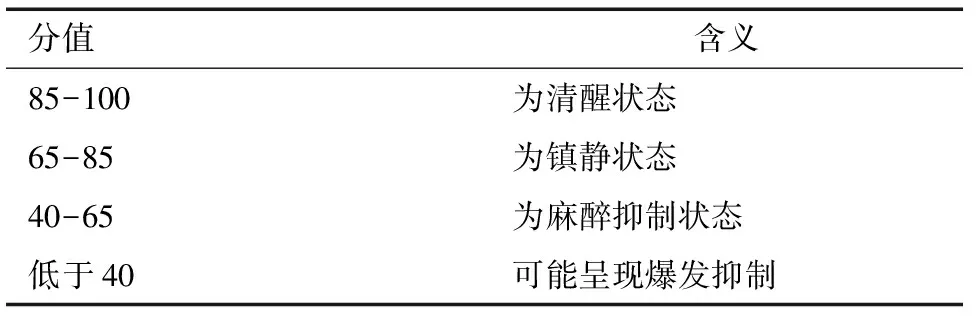
表1 BIS的范围及含义

表2 Ramsay评分标准
1.3 目标镇静
一般情况下,模拟正常人作息时间表,6:00~22:00维持Ramsay评分2-3分,BIS65-75分;22:00~6:00 Ramsay评分3-4分,BIS75-85分。患者状态:安静、配合,同时又易于唤醒、咳嗽反射存在,对血压心率影响少。
1.4 护理
镇静期间应密切关注患者神志、心率、血压、呼吸、血氧饱和度等变化,特别需要关注血流动力学的改变。镇静药物减弱了患者的呼吸道运动,自主咳嗽反射减弱,因此做好气道护理尤其重要。实施镇静唤醒,每天6:00根据医嘱停用镇静镇痛药物,由夜班护士轻轻唤醒患者,以镇静效果好又容易被唤醒、能回答简单的问题或完成简单的指令性动作,能维持正常的睡眠苏醒周期为目标;对无法达到意识完全清醒的患者,以生命体征有明显变化,如出现血压升高、脉搏加快或不自主运动增加为每日唤醒目标[5],早晨8:00医护查房时进行唤醒的效果评价。如患者出现躁动不安,谵妄,拔管倾向等应重新使用镇静药物。每天的晨间医护查房再次评估分值,与医生达成一致的镇静目标。同时,全科护理人员均进行Ramsay镇静评分和BIS监测的的培训上岗,熟悉掌握常用镇静镇痛药物的作用及不良反应,并进行考核。并制定Ramsay和BIS评分标准表表粘贴特护表下,方便护士随时查阅。
1.5 统计学方法
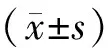
2 结果
观察组使用常用镇静药物剂量和镇静时间均少于对照组,差异有统计学意义(P<0.05),详见表3;观察组镇静期间的镇静不良反应:躁动、非计划性拔管(unplanned extubation,UEX)、低血压发生率均低于对照组,差异有统计学意义(P<0.05),呼吸机相关性肺炎(Ventilator associated pneumonia,VAP)发生率低于对照组,差异无统计学意义(P>0.05)。详见表4。


组别例数丙泊酚(mg/h)右美托咪定(ug/h)镇静时间(h)观察组7038.271±14.41311.071±3.42346.5±17.850对照组7043.571±15.60712.429±3.3452.70±16.732t2.0872.3762.12P<0.05<0.05<0.05

表4 两组不良反应发生率的比较 n(%)
3 讨论
3.1 BIS是将脑电图的功率和频率经双频分析出的混合信息通过监护仪模块拟合成一个最佳数字,用0~100分度表示,100代表正常的皮质电活动(即清醒状态),0代表完全无脑电活动状态,数字减少时表示大脑皮层抑制加深[6],是镇静较常用的客观性评估方法,被认为是评估患者意识状态的敏感、准确的客观量化指标,能反映大脑皮质的功能状况[7],目前更多是应用于麻醉深度监测,有文献报道[8-9],BIS能指导麻醉用药,改善术中麻醉质量。近年来随着国内重症患者的镇静受到重视,BIS在危重症患者的应用日益增加,多篇文献报道[6][10-11],BIS能有效评估危重患者的镇静状态,减少患者的住院日数及减少镇静带来的并发症,从而保证患者的安全。实验中,可以看到观察组的躁动、非计划性拔管、低血压发生率均明显低于对照组,这是因为BIS是一种动态的评估手段,能反映患者当前的镇静状态,监护仪上可以设置报警范围,提醒管床护士时刻关注患者的BIS值,并可以根据分值,及时调整镇静药物的入速,避免镇静过深或过浅,从而维持患者目标镇静的状态,减少不良事件的发生率。由于VAP的发生受影响因素多,单一受镇静的影响有限,所以实验中,观察组AVP的发生率低于对照组,但两者没有统计学意义(P>0.05)。同时BIS的使用,避免了频繁的评估及主观性的误差,不仅能有效减少护士的工作量,提高护士的满意度;还能减少镇静期间对患者的呼唤刺激,还患者一个完整的睡眠周期。
3.2 脓毒症休克血流动力学极不稳定,病情复杂,大多数患者合并使用大剂量的去甲肾上腺或多巴胺等升压药物维持基础血压,使用镇静药物可能降低血管张力,减少静脉回流,进而减少心输出量,使组织灌注进一步减少[12],导致低血压的发生,因此这类患者的镇静是个难题。临床上除了选择对血压影响较少的镇静药物外,合适的镇静评估手段更是必要的, 正所谓“无监测,勿镇静”[13]。本研究中发现,低血压主要发生在首剂镇静药物诱导,因此,镇静前评估患者血容量、血压等情况,必要时遵医嘱给予扩容补液,镇静诱导前先连接好BIS监测数据,实时直观观察数据的变化,同时需调整血压监测频率,出现低血压时,及时加大升压药物的入速或液体扩容治疗,对预防低血压发生率具有前瞻性。同时,实验中可以看出,应用BIS监测可以减少镇静药物的剂量,从而减少镇静药物对血压的影响,同时能缩短镇静的时间,为患者争取早日脱离呼吸机,缩短住院天数。
3.3 镇静过程中,保护性约束仍是必要的。个别患者在镇静药物的使用过程中会出现无自主意识行为或谵妄,有拔管倾向。分析对照组的9例患者出现非计划性拔管,发生时间多为午间和夜间患者休息时间,护士放松警惕,Ramsay镇静评估不及时,个别患者约束不当,导致非计划性拔管的出现;而观察组中出现1例非计划性拔管是在停用镇静后进行每日唤醒期间,患者躁动坐起,胃管受到牵拉脱出,及时重新使用镇静剂后予重置胃管,所幸事件没对患者造成损害。对比两组的非计划性拔管率,观察组的脱管率大大低于对照组。
3.4 由于镇静深度受众多因素影响,目前对镇静评估仍缺乏理想量化的统一标准,本研究探讨了脑电指数监测在脓毒症休克患者镇静的应用,能更好地反映脓毒症患者镇静深度的动态变化,有效减少镇静不良反应,同时80% 的护士认为,BIS 可以明显减少工作量[10],特别是减轻夜班护士的心理压力,保证危重患者的镇静安全。但脑电双频指数监测由于其监测电极使用寿命较短,3~5天后电极缺乏粘性,易出现脱落和接触不良,同时会受到某些因素影响,主要有: 肌肉收缩时产生高频率的电信号干扰使 BIS 出现异常值、ICU 内电子设备引起的电信号干扰(如呼吸机、超声雾化器、取暖器、神经刺激器、心电监护仪、除颤器等)[14],电极松脱、严重的临床情况、异常的脑电图等等。因此,使用前,应进行BIS知识的培训,使护士对临床出现的数值有一定的判断力,真正反映患者的镇静状态,才能保证患者镇静过程安全。
[1] MACLAREN R,PLAMONDON J K,ROCKER G,et al. A prospective evaluation of empiric versus protocol-based sedation and analgesia.[J]. Pharmacotherapy, 2000, 20(6): 662-672.
[2] BROOK A D,AHRENS T S,SCHAIFF R,et al. Effect of a nursing-implemented sedation protocol on the duration of mechanical ventilation.[J]. Critical Care Medicine, 1999, 27(12): 2609-2615.
[3] 石菊芳. BIS在机械通气危重患者镇静监测中的应用[J]. 现代养生, 2015(10): 83-84.
[4] 高 戈,冯 喆,常志刚,等. 2012国际严重脓毒症及脓毒性休克诊疗指南[J]. 中华危重病急救医学, 2013, 25(8): 501-505.
[5] 吴永红,高 燕,李 琴. 多发伤镇静镇痛治疗患者每日唤醒计划的实施及护理[J]. 护理学杂志, 2013(10): 39-40.
[6] 李发俊,明异群. BIS监测与镇静-躁动评分在预防ICU患者非计划性气管拔管中的应用研究[J]. 中国医药指南, 2014(22): 198-199.
[7] JACOBI J,FRASER G L,COURSIN D B,et al. Clinical practice guidelines for the sustained use of sedatives and analgesics in the critically ill adult.[J]. Critical Care Medicine, 2002, 30(1): 119-141.
[8] 刘 彬,姚爱军,冯祝余,等. 脑电双频指数指导静脉全麻对高血压腹腔镜胆囊切除术患者苏醒质量的影响[J]. 现代医院, 2015,15(4): 24-26.
[9] 袁 静,郭长春,李涵葳. 右美托咪定用于椎管内麻醉中清醒镇静的临床观察[J]. 现代医院, 2011,11(11): 29-31.
[10] 管玉珍,马玉陵,仲怀凤,等. 脑电双频指数监测在Stanford A型夹层动脉瘤术后镇静中的应用[J]. 护理实践与研究, 2014(11): 40-41.
[11] 徐沛金,陈妙钿. BIS用于老年患者LC手术丙泊酚靶控输注的镇静水平监测[J]. 中国实用医药, 2014(11): 155-156.
[12] 邱海波. 重症患者的镇痛和镇静:以疾病为导向[J]. 中华内科杂志, 2013, 52(4): 279-281.
[13] 安友仲. 无监测 勿镇静——浅谈重症医学镇痛和镇静治疗的评估与监测[J]. 中华内科杂志, 2011, 50(10): 814-816.
[14] 林美爱,潘平芬,应红峰,等. 重症监护病房机械通气镇静患者行脑电双频指数监测的护理[J]. 护理与康复, 2010, 9(3): 235-236.
