老年患者置入新型药物洗脱支架术后6个月与12个月双联抗血小板治疗的有效性和安全性比较
2018-03-05杨靖李毅裘淼涵王贺阳徐凯荆全民韩雅玲李晶
杨靖 李毅 裘淼涵 王贺阳 徐凯 荆全民 韩雅玲 李晶
近年来,老年患者接受经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)的比例越来越高[1-3]。阿司匹林联用P2Y12受体抑制剂的双联抗血小板治疗(dual antiplatelet therapy, DAPT)作为PCI术后治疗的基石,对于降低主要不良心血管事件以及支架内血栓形成发生率非常重要,已有多项权威指南推荐[4-6]。然而,DAPT最佳持续时间仍有争议[7-8]。老年患者因其自身特点,是出血、缺血及死亡等风险的高危人群[9-10],如何平衡出血和缺血风险,尽可能临床获益,是临床治疗决策的难点。在这项源于更大样本量的前瞻性、多中心、单盲、随机对照试验,比较聚合物涂层可降解西罗莫司(雷帕霉素)药物洗脱支架(BP-SES,Tivoli)和永久聚合物涂层雷帕霉素药物洗脱支架(DP-SES,Firebird)的安全性和有效性试验中(I-LOVE-IT 2,临床随机对照试验注册号:NCT01681381)[11],本研究通过比较老年患者置入BP-SES术后应用6个月或12个月DAPT的预后,旨在确定老年患者置入BP-SES术后应用DAPT的最佳时长,为临床用药提供依据。
1 对象与方法
1.1 研究对象
I-LOVE-IT 2研究中的老年冠心病患者(≥65岁)627例,其中319例患者置入BP-SES术后接受6个月的DAPT(6个月DAPT组),308例患者接受12个月的DAPT(12个月DAPT组)。本研究符合赫尔辛基宣言对医学研究的伦理要求,研究方案获得每一个研究中心评审机构的批准。入选患者均签署了书面知情同意书。
1.2 研究方法
纳入研究的所有患者按标准行球囊扩张与支架置入术。术中按70~100 U/kg给予普通肝素,维持活化凝血时间≥250 s,术者决定是否应用血小板糖蛋白(glycoprotein,GP)Ⅱb/Ⅲa受体拮抗剂。术前给予负荷剂量阿司匹林300 mg、氯吡格雷300 mg。术中只允许按研究方案置入支架,不允许混杂其他支架。所有患者出院后给予阿司匹林100 mg、每日一次(终身服用)和6个月或12个月的氯吡格雷75 mg、每日一次(首次术后开始)。所有患者接受术后1、6、9、12、18、24个月与此后每年1次(研究至5年)电话或者门诊随访。记录主要终点及净不良临床事件(net adverse clinical and cerebral events,NACE)的发生情况。
1.3 研究终点
本研究的主要终点为术后12个月的靶病变失败(target lesion failure,TLF),包含心源性死亡、靶血管心肌梗死(target vessel myocardial infraction,TVMI)或临床驱动的靶病变血运重建(clinically indicated target lesion revascularization,TLR)的复合终点。次要终点为12个月 NACE(包含全因死亡、心肌梗死、缺血性卒中和全部的出血)以及支架内血栓形成的发生情况。安全性观察指标为按照出血学术研究联合会(bleeding academic research consortium,BARC)等级划分的出血事件[12],支架内血栓形成根据美国学术研究联合会(cademic esearch onsortium,ARC)的定义分类。
1.4 统计学分析
所有数据采用SPSS19.0软件进行处理。正态分布计量资料采用均数±标准差(x-±s)表示,组间比较采用t检验 ;计数资料采用频数(百分比)的表示方法,组间比较采用χ2检验或Fisher精确检验。时序性临床终点采用Kaplan-Meier曲线进行分析,组间比较采用Log-rank检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较
共纳入患者627例,6个月DAPT组319例,12个月DAPT组308例。两组患者年龄、性别、体重指数、糖尿病、高血压病等方面比较,差异均无统计学意义(均P>0.05,表1)。基线SYNTAX评分、靶病变个数、靶血管位置等基线造影特征方面比较,差异均无统计学意义(均P>0.05,表2)。
2.2 两组患者主要终点事件比较
随访12个月Kaplan-Meier累积事件, 6个月DAPT组主要终点TLF发生率(7.2%比7.1%,P=0.980),次 要 终 点 NACE发生 率(14.1%比13.0%,P=0.726),支架内血栓形成发生率(2.8%比1.0%,P=0.101)与12个月DAPT组比较,差异均无统计学意义(表3)。明确或极可能的支架内血栓形成5例,其中6个月和12个月DAPT组分别有3例和2例(0.9%比0.6%, P=0.682),差异无统计学意义(表3)。界标分析结果显示,两组在6至12个月随访期间,6个月DAPT组TLF(2.3%比1.7%,P=0.593,图1),NACE事件发生率(4.2%比2.9%,P=0.392,图2),出血发生率(1.0%比1.0%,P=0.961,图3)与12个月DAPT组比较,差异均无统计学意义
3 讨论
本研究结果显示,对于置入BP-SES术的老年患者, 12个月DAPT组相比,6个月DAPT组在PCI术后12个月时并未增加TLF、NACE、支架内血栓形成的风险,同时两组患者出血发生率相似。
药物洗脱支架广泛应用于临床,受到支架内再狭窄和支架内血栓形成两大风险的限制[13]。PCI术中必会造成血管内膜的损伤,而药物洗脱支架的药物涂层可以使内皮化延迟,虽然防止内皮过度增生一定抑制作用,但却增加了支架内血栓形成的风险。既往研究显示,延长应用DAPT可以减少支架内血栓形成,然而患者的出血风险也随之增高[14-16]。目前临床实践中,大部分根据冠心病的诊断类型和支架类型来决定PCI术后DAPT疗程。本研究中所有BP-SES已报道了令人满意的安全性[11,17]。然而对于老年患者在置入BP-SES术后DAPT最佳时限相关研究报道较少。因此,仍需进一步探索和制订更加安全、有效的治疗方案。

表1 两组患者一般资料比较
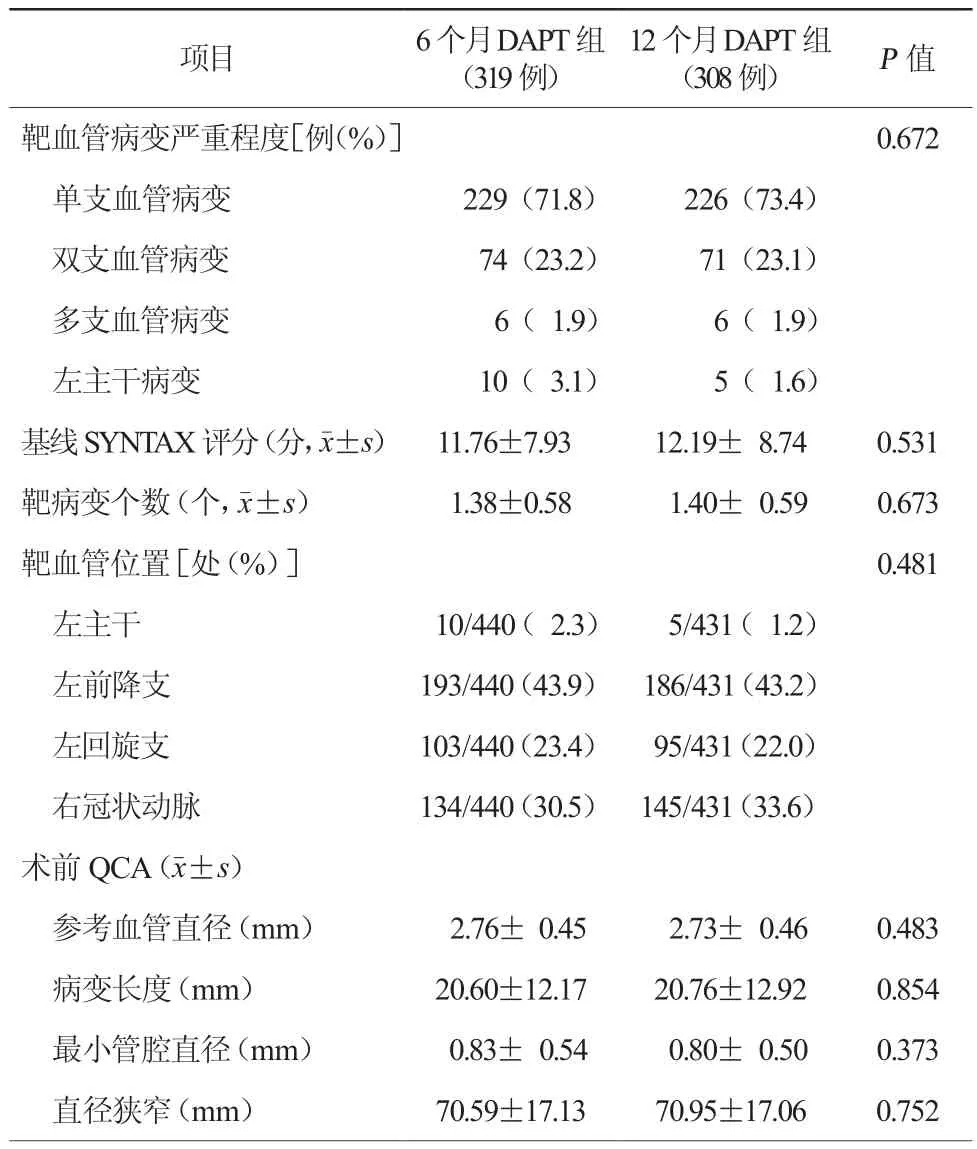
表2 两组患者基线造影特征
既 往 SECURITY 研 究[18]、ITALIC 研 究[19]入选了置入第二代药物洗脱支架的患者, 6个月DAPT较12个月或24个月DAPT并未增加患者心源性死亡、心肌梗死、卒中、血运重建等不良心血管事件的发生率。上述研究表明,对于置入第二代药物洗脱支架的患者,6个月DAPT治疗临床结果良好,12个月DAPT或24个月DAPT治疗并未带来患者更多获益。一项PRODIGY的回顾性[20]分析显示,在年龄≥75岁的老年患者置入裸金属支架或药物洗脱支架术后,同接受6个月DAPT相比,接受24个月DAPT治疗并未降低以全因死亡,心肌梗死及脑血管事件复合不良心血管事件的发生率(HR 0.80,95% CI 0.55~1.16,P=0.24) ,同时出血的风险明显增加 (HR 1.90, 95% CI 1.06~3.38,P=0.03)。另外,年龄是出血并发症的一个独立预测因素[21-22]。较高的出血发生率会影响患者服药的依从性以及过早停用DAPT,从而导致心血管事件发生率的上升以及明显增加医疗费用,影响患者的生活质量[23]。本研究观察了老年患者置入BP-SES术后6个月DAPT和 12个月DAPT的有效性和安全性,结果显示12个月DAPT治疗并未降低TLF(7.2% 比7.1%)、NACE的发生率(14.1% 比13.0%),明确或极可能的支架内血栓形成在6个月和12个月DAPT组发生率均较低,分别有3例和2例(0.9%和0.6%,P=0.682),差异均无统计学意义。所有明确的或极可能的支架内血栓形成均发生在PCI术后6个月内。这可能得益于与BP-SES更好的生物相容性,从而降低新生内膜过度增生、再狭窄率以及支架内血栓形成风险。本研究中两组出血的发生率也相似(6.6%和4.9%,P=0.369),同时界标分析显示,出血事件主要发生于PCI术后6个月内(6.0%比4.2%),两组均在DAPT期间;而在此后的6~12个月随访期间内,两组间出血事件发生率均为1.0%。 可见在老年患者置入BP-SES术后,应用不同DAPT策略带来的临床获益及风险相似。
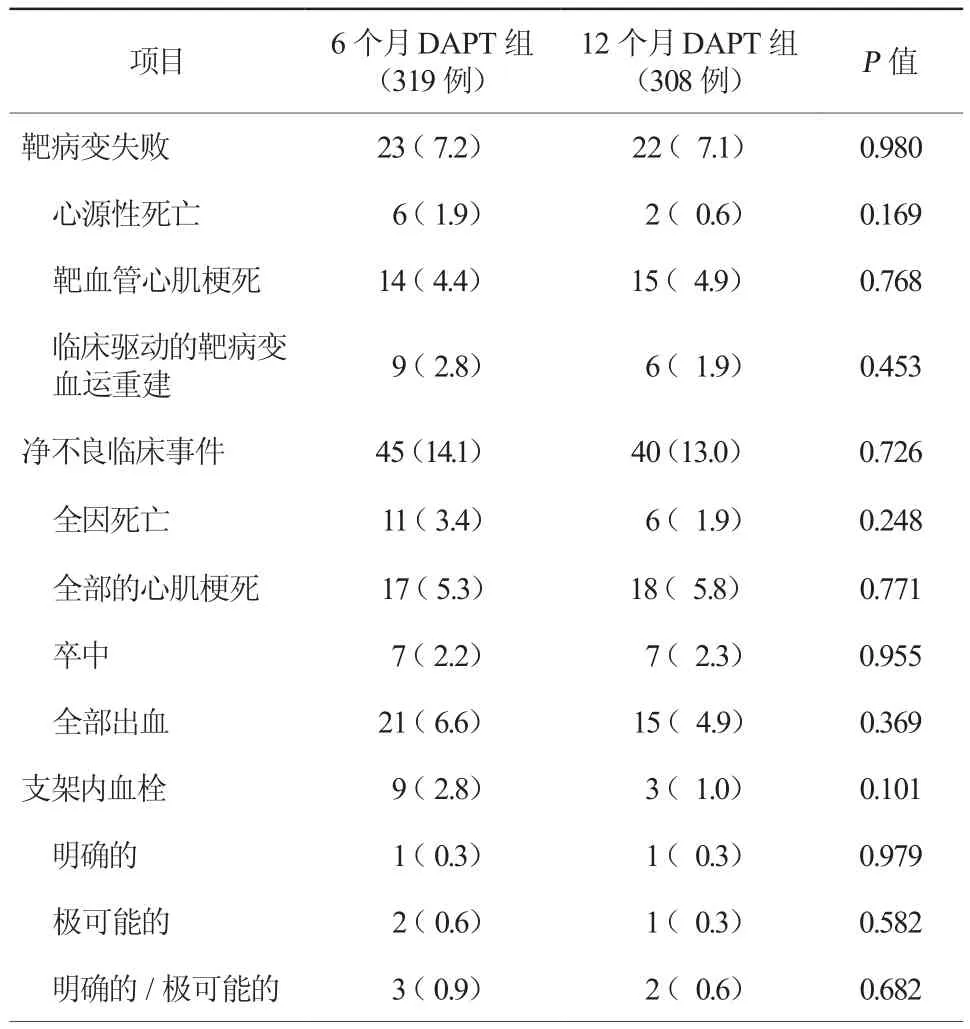
表3 两组患者随访12个月Kaplan-Meier累积事件[例(%)]

图1 两组患者靶病变失败累积事件发生率
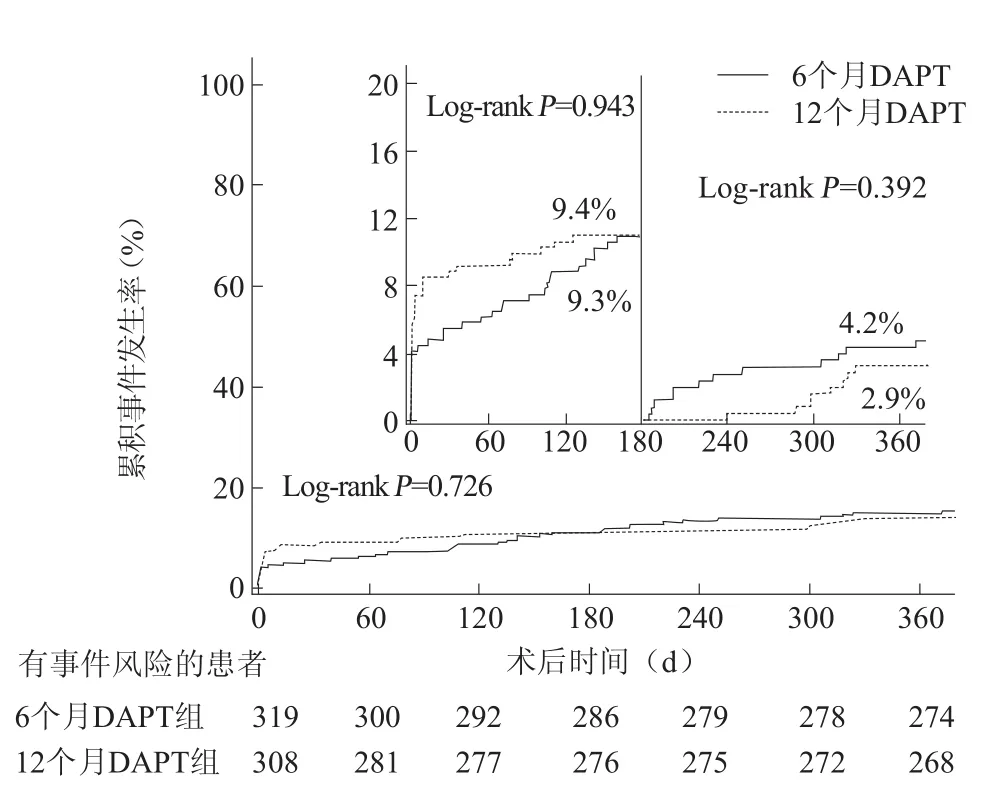
图2 两组患者净不良临床事件累积事件发生率

图3 两组患者全部出血累积事件发生率
老年患者置入BP-SES术后,DAPT疗程应持续多长时间尚未完全达成共识,仍需要开展更多、更大及更长随访时间的随机对照研究。确定 DAPT的最佳疗程关键是从风险与获益之间寻求平衡,应注重个体化。因此,除遵从指南外,临床医师还需综合患者临床状况出血与血栓事件相关的危险因素来判断DAPT的最佳时程,为患者提供更加个性化的治疗方案[24-25]。
本研究为回顾性研究,样本量较小,可能造成检验效能低,所得结论需将来更多的大样本试验来验证。虽然指南将年龄≥75岁定义为“老年”,但低至65岁的临界值已被应用于重要的临床数据集和风险评分,因此本研究将年龄≥65岁定义为老年。同时,对评估后期结果,1年的临床随访结果可能是不够的, 特别是极晚期支架内血栓形成的发生;由于相对较低的事件发生率和小研究样本,所得结论需要进一步验证。
[1] Andreotti F, Rocca B, Husted S, et al. Antithrombotic therapy in the elderly: expert position paper of the European Society of Cardiology Working Group on Thrombosis. Eur Heart J, 2015,36(46):3238-3249
[2] Galasso G, De Servi S, Savonitto S, et al. Effect of an invasive strategy on outcome in patients≥75 years of age with non-ST-elevation acute coronary syndrome. Am J Cardiol, 2015,115(5):576-580.
[3] Roth GA, Forouzanfar MH, Moran AE, et al. Demographic and epidemiologic drivers of global cardiovascular mortality. N Engl J Med,2015,372(14):1333-1341.
[4] Hamm CW, Bassand JP, Agewall S, et al. ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes (ACS)in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J,2011 ,32(23):2999-3054.
[5] Windecker S, Kolh P, Alfonso F, et al. 2014 ESC/EACTS Guidelines on myocardial revascularization: The Task Force on Myocardial Revascularization of the European Society of Cardiology(ESC) and the European Association for Cardio-Thoracic Surgery(EACTS)Developed with the special contribution of the European Association of Percutaneous Cardiovascular Interventions(EAPCI).Eur Heart J, 2014,35(37):2541-2619.
[6] Levine GN, Bates ER, Bittl JA,et al. 2016 ACC/AHA guideline focused update on duration of dual antiplatelet therapy in patients with coronary artery disease: A report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. J Thorac Cardiovasc Surg,2016 ,152(5):1243-1275.
[7] Briasoulis A, Palla M. Duration of dual antiplatelet therapy after coronary stenting. Int J Cardiol, 2016,222:1064-1067.
[8] Piccolo R, Windecker S. Dual Antiplatelet Therapy in Percutaneous Coronary Intervention: A Tale of 2 Decades With New Perspectives in the Era of New-Generation Drug-Eluting Stents.Circ Cardiovasc Interv, 2016,9(2). [Epub ahead of print]
[9] Ben-Dor I, Torguson R, Scheinowitz M, et al. Incidence,correlates, and clinical impact of nuisance bleeding after antiplatelet therapy for patients with drug-eluting stents. Am Heart J,2010 ,159(5):871-875.
[10] Câlmâc L, Bătăilă V, Ricci B, et al. Factors associated with use of percutaneous coronary intervention among elderly patients presenting with ST segment elevation acute myocardial infarction(STEMI): Results from the ISACS-TC registry. Int J Cardiol,2016,217 Suppl:S21- S26.
[11] Han Y, Xu B, Jing Q, et al. A randomized comparison of novel biodegradable polymer-and durable polymer-coated cobaltchromium sirolimus-eluting stents. JACC Cardiovasc Interv,2014 ,7(12):1352-1360.
[12] Mehran R, Rao SV, Bhatt DL, et al. Standardized bleeding definitions for cardiovascular clinical trials: a consensus report from the Bleeding Academic Research Consortium. Circulation,2011,123(23):2736-2747.
[13] Pfisterer M, Brunner-La Rocca HP, Buser PT,et al. Late clinical events after clopidogrel discontinuation may limit the benefit of drug-eluting stents: an observational study of drugeluting versus bare-metal stents. J Am Coll Cardiol, 2006,48(12):2584-2591.
[14] Mauri L, Kereiakes DJ, Yeh RW, et al. Twelve or 30 months of dual antiplatelet therapy after drug-eluting stents. N Engl J Med, 2014,371(23):2155-2166.
[15] Navarese EP, Andreotti F, Schulze V, et al. Optimal duration of dual antiplatelet therapy after percutaneous coronary intervention with drug eluting stents: meta-analysis of randomised controlled trials.BMJ,2015,350:h1618.
[16] Palmerini T, Benedetto U, Bacchi-Reggiani L, et al. Mortality in patients treated with extended duration dual antiplatelet therapy after drug-eluting stent implantation: a pairwise and Bayesian network meta-analysis of randomised trials. Lancet,2015,385(9985):2371-2382.
[17] Han Y, Jing Q, Xu B, et al. Safety and efficacy of biodegradable polymer-coated sirolimus-eluting stents in“real-world”practice:18-month clinical and 9-month angiographic outcomes. JACC Cardiovasc Interv,2009,2(4):303-309.
[18] Colombo A, Chieffo A, Frasheri A, et al. Second-generation drug-eluting stent implantation followed by 6-versus 12-month dual antiplatelet therapy: the SECURITY randomized clinical trial. J Am Coll Cardiol, 2014,64(20):2086-2097.
[19] Gilard M, Barragan P, Noryani AAL, et al. 6-versus 24-month dual antiplatelet therapy after implantation of drug-eluting stents in patients nonresistant to aspirin: the randomized, multicenter ITALIC trial. J Am Coll Cardiol,2015,65(8):777-786.
[20] Piccolo R, Magnani G, Ariotti S, et al. Ischaemic and bleeding outcomes in elderly patients undergoing a prolonged versus shortened duration of dual antiplatelet therapy after percutaneous coronary intervention: insights from the PRODIGY randomised trial. EuroIntervention, 2017,13(1):78-86.
[21] Numasawa Y, Kohsaka S, Ueda I, et al. Incidence and predictors of bleeding complications after percutaneous coronary intervention.J Cardiol, 2017,69(1):272-279.
[22] Li L, Geraghty OC, Mehta Z, et al. Age-specific risks, severity,time course, and outcome of bleeding on long-term antiplatelet treatment after vascular events: a population-based cohort study.Lancet, 2017,390(10093):490-499.
[23] Amin AP, Wang TY, McCoy L, et al. Impact of Bleeding on Quality of Life in Patients on DAPT: Insights From TRANSLATE-ACS. J Am Coll Cardiol,2016,67(1):59-65.
[24] 王江友,苏晞.冠状动脉支架置入后双联抗血小板治疗时限的研究和临床决策.中国介入心脏病学杂志,2016 , 24 (3) :160-165 .
[25] 韩雅玲.《2016年美国心脏病学会/美国心脏协会冠心病患者双联抗血小板治疗疗程指南更新》解读.中国介入心脏病学杂志,2016 , 24(11) :603-606 .
