孕前BMI和孕期增重与孕期血压水平的相关性研究
2018-02-27陈业群彭左旗王兴宇
胥 芹 杨 英 蔺 莉 陈业群 王 龙 彭左旗 王兴宇,5 马 旭
1.北京协和医学院研究生院(100730);2. 国家卫生计生委科学技术研究所;3. 首都医科大学附属北京友谊医院;4. 汕头大学医学院附属第一医院;5. 北京高血压联盟研究所
近年来,全球肥胖问题日益突出,育龄女性超重或肥胖人数急剧增加。根据国家免费孕前健康检查项目最新的研究结果显示,我国农村地区20~49岁育龄女性的超重率高达24.8%,肥胖率为4.8%,并且二者均呈逐年上升趋势[1]。肥胖是导致孕妇发生妊娠期糖尿病、妊娠期高血压疾病以及剖宫产和巨大儿等不良妊娠结局的主要危险因素[2],同时也能增加新生儿远期发生糖尿病和心血管疾病的风险[3]。体质指数(BMI)是度量孕前、孕期和产后体重变化的重要指标,尽管有研究报道了孕前BMI与妊娠期高血压疾病发病相关[4],但孕前BMI对孕期收缩压(SBP)和舒张压(DBP)水平变化的影响鲜有报道。此外,针对孕期增重这一影响妊娠结局的重要因素,既往研究表明在控制孕前体重后,孕期增重过量仍然是妊娠期高血压疾病的独立危险因素[4]。然而,不同孕周阶段的增重变化特别是孕早期和孕中期增重对于孕期血压水平变化影响有待于深入探讨。本研究探讨孕前BMI和孕早期、中期增重对孕期血压水平变化的影响,为完善孕前优生健康干预策略、降低高危孕产妇死亡风险、促进母婴健康提供科学支持。
1 资料与方法
1.1 研究对象
本研究是以孕早期为起点建立的妊娠妇女双向性队列,纳入2014年3月—2015年12月在汕头大学医学院第一附属医院和北京友谊医院产科门诊建档并初次产检的孕妇为研究对象。纳入标准:汉族;20~49岁;B超检查显示子宫内有妊娠囊且单胎妊娠,孕8~12周;居住在本地半年以上,研究期间内无迁出倾向;既往无糖尿病、高血压、心脑血管疾病等慢性病史,无认知功能障碍、痴呆或严重精神病。排除标准:排除流产、死胎以及主要信息不完整的研究对象。本研究通过国家卫生计生委科学技术研究所生殖健康专业伦理委员会批准,所有研究对象均签署知情同意书。
1.2 资料收集
在研究对象入组时,由经过严格培训的医务人员使用统一的调查问卷面对面询问并填写。基线调查内容包括人口学特征(年龄、职业、文化程度、家庭经济水平等)、产次(初产或经产)、妊娠期高血压疾病史、流产史、疾病史、高血压家族史(一级亲属中有或无高血压患者)、孕前及孕期生活习惯(吸烟、被动吸烟和饮酒)等妊娠相关危险因素信息以及早期妊娠情况。同时,受试者静坐休息10min后,采用上臂式电子血压计测量坐位右上臂血压。采用标准方法测量身高和体重。
针对基线入组的研究对象,分别在孕24、32、36周进行随访。内容包括:研究对象孕期生活习惯(吸烟、被动吸烟、饮酒和饮食等),记录孕期体重、宫高、腹围、血压等信息,并监测妊娠期高血压疾病的发病情况。
1.3 暴露与结局指标
本次研究的暴露因素包含:①孕前BMI(kg/m2),其中,孕前体重为基线调查时回顾性收集的研究对象怀孕之前的体重。按照我国卫生行业标准定义,BMI<18.5 kg/m2为低体重组,18.5≤BMI<24.0 kg/m2为正常体重组,24.0≤BMI<28.0 kg/m2为超重组,BMI≥28.0 kg/m2为肥胖组。②孕早期增重,孕早期体重-孕前体重,其中,孕早期体重为基线调查时(孕8~12周)测量的体重。根据2009年美国医学研究院(IOM)修订的孕妇增重适宜范围,孕早期增重的正常参考值范围为0.5~2.0 kg[5],本研究将研究对象划分为<0.5 kg、0.5~2.0 kg以及>2.0 kg 3个组别。③孕中期增重以增重速度进行评价[(孕中期体重-孕早期体重)/(孕中期孕周-孕早期孕周)],其中孕中期体重为孕24周产检时测量的体重。根据IOM修订的孕期增重速度适宜范围,孕中期时低体重、正常体重、超重和肥胖孕妇每周应分别增加0.45~0.51 kg、0.36~0.42 kg、0.22~0.28 kg和0.18~0.22 kg[5],本研究将研究对象划分为低于、介于和高于推荐范围。
在基线调查(孕8~12周)和3次随访(孕24、32、36周)时,每次测血压3次,取第2、3次测量的平均值。将孕期4次测量的SBP和DBP作为重复测量结局指标,以评价暴露因素对孕期血压水平的影响。另外,本研究以妊娠期高血压疾病作为观察结局,根据《妊娠期高血压疾病诊治指南(2012版)》[6]的诊断标准,由医生记录研究对象在随访期间妊娠期高血压疾病的发病情况,包括妊娠期高血压、子痫前期和子痫。
1.4 统计学方法
采用R 3.4.1统计学软件, 年龄和初潮年龄采用均数±标准差进行描述性统计,不同孕前BMI组之间的差异性比较采用单因素方差分析;计量资料采用频数(百分比)表示,采用卡方检验。以重复测量的SBP和DBP分别作为结局指标,采用线性混合模型分析孕前BMI、孕早期和中期增重对孕期血压的影响,并以是否发生妊娠期高血压疾病作为因变量,采用logistic回归模型分析发生风险。线性混合模型和logistic模型多因素分析中调整的变量包括年龄(连续性变量)、是否经产(初产妇/经产妇)、是否有妊娠期高血压疾病史和孕期是否被动吸烟。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况
基线调查时本研究共纳入1664名研究对象,排除孕前BMI和孕期血压缺失者(39名)、因外院分娩或流产等原因失访者(356名),最终本研究共纳入1269名孕妇,年龄(29.5±4.1)岁,BMI(20.9±3.3)kg/m2,超重和肥胖孕妇分别占10.3%和3.7%。由表1可见,与正常体重组相比,超重组和肥胖组孕妇的年龄、初潮年龄、妊娠期高血压疾病史和孕前1年吸烟史的比例更高(P<0.05)。

表1 各组研究对象的基本情况
2.2 孕前BMI对孕期血压的影响
本研究共有59例孕妇在发生妊娠期高血压疾病,发病率为4.7%。低体重组、正常体重组、超重组和肥胖组妊娠期高血压疾病的发病率分别为0.7%、3.2%、12.2%和31.9%。从表2可见,调整研究对象的年龄、是否经产、是否有妊娠期高血压疾病史、孕期是否被动吸烟后,与正常体重组相比,低体重组SBP降低3.93mmHg(95% CI 4.71~3.15),超重和肥胖组SBP分别升高3.99(95% CI 2.93~5.05)和7.18mmHg(95% CI 5.50~8.87)(趋势性检验P<0.001);低体重组DBP降低2.59mmHg(95% CI 3.19~1.98),超重和肥胖组DBP分别升高3.12(95% CI 2.30~3.94)和5.60mmHg(95% CI 4.29~6.90)(趋势性检验P<0.001)。低体重、超重和肥胖组妊娠期高血压疾病发生风险的OR值分别为0.23(95% CI 0.04~0.79)、5.49(95% CI 2.70~10.95)和11.42(95% CI: 5.12~24.98)。
2.3 孕早期、中期增重对孕期血压的影响
孕早期增重<0.5、0.5~2.0、>2.0 kg各组妊娠期高血压疾病的发病率分别为5.5%、2.7%和5.6%,孕中期增重低于、介于和高于IOM推荐范围各组发生妊娠期高血压疾病的发病率分别为4.3%、2.7%和5.9%。多因素分析结果显示(表3),与孕早期增重为0.5~2.0 kg组相比,增重>2.0 kg组SBP和DBP分别增加1.88(95% CI 1.03~2.72)和0.54mmHg(95% CI -0.12~1.20)。与孕中期增重介于IOM推荐范围组相比,增重高于推荐范围上限组SBP和DBP分别增加2.17(95% CI 1.12~3.23)和1.18mmHg(95% CI 0.37~1.99)。单因素分析结果显示,孕早期增重<0.5kg和>2.0kg妊娠期高血压疾病发生风险的OR值分别为2.10(95% CI 1.06~4.46)和2.13(95% CI 1.02~4.66)。
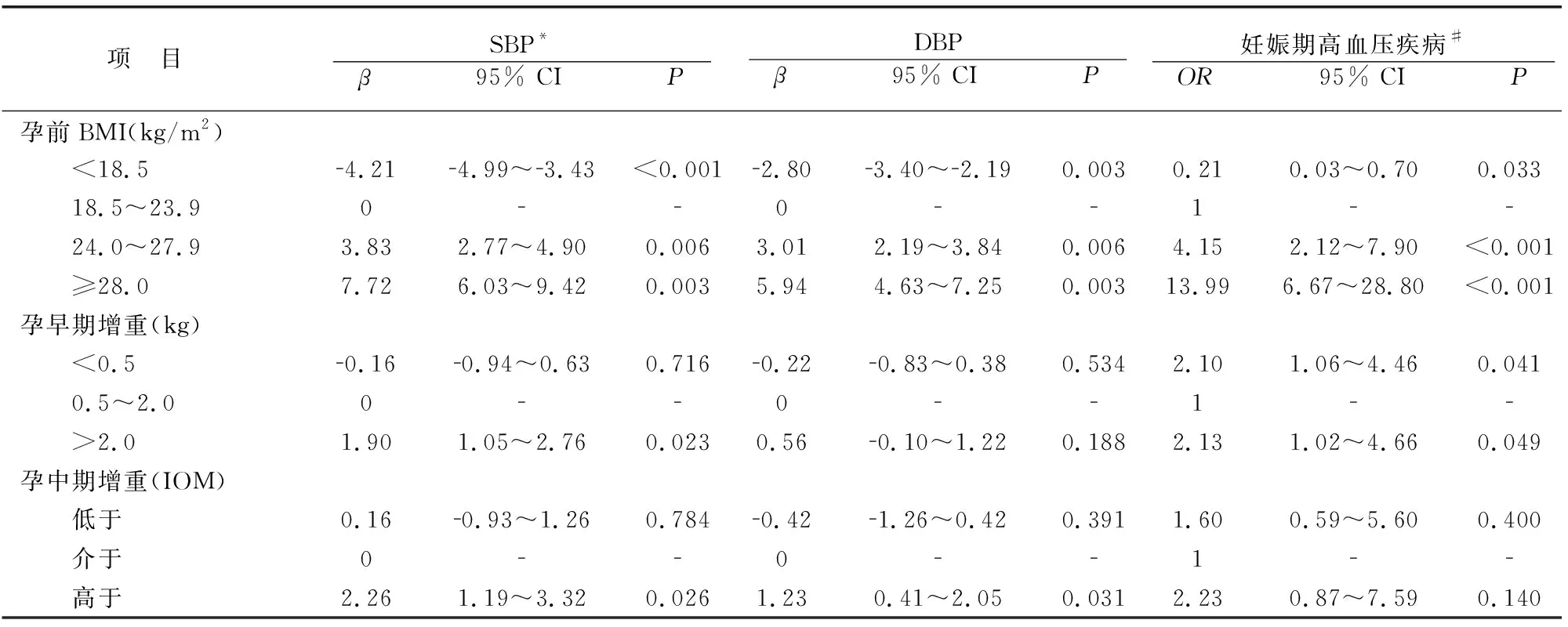
表2 孕前BMI、孕期增重对孕期SBP、DBP及妊娠期高血压疾病影响的单因素分析
*采用混合效应模型,结果表示为:与对照组(BMI: 18.5~23.9 kg/m2; 孕早期增重:0.5~2.0kg;孕中期增重: 介于IOM推荐值)相比,其余各组SBP或DBP改变的值(mmHg)及95%可信区间#采用logistic回归模型,结果表示为:与对照组(BMI: 18.5~23.9 kg/m2; 孕早期增重:0.5~2.0kg;孕中期增重: 介于IOM推荐值)相比,其余各组发生妊娠高血压的OR值及其95%可信区间

表3 孕前BMI、孕期增重对孕期SBP、DBP及妊娠期高血压疾病影响的多因素分析$
(接下表)
(接上表)

项 目 SBP* β 95% CI P DBP β 95% CI P 妊娠期高血压疾病# OR 95% CI P 孕早期增重(kg) <0.50.010.77~0.780.9780.100.70~0.500.7842.091.03~4.510.048 0.5~2.0001 >2.01.881.03~2.720.0230.540.12~1.200.2082.110.99~4.710.057孕中期增重(IOM) 低于0.180.90~1.260.7840.401.23~0.430.4341.680.61~5.940.363 介于001 高于2.171.12~3.230.0281.180.37~1.990.0312.190.83~7.540.152
*采用混合效应模型,结果表示为:与对照组(BMI: 18.5~23.9 kg/m2; 孕早期增重:0.5~2.0kg;孕中期增重: 介于IOM推荐值)相比,其余各组SBP或DBP改变的值(mmHg)及95%可信区间#采用logistic回归模型,结果表示为:与对照组(BMI: 18.5~23.9 kg/m2; 孕早期增重:0.5~2.0kg;孕中期增重: 介于IOM推荐值)相比,其余各组发生妊娠高血压的OR值及其95%可信区间$校正年龄、是否经产(初产妇/经产妇)、是否有妊娠期高血压疾病史、孕期是否被动吸烟
3 讨论
妊娠期高血压疾病是导致孕产妇死亡的主要原因之一[7],不仅会增加早产、胎儿生长迟缓、胎盘早剥等不良妊娠结局的发生风险[8],而且会增加子代成年期心血管疾病的发生风险[9]。妊娠期高血压疾病的发生是遗传因素、营养因素、免疫调节功能异常、滋养细胞侵袭异常和内皮细胞损伤等多种因素相互作用的过程[10],虽然其发病机制仍未完全阐明,但是,既往研究已确证高血压疾病史、糖尿病史以及高龄妊娠等是妊娠期高血压疾病的重要危险因素[11]。因此,积极探索妊娠期高血压疾病的病因,减少相关危险因素的暴露,维持孕期血压处于正常水平对降低孕产妇死亡率、提高出生人口素质及减少疾病负担具有重要意义。
随着生活水平的提高和饮食结构的改变,超重和肥胖已成为一个重要的公共卫生问题,并且与许多不良妊娠结局相关。本研究采用双向性队列研究的方法,在调整了多种影响因素后发现,孕前BMI与孕期SBP和DBP存在线性相关趋势。近10年以来,已有大量研究表明,孕前超重和肥胖是妊娠期高血压疾病的重要危险因素,但是孕前BMI对孕期SBP和DBP水平变化的影响研究相对较少。Romy等[12]在荷兰开展的基于人群的队列研究发现,与孕前BMI为20~24.9kg/m2者相比,BMI为25~29.9 kg/m2和30~34.9kg/m2者孕早期SBP分别增加5.46 和10.80 mmHg,DBP分别增加4.49和8.69 mmHg,BMI对孕中期和孕晚期SBP和DBP的影响与孕早期类似。另一项前瞻性研究发现,孕前BMI每升高1kg/m2,孕期SBP和DBP分别增加0.25和0.18 mmHg[13]。与上述研究不同的是,本研究采用线性混合效应模型,利用孕期4次测量的血压,评估不同BMI组对孕期血压的综合影响,证实超重和肥胖可导致孕期SBP和DBP升高。另外,本研究还发现孕前BMI与妊娠期高血压疾病之间存在显著关联,与既往研究结果一致[12-13]。
根据2009年美国IOM制定的针对不同孕前BMI适宜的孕期增重建议范围,既往研究发现,孕期增重过多与妊娠期高血压疾病有关,且关联在不同BMI组均有统计学意义[4]。目前关于不同孕周阶段的增重变化与妊娠期高血压疾病或者孕期血压水平的关联研究相对较少。基于韩国人群开展的回顾性队列研究结果表明,孕早期每周增重每升高1磅(约0.453 kg),妊娠期高血压疾病发生风险的OR值为2.8[14]。而另一项研究表明,孕18周前每周增重超过600g可增加妊娠期高血压疾病的风险[4]。本研究按照IOM推荐的孕期适宜增重范围进行分组,结果表明,孕早期增重过量、孕中期增重过速均能引起孕期SBP的升高。尽管多因素分析显示孕早期和孕中期增重与妊娠期高血压疾病的关联没有统计学意义,但是妊娠高血压疾病的发病率在孕早期或中期增重高于参考范围内时最高,提示样本量较小可能是关联没有统计学意义的原因。
目前学术界关于超重或肥胖导致妊娠期高血压疾病的发生机制尚未完全阐明,有研究指出,肥胖会引起内皮细胞功能紊乱、C反应蛋白和炎性细胞因子的增加,并引起氧化应激反应[15]。另外,该研究还提出,作为一氧化氮合酶的内源性抑制因子,非对称二甲基精氨酸( ADMA)可能是肥胖导致妊娠期高血压疾病的许多潜在机制的趋同点[15]。基于以上证据,在孕前将体重控制在适宜范围,并在孕期保持适当的体重增加,将有助于降低孕期SBP和DBP水平,从而进一步降低妊娠期高血压疾病的发病风险,有效促进母婴健康。但是,本研究仍存在一些不足之处,第一,本研究是以孕早期为起点建立的双向性队列,孕前体重信息是通过回顾性收集的,可能存在回忆偏倚导致暴露因素的错分偏倚;第二,本研究未收集孕妇分娩时的体重,不能评估孕期总增重以及孕晚期增重对孕期血压的影响;第三,由于本研究结局事件例数较少,考虑到模型参数估计的可靠性,本研究中多因素分析时仅调整了4个变量。
