乳腺脓肿微创引流术与传统手术治疗的对比*
2018-02-22陈婷金梅段菊如王琳段思佳
陈婷 ,金梅 ,段菊如 ,王琳 ,段思佳
(1.南昌大学第二附属医院乳腺外科,南昌 330006;2.南昌大学,南昌 330006)
乳腺脓肿是育龄期妇女的常见病,本病在初产妇中的发病率约占9.12%。病因主要包括两个:乳汁淤积以及细菌入侵。其中,主要致病菌为金黄色葡萄球菌和链球菌[1]。该疾病临床表现为发热、战栗、乳房红肿及疼痛,后形成硬结,继而软化形成脓肿,可以是单房或多房性,感染严重者,可并发脓毒症。乳腺脓肿大多数需要手术治疗,传统手术方式为脓肿切开引流术,术后不缝合并予以凡士林纱条填压止血引流,持续换药至肉芽组织新鲜并且无脓性分泌物后予以二次缝合或予胶布拉拢促进愈合。而脓腔较大者手术需要在全身麻醉下进行,手术时间较长,手术范围大,且术后仍然需要长期换药,患者承受痛苦时间长,术后如乳房变形、瘢痕过长等导致美容效果差,此外哺乳期患者还被要求停止哺乳,因此患者术后满意度较低。痛苦较轻且术后美观的微创手术成为广大乳腺脓肿患者的追求,本研究对比了Mammotome微创旋切术联合置管冲洗引流术与传统手术治疗乳腺脓肿的疗效,探究该微创手术的可行性。
1 材料与方法
1.1 病例资料 收集2017年1月-2018年7月于南昌大学第二附属医院及靖安县人民医院乳腺外科就诊的乳腺脓肿病人共44例,随机分成两组,其中试验组18例,对照组26例。患者均为女性。试验组平均年龄为(30.8±10.3)岁,脓腔平均直径为(47.6±18.2)mm,哺乳期患者 2例,非哺乳期 16例;对照组平均年龄为(33.5±9.5)岁,脓腔平均直径为(51.2±16.1)mm,哺乳期患者 4 例,非哺乳期22例。两组相关临床资料对比,差异无明显统计学意义(P>0.05),具有可比性。入组及排除条件:入组条件:超声提示为单侧乳房脓肿形成;术后病理诊断诊断为乳腺脓肿。排除条件:同侧乳房患有其他疾病;脓肿表面皮肤破溃者;慢性复发性乳腺炎患者;有胸部假体植入者;有2次以上手术史者。
1.2 方法 试验组微创手术主要使用的器材包括美国强生麦默通 (Mammotome)微创旋切系统(SCM23K,由8G旋切刀、控制手柄、真空抽吸泵及相应软件组成)、迈瑞便携式多普勒超声诊断系统(t3000)以及一次性使用负压引流器(青岛世运医疗器具有限公司)。具体过程:患者取仰卧位,充分暴露乳房,超声下精准定位脓肿位置、大小,在距离病变最低处3-4cm利于进针处定位;常规消毒,用1%利多卡因由定位处向脓肿周围组织内行局部浸润麻醉;超声引导下于定位点进旋切针,将针穿刺至脓腔内,采用真空抽吸将腔内脓液抽吸干净;在超声实时监测下使用微创旋切系统对病变组织进行切除,直至影像学下完全切除坏死组织,且肉眼可见少量正常乳腺组织切出,术后将部分坏死组织送检细菌培养;确保病变组织切除完全后予以双氧水、庆大霉素及生理盐水反复冲洗,直至液体清亮后于原进针口及脓腔对侧壁经皮引出放置两根负压引流球并固定于皮肤。术后予生理盐水经双引流管对脓腔进行对流冲洗引流,并定期交替进出冲洗液方向,冲洗完毕后连接负压吸引装置或负压引流球持续负压吸引,同时使用压力绷带加压包扎。见图1。

图1 乳腺脓肿患者行麦默通微创旋切术联合置管引流术
对照组采取脓肿切开引流术,具体过程:充分暴露患者乳房,超声定位脓肿位置及大小,选取适当有效麻醉 (脓肿较大者或患者要求时考虑使用全麻,脓肿较小者使用局部浸润麻醉),于波动感最明显处上方取放射状手术切口,深部或乳房后脓肿可沿乳房下缘作弧形切口,将脓液排尽,以手指轻轻分离脓肿的多房间隔,术后予以双氧水、庆大霉素及生理盐水反复冲洗脓腔,彻底止血后塞入无菌凡士林纱布填塞脓腔并加压包扎。
术后均予以头孢唑啉(1.0g q8h,ivgtt)经验性抗感染治疗7d,试验组同时给予含庆大霉素生理盐水持续脓腔冲洗引流7d,待脓液细菌培养及药敏试验结果出来后适当调整抗生素用药。对照组术区切口每日进行纱布填塞换药处理,待脓腔内无坏死组织或脓液引出且无局部皮肤红肿热痛时缝合切口;试验组术后每2-3d视皮肤引流管口情况行换药处理,冲洗7d后若引流清亮则引流管持续负压吸引1-2d,若无发热及明显积液引出,即可拔除引流管。
1.3 观察指标 术中手术时间及出血量;术后疼痛程度、换药次数、切口愈合时间及瘢痕长度;术后并发症包括切口感染、脓肿引流不尽和乳瘘的发生率、乳房外形改变的美容效果以及术后随访6月的复发率。术后24h疼痛评分采用11点数字评分法(NRS),以无痛的0依次增强到最剧烈疼痛的10的11个点来描述疼痛强度;B超下可见脓腔残留视为脓肿引流不尽;术后乳房可见明显凹陷视为乳房外形改变。
1.4 统计学方法 本研究数据采用SPSS 17.0软件进行统计分析,计量资料以平均数±标准差(x±s)表示,组间比较采用t检验,计数资料组间比较采用χ2检验,检验标准α=0.05,以P<α为差异有统计学意义。
2 结果
2.1 术中手术时间及出血量比较 两组所需手术时间相近,差异无统计学意义(P=0.727),但试验组出血量明显少于对照组(P=0.048),见表1。
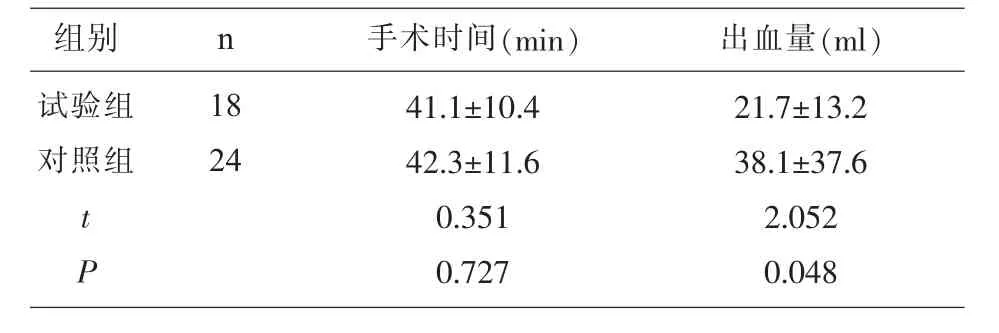
表1 两组术中手术时间及术中出血量比较
2.2 术后疼痛程度、换药次数、切口愈合时间、瘢痕长度比较 试验组术后24h疼痛程度评估较对照组轻,术后换药次数较少,切口愈合时间较短,两组结果差异具有统计学意义(P<0.001),见表2。
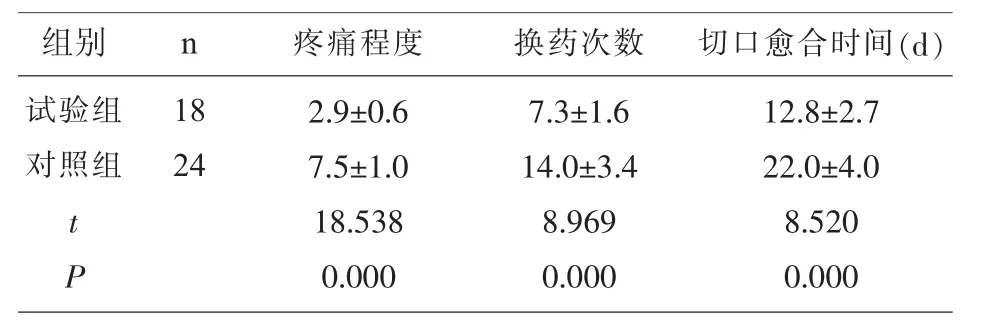
表2 两组术后24h疼痛程度、换药次数、切口愈合时间及瘢痕长度比较
2.3 术后切口感染、脓肿引流不尽、乳瘘发生率、美容效果及复发率比较 两组术后情况比较,试验组术后并发症包括切口感染、脓肿引流不尽、乳瘘的发生率均低于对照组,但差异无统计学意义(P>0.05)。而试验组术后均未出现乳房变形,两组结果差异显著(P<0.001)。术后半年复发率两组相近(P>0.05),见表 3。
3 讨论
乳腺脓肿一经确诊,手术是主要的治疗方法,目前为解决这一巨大困扰,出现了各种各样的手术方法,较常见的包括置管负压引流法、超声引导下反复穿刺冲洗术、双套管持续药物灌洗负压引流术以及乳腺病灶或区段切除术,甚至是单纯乳房切除术等[2]。而最常见的传统脓肿切开引流术术后必须接受换药的剧烈疼痛及乳房的变形风险,大大降低患者治疗满意度[3]。此次研究为解决这个同时困扰医生与患者的巨大问题,创新性地将超声引导下的微创旋切术与置管冲洗引流术相结合,拟为乳腺脓肿的治疗开创新方法。

表3 两组术后切口感染、脓肿引流不尽、乳瘘发生率、美容效果及术后半年复发率比较[n(%)]
对于脓肿,充分的引流是治疗的关键。脓肿切开引流术作为传统术式,具有自身优势,如可在手术过程中直视脓腔,术后可见脓腔恢复状况,此手术方式治疗浅表脓肿的引流效果尚可,但对于位置较深且位于乳房中央区的脓肿,传统的切开引流且需要取更大更深的手术切口,部分需在全麻条件下进行,增加手术费用[4]。此外术后换药时的剧烈疼痛以及部分患者术后的二期缝合时的疼痛是无法避免的。而在二期愈合的过程中乳房皮肤的变形及挛缩导致瘢痕形成,严重影响术后乳房美容效果[5,6]。另一方面,乳腺深部脓肿可沿胸大肌表面间隙扩散,单纯的更换纱布引流换药无法充分引流,术后易形成脓肿残腔,手术治疗效果不理想。
超声引导下的微创旋切术最初应用于乳腺包块的穿刺活检定性,现多用于乳房良性肿瘤的切除。在本次研究中,乳腺脓肿的微创治疗法相比传统手术,手术所需时间相近,但术中出血量明显减少,减轻了术后疼痛程度,减少了换药次数,缩短了切口愈合时间,并能够达到较好的美容效果,而术后复发率,术后相关并发症如切口感染、脓肿引流不尽、乳瘘的发生率与传统手术相比并无明显差异,表明引流管引流效果同样显著。麦默通微创旋切系统包含了真空抽吸泵及旋切刀,治疗乳腺脓肿时具有多种优势[7,9]:该手术在局麻下便可进行[10];可利用真空抽吸泵抽吸脓液,即使脓液粘稠度较高,依旧可通过强大的负压吸引引流;可利用旋切刀同时切除脓肿壁及周围坏死组织,清除大部乳腺病变,减少炎性渗出,达到缩短组织愈合时间的目的;当存在多个脓腔时,只要病变局限在同一象限或者不同象限但相邻时,可以单个手术切口解决多处病变[11];在超声引导下对病损进行针对性的切除可减少对正常组织的损害,尽可能保证乳腺外形的美观[12];还可通过旋切刀同时向腔内注射抗生素、生理盐水及双氧水等于术中对脓腔进行反复冲洗;术后采用置管冲洗引流术,每天持续长时间对脓腔进行对流冲洗引流,在达到避免脓肿淤积及引流效果的同时,抑制腔内残余感染灶的蔓延,而且引流管作为引流物是将新生脓液或渗出液引出体外而非引流至与切口接触的纱布上,引流更加充分,同时使患者避免了承受切口部纱布的取出与再次塞入带来的剧烈疼痛,此外还可通过引流管即时观察乳房内术区恢复或出血情况。停止冲洗后的负压吸引还能够促进术区毛细血管扩张,加快肉芽组织生成及脓腔愈合[13]。对于哺乳期乳腺炎患者,由于此次研究中纳入例数不足,对照组中仅一人于术后恢复哺乳且无复发,无明显意义,因此针对能否避免乳腺脓肿患者停止哺乳并达到良好疗效的问题上仍需要更多的数据支持,将在以后的试验中作进一步的研究。
尽管此脓肿微创治疗方法优势明显,但仍然存在一些不足。首先,微创旋切刀的昂贵费用阻碍了此治疗的推广。其次,微创旋切术本身存在误入胸腔,导致气胸、血胸的风险,以及术后因加压包扎不充分所致腔内出血形成血肿的风险[14]。此外,术后即使交替使用两侧引流管进行对流冲洗,腔内的血凝块或残余的脱落坏死组织仍可能堵塞引流管,造成“只进不出”,导致乳房肿胀及引流失败,且存在引流管脱落风险。但上述问题在临床治疗过程中多加注意可明显减少此类事件的发生。
综上所述,在乳腺脓肿的治疗中,Mammotome微创旋切术联合置管冲洗引流术与传统脓肿切开引流术相比,手术时间相近,术中出血量、术后疼痛程度及换药次数明显减少,切口愈合时间缩短,美容效果更高,术后复发率更低,且术后相关并发症的发生率并未明显增加,具有较好的临床治疗效果,值得推广。
