单胚胎移植应用于宫颈锥切术后患者IVF妊娠结局及意义*
2018-02-22苏琼伍琼芳
苏琼,伍琼芳
(江西省妇幼保健院辅助生殖中心,南昌 330006)
随着宫颈癌筛查在世界各国得到越来越广泛的普及,宫颈上皮内瘤变 (cervical intraepithelial neoplasia,CIN)已成为生育年龄妇女常见的妇科疾病之一,宫颈锥切术是美国阴道镜检查与子宫颈病理学会推荐的治疗宫颈上皮内瘤变的主要策略[1]。目前最常用的宫颈锥切术包括宫颈环形电切术和冷刀锥切术[2]。随着宫颈锥切术的普及,其对于术后患者妊娠结局的影响越来越受到妇产科临床医师和患者的关注。研究发现,与未行宫颈锥切术的患者相比,宫颈锥切术后的患者妊娠发生流产、极早产、早产、胎膜早破及剖宫产的风险明显增加,其中宫颈锥切术使早产的风险增加了2-3倍,而宫颈锥切术合并双胎妊娠使早产的风险进一步增加[3]。因此,基于宫颈锥切术可能会增加辅助生殖技术(assisted reproductive technology,ART)单双胎妊娠发生不良妊娠结局的风险,本中心自2016年1月开始通过前瞻性队列研究,探讨单胚胎移植(single-embryo transfer,SET)应用于宫颈锥切术后不孕症患者体外受精-胚胎移植 (in vitro fertilization-embryo transfer,IVF-ET)治疗的妊娠结局及临床意义。
1 资料与方法
1.1 研究对象 选择2016年1-10月在我中心行IVF-ET治疗后有胚胎移植的宫颈锥切术后患者,共入组80例。本研究在移植前与患者夫妻充分沟通后由患者夫妻自行决定移植胚胎数,并在知情同意后签署知情同意书。根据移植胚胎个数将患者分为单胚胎移植组(移植1枚胚胎,A组,40例)和双胚胎移植组(移植2枚胚胎,B组,40例)。
1.2 入组患者纳入标准 年龄20-42岁;不孕年限≥1年;体重指数18-25kg/m2;月经周期规律(26-30d),有排卵;不育原因为盆腔、输卵管病变和(或)男性不育。
1.3 排除标准 既往有剖宫产史、存在与流产相关的染色体异常、反复自然流产、生殖系统畸形、生殖系统急性感染等;合并高泌乳素血症、甲状腺功能异常等内分泌疾病;合并子宫肌瘤、子宫内膜异位症、子宫腺肌症、多囊卵巢综合征等;合并死胎、婴儿畸形等不良孕产史。本研究经本院伦理委员会审核通过。
1.4 研究方法 促排卵方案:所有患者均采用早卵泡期长效长方案降调节,即月经第2-3d使用GnRH-a(醋酸亮丙瑞林,贝依,3.75mg/支,上海丽珠制药)3.75mg皮下注射降调节,28-30d后行B超检查并检测血清卵泡刺激素、黄体生成素、雌二醇水平,开始使用促性腺激素。根据患者本身窦卵泡情况,当B超监测下至少有3个优势卵泡平均直径达18mm以上,再结合血孕酮、雌二醇水平停用促性腺激素,当晚肌肉注射重组人绒毛膜促性腺激素 (r-HCG, 艾泽,250μg/支,serono 公司,瑞士)。34-36h后经阴道B超引导下行穿刺取卵术。受精方式常规IVF或ICSI。实验室培养至取卵后第3d,和患者夫妻再次沟通移植胚胎个数并行移植,签署知情同意书。无胚胎移植的患者不纳入研究;对于有多个胚胎移植的患者,选择最优胚移植。
1.5 黄体支持及妊娠诊断 取卵当日开始给予黄体酮注射液(20mg/支,浙江仙琚)80mg肌肉注射至胚胎移植日,移植后口服地屈孕酮片 (达芙通,10mg/片,雅培,荷兰)20mg,另加用黄体酮注射液60mg肌肉注射或黄体酮缓释凝胶 (雪诺同8%,90mg/支,serono 公司,瑞士)1 支。 移植后 12-14d,抽取静脉血检测β-HCG水平,判断是否妊娠,并于移植后30d行阴道B超检查,以观察到孕囊且孕囊内有胚芽、原始心管搏动者为临床妊娠。双胎妊娠定义为B超下见两个孕囊内有胚芽、原始心管搏动或者见一个孕囊内有两个胚芽及心管搏动。
1.6 观测指标 两组患者的一般资料,包括年龄、不孕年限、BMI、Gn 天数、Gn 总量、HCG 日 E2、获卵数。两组的妊娠结局、分娩结局、孕期并发症发生情况。妊娠结局包括临床妊娠率、多胎率、宫外孕率、流产率和活产率(活产率=活产分娩次数/移植例数);分娩结局包括早产率、极低/低体重儿率、剖宫产率、出生缺陷胎率和巨大胎儿发生率;孕期并发症包括妊娠期糖尿病(GDM)、妊娠期高血压(PIH)、羊水量异常、胎膜早破、妊娠期肝内胆汁淤积综合征(ICP)等。巨大儿指胎儿出生体重达到或超过4000g;低体重儿指胎儿出生体重小于2500g;早产是指妊娠满28周但不足37周分娩。
1.7 统计学方法 采用SPSS 19.0统计软件进行数据处理与分析,计量资料以均数±标准差 (x±s)表示,符合正态分布、方差齐者的两两比较采用t检验;方差不齐的组间比较则采用t’检验;不符合正态分布者采用秩合检验。计数资料采用百分率(%)表示,组间比较采用χ2检验。P<0.05为差异具有统计学意义。
2 结果
2.1 两组一般情况比较 A、B两组患者的年龄、不孕年限、体重指数(BMI)、Gn 天数、Gn 总量、HCG日E2水平、获卵数等比较均无显著性差异 (P>0.05)(见表 1)。
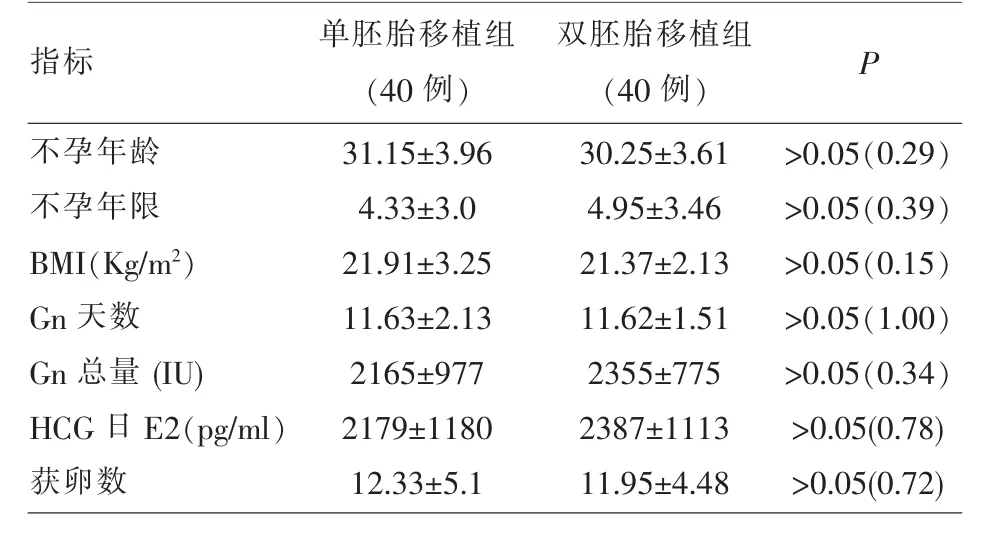
表1 两组一般情况比较
2.2 两组患者IVF临床妊娠结局比较 两组临床妊娠率、流产率比较均无显著性差异(P>0.05),A组的多胎率(3.38%)显著低于B组(33.33%),差异有统计学意义(P<0.05)(见表 2)。
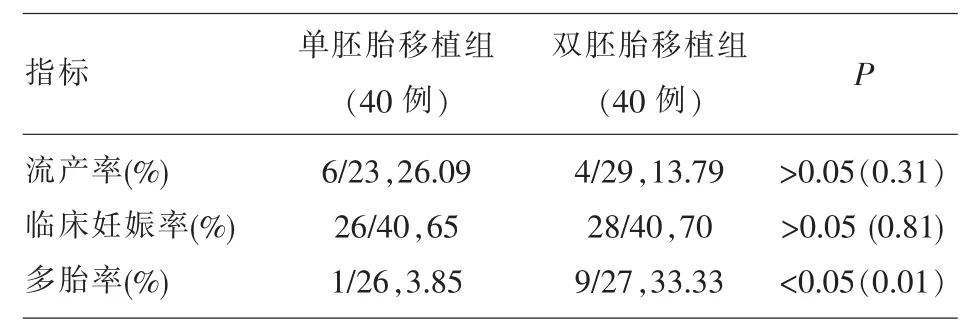
表2 两组IVF临床妊娠结局比较
2.3 两组患者的分娩结局比较 两组活产率、早产率、剖宫产率比较均无显著性差异(P>0.05)。B组有4例发生极低/低体重儿出生,有1例发生围产儿死亡,有1例发生巨大胎儿出生。A组均无一病例发生(见表3)。
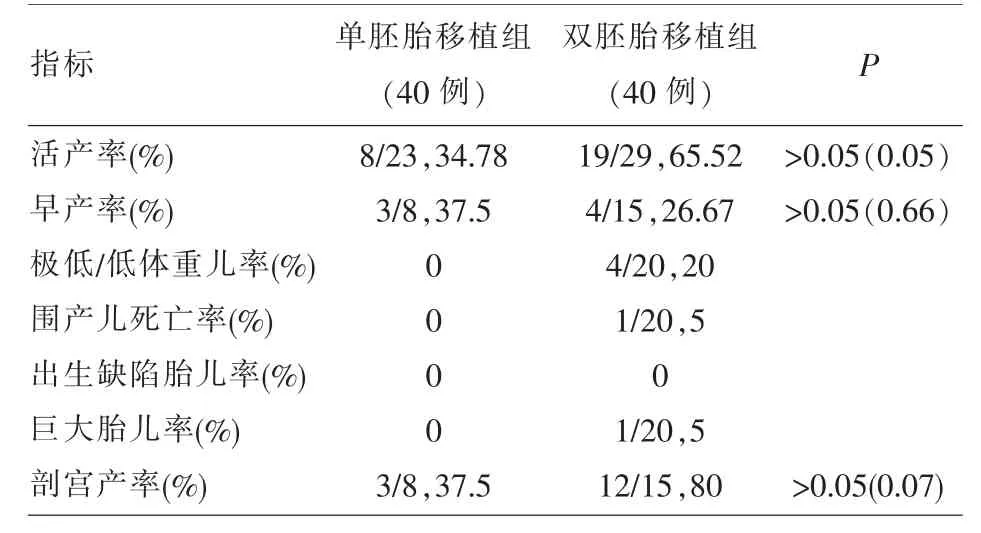
表3 两组分娩结局比较
3 讨论
宫颈上皮内瘤变(CIN)近年来有上升且趋于年轻化的倾向,已成为生育年龄妇女常见的妇科疾病之一,选择宫颈锥切术保留年轻患者的生育功能变得非常普遍。有研究表明,宫颈锥切术可能会对女性的妊娠结局造成不良影响[4]。因为宫颈锥切术切除了部分宫颈组织,使宫颈长度缩短,同时也会降低宫颈的承托力,所以在妊娠过程中更容易因宫颈机能不全而发生流产或早产。另一方面,宫颈锥切术还会将部分黏液分泌组织切除,从而减少宫颈黏液分泌,由于宫颈黏液中含有多种抑菌物质,所以宫颈黏液分泌的减少也会降低宫颈的抑菌能力,增加病原微生物感染风险,妊娠过程中发生亚临床感染,则会增加胎膜早破、早产、流产等不良妊娠结局风险[5]。
目前认为早产发病率的增加可能与产妇高龄以及辅助生殖技术的多胎妊娠增加有关[6]。研究表明,即使调整产妇年龄和多胎妊娠后,ART单胎妊娠发现早产的风险较自然妊娠增加了2倍[7]。此外,由于ART双胚胎移植使双胎妊娠率增加了30%,这也可能显著增加早产发生的风险[8]。早产的胎儿各器官发育不成熟,可出现呼吸窘迫综合征、高胆红素血症、坏死性小肠炎、脑室出血、动脉导管持续开放、视网膜病变、脑瘫等,使新生儿的死亡率显著增加[9]。
本研究通过前瞻性的队列研究比较了单胚胎移植在宫颈锥切术后的不孕症患者行IVF-ET助孕治疗中的应用,发现单胚胎移植不仅不降低活产率,而且能有效降低多胎率,这说明单胚胎移植在宫颈锥切术后患者中应用是可行的。研究中虽然没有发现两组胎膜早破、早产、流产等不良妊娠结局的差距,但多胎率的增加会使上述不良妊娠结局风险增加。研究还发现双胚胎移植组有4例发生极低/低体重儿出生,有1例发生围产儿死亡,有1例发生巨大胎儿出生。而单胚胎移植组均无一病例发生。这可能跟双胚胎移植多胎率增加相关。
本研究病例数少是研究的局限所在,未能观察到单胚胎移植在改善胎膜早破、早产、流产等不良妊娠结局的作用,以后通过增加样本量可能会得出更有临床意义的结果。辅助生殖技术的治疗目的是单胎、足月、健康的婴儿出生,尽量减少双胎妊娠,杜绝3胎妊娠分娩。在IVF-ET助孕中减少移植胚胎数是降低多胎妊娠最根本有效的措施,而宫颈锥切术后的患者妊娠发生流产、极早产、早产、胎膜早破及剖宫产的风险明显增加,因此对于此类患者在IVF-ET中行单胚胎移植意义重大。
综上所述,在IVF宫颈锥切术后不孕症患者中行单胚胎移植不仅不降低活产率,而且能有效降低多胎率,进而可能降低患者的妊娠期及围生期风险。
