高血压脑出血合并糖尿病患者术后护理和预后分析
2018-02-12李景
李景

[摘要] 目的 探析高血压脑出血合并糖尿病患者术后护理的方法及对预后的影响。方法 选取2015年2月—2017年6月该院收治的高血压脑出血合并糖尿病患者82例,其中术后行常规护理的41例患者为参照组,术后行针对性护理干预的41例患者为研究组。观察两组患者护理后的血压、血糖、并发症情况及预后情况。结果 研究组患者护理后的血压和血糖水平均显著低于参照组(P<0.05),并發症发生率、死亡率和GOS评分分别为9.76%、2.44%和(3.53±0.75)分,均优于参照组(P<0.05)。结论 高血压脑出血合并糖尿病患者术后给予针对性的护理干预,可有效控制血压和血糖,减少并发症,改善预后,是一种安全、有效的护理措施。
[关键词] 高血压脑出血;糖尿病;术后护理;预后
[中图分类号] R587.1 [文献标识码] A [文章编号] 1672-4062(2017)09(a)-0127-02
高血压脑卒中是非外伤因素引起的脑实质内出血,属于原发性脑损伤,是神经科常见的急危重症,病情严重者可诱发脑疝导致患者死亡,而机体高血糖状态是影响高血压脑出血患者预后的重要因素[1]。笔者选取该院于2015年2月—2017年6月收治的82例患者进行该次研究是为了探析高血压脑出血合并糖尿病患者术后护理的方法及对预后的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的高血压脑出血合并糖尿病患者82例,均经颅脑CT或MRI检查确诊,符合全国第四届脑血管病学术会议修订的脑血管疾病中关于高血压脑出血的诊断标准[2],并排除继发性脑出血、合并严重慢性疾病、心肝肾功能严重障碍、凝血功能障碍及近1个月内服用抗凝药物的患者。根据术后护理方法的不同将患者平均分为参照组和研究组。参照组男女比例25∶16;年龄最小47岁,最大76岁,平均年龄(59.24±6.53)岁;出血部位:壳核出血4例、上腔出血6例、脑叶出血8例、小脑出血7例、脑干出血11例、脑室出血5例;脑出血量最少40 mL,最大100 mL,平均(68.53±7.28)mL;脑出血前已诊断为糖尿病14例、应激性糖尿病27例;患者入院时的意识状态:意识清楚5例、嗜睡9例、昏睡8例、浅昏迷11例、深昏迷8例;高血压病史:最短2年,最长27年,平均时间(11.85±4.32)年。研究组男女比例为27∶14;年龄最小45岁,最大78岁,平均年龄(59.27±6.56)岁;出血部位:壳核出血5例、上腔出血5例、脑叶出血8例、小脑出血8例、脑干出血11例、脑室出血4例;脑出血量最少40 mL,最大97 mL,平均(68.52±7.26)mL;脑出血前已诊断为糖尿病15例、应激性糖尿病26例;患者入院时的意识状态:意识清楚6例、嗜睡8例、昏睡9例、浅昏迷11例、深昏迷7例;高血压病史:最短3年,最长27年,平均时间(11.87±4.35)年。两组患者性别、年龄、出血部位、脑出血量、入院时的意识状态、糖尿病的发生时间及高血压病史的差异无统计学意义(P>0.05),可进行对比性研究。
1.2 护理方法
参照组:给予患者遵医嘱给药、观察患者生命体征及饮食护理等常规护理。研究组:给予患者针对性的护理干预:①血压和血糖的控制:根据患者血压和血糖的水平确定监测频率,当患者收缩压≥130 mmHg、连续2次血糖>12 mmol/L,须给予针对性的药物进行干预,且用药1 h后复查血压和血糖,并及时调整药物的用量。②体温护理:术后每30 min测量1次患者的体温,若患者并发中枢性高热时,可采用酒精擦拭和冰袋降温等方法对患者进行缓慢的物理降温,避免诱发寒颤反射加重患者的病情。③预防并发症的护理:嘱患者定时使用漱口液漱口以保持口腔的卫生,并可通过涂擦甘油预防口腔溃疡;定时清洁患者呼吸道内的分泌物,预防肺部感染;每2小时为患者翻身和扣背1次,每日用温水擦浴,并应用海绵圈和气垫床缓解重点部位的压力,预防压疮。
1.3 观察指标
观察两组患者护理后的血压、血糖、并发症情况及预后情况。应用格拉斯哥预后评分(GOS)[3]和死亡情况对患者的预后进行评估,其中GOS评分于患者出院时评估,分值为1~5分,且分值的高低与患者预后的好坏呈正相关。
1.4 统计方法
应用SPSS 18.0统计学软件对该次研究的数据进行处理和分析,血压、血糖和GOS评分均为计量资料,用(x±s)表示,行t检验;并发症发生率和死亡率为计数资料,用[n(%)]表示,使用χ2检验。若存在P<0.05,则差异有统计学意义。
2 结果
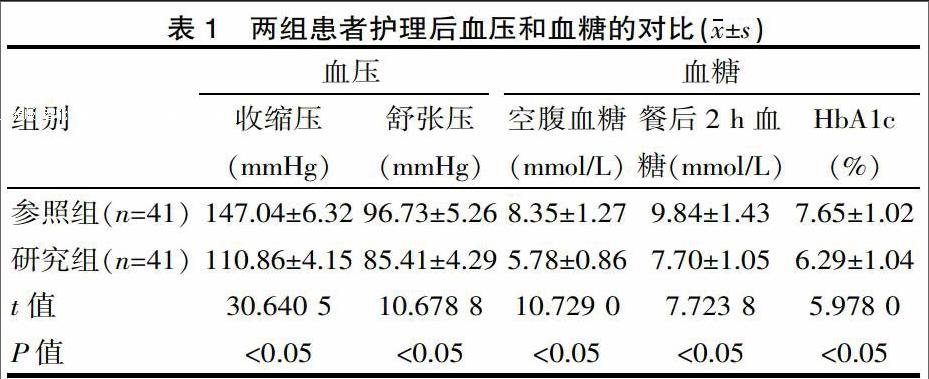
2.1 两组患者护理后的血压和血糖
研究组患者护理后的血压和血糖水平均显著低于参照组(P<0.05)。具体数据详见表1。
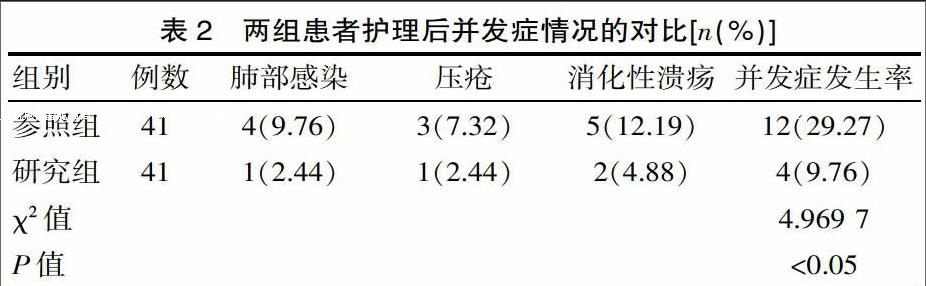
2.2 两组患者护理后的并发症情况
研究组患者护理后并发症发生率显著低于参照组(P<0.05)。具体数据详见表2。
2.3 两组患者护理后的预后情况
研究组患者护理后的死亡率(2.44%)显著低于参照组(14.63%)(χ2=3.904 8,P<0.05),GOS评分显著高于参照组(P<0.05)。见表3。
3 讨论
临床治疗以手术清除血肿、降低颅内压、缓解脑出血后继发的一系列恶性循环、提高患者的生存率和改善预后为主要目的[4]。高血压脑出血患者合并的糖尿病可分为脑出血前已诊断为糖尿病和应激性糖尿病2种,其中脑出血前已诊断为糖尿病的患者的高血糖状态与胰岛素抵抗、胰岛素用量不足及机体内升血糖激素增多的关系密切,应激性糖尿病与机体的应激状态有关[5],二者均以高血糖为主要临床表现,该次研究中,参照组患者术后实施常规护理后血压和血糖均较高。脑出血前已诊断为糖尿病的患者白细胞内的糖代谢和糖酵解能力障碍,导致中性粒细胞趋化、游走、吞噬及杀菌的能力均下降,减弱了患者机体的免疫功能,高血压脑出血本身及手术治疗均会诱发机体产生应激反应,对交感神经-肾上腺和垂体肾上腺系统功能产生了强化作用,分泌过多的胰岛素拮抗激素,加快了患者机体内糖原的分解和异生,降低了糖耐量水平,导致患者血糖升高[6],而高血压脑出血患者较高的血糖水平会增加血液的粘稠度,减少脑组织的血流量,导致细胞中Ca2+超载,产生了大量的兴奋性氨基酸或自由基,进一步损伤脑组织[7]。该次研究中,参照组患者护理后的死亡率为14.63%,GOS评分为(1.94±0.42)分。同时机体的高血糖状态为细菌的繁殖提供了条件,会引起患者微循环和神经系统的障碍,易引起并发症[8],该次研究中,参照组患者护理后并发症发生率为29.27%。
研究组患者术后针对患者的病情给予控制血压、血糖及预防并发症等护理干预后,血压和血糖水平均显著低于参照组(P<0.05),并发症发生率和死亡率显著低于参照组(P<0.05),GOS评分明显优于参照组(P<0.05)。
综上所述,高血压脑出血合并糖尿病患者术后给予针对性的护理干预,可有效控制患者的血压和血糖,减少患者的并发症,改善患者的预后,是一种安全、有效的护理措施。
[参考文献]
[1] 何瑞玲,陈洁,曾晖,等.不通血糖控制方案对脑出血术后应激性高血糖患者预后的影响[J].岭南急诊医学杂志,2017, 22(2):137-141.
[2] 吕慧华.尿激酶联合YL-1型血肿穿刺针微创治疗对高血压脑出血患者血糖及血清CRP的影响[J].海南医学院学报,2017,23(5):684-686.
[3] 朱长琪,孟令毅,杨静,等.随机血糖和乳酸脱氢酶水平在急性高血压脑出血患者预后评价中的意义[J].重庆医学,2015,44(23):3242-3244.
[4] 白雪浩,李建辉,杨继军,等.自发性脑出血患者急性期血糖水平与神经功能缺损和预后的相关性研究[J].实用临床医药杂志,2015,19(17):170-171.
[5] 季明.高血压脑出血合并糖尿病的术式选择及围手术期处理研究[J].中西医结合心血管病杂志,2014,2(16):189-190.
[6] 李毅,何煦,杨刚毅,等.脑出血患者早期高血糖与其近期死亡率相关性的Meta分析[J].中国糖尿病杂志,2013,21(10):918-923.
[7] 向玲,昌盛,胡如海,等.脑出血患者入院时血糖、血压、心肌酶、D-二聚体与疾病严重程度及预后的关系研究[J].中国急救复苏与灾害医学杂志,2017,12(2):123-126.
[8] 徐志霞,张良玉.强化血糖管理对糖尿病合并脑出血患者术后并发症及预后的影响[J].中国实用神经疾病杂志,2016, 19(16):85-86.endprint
