全麻复合硬膜外麻醉在糖尿病腹部手术中的临床价值
2018-02-12黄同玲李媛媛陈昌城
黄同玲+李媛媛+陈昌城
[摘要] 目的 探讨对行腹部手术的糖尿病患者实施全麻复合硬膜外麻醉的麻醉效果。方法 将福建医科大学附属宁德市医院麻醉科于2014年1月—2017年6月收治的88例需要行腹部手术治疗的糖尿病患者随机分为44例对照组(全麻)和44例实验组(全麻复合硬膜外麻醉)。 结果 实验组手术0、30、60 min的血糖水平(6.45±1.20)、(6.01±1.34)、(6.94±1.34)mmol/L均低于对照组(6.85±1.24)、(8.08±1.46)、(8.88±1.51);mmol/L,对照组SBP(138.36±16.32)mmHg、DBP(86.65±9.23)mmHg、HR(94.36±9.65)次/min高于实验组(129.34±15.21)mmHg、(81.31±8.54)mmHg、(89.36±9.14)次/min(P<0.05)。 结论 对行腹部手术的糖尿病患者实施全麻复合硬膜外患者,对患者血糖水平和血流动力学水平影响更小,具有临床推广价值。
[关键词] 糖尿病;腹部手术;全麻复合硬膜外麻醉;临床价值
[中图分类号] R614 [文献標识码] A [文章编号] 1672-4062(2017)09(b)-0054-02
糖尿病属于老年常见慢性代谢性疾病,该病为终身性疾病,主要发病原因为遗传因素与各种环境因素综合作用所致。现阶段,由于人们生活水平的提升和饮食结构的变化,糖尿病在人群中的发病率越来越高。如果糖尿病病情长或者治疗效果不佳,容易引起患者并发心血管、肾、神经系统等病变,严重时,还可能导致患者出现糖尿病痛症酸中毒,引起患者昏迷甚至死亡等。手术室常常接受到一些需要行手术治疗的糖尿病患者,但是因为事实麻醉和手术可能会引起患者病情加重,引发各种并发症,因此糖尿病围手术期的死亡率较高。因此,针对行手术治疗的糖尿病患者,必须重视麻醉方案的选择[1]。近年来,福建医科大学附属宁德市医院于2014年1月—2017年6月对需要接受腹部手术的糖尿病患者采取全麻复合硬膜外麻醉的方法,麻醉效果显著,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析福建医科大学附属宁德市医院麻醉科收治的88例需要行腹部手术治疗的糖尿病患者临床资料,所有患者均符合《内科学》(第八版)中的糖尿病诊断标准[1],排除重大心脏、肾脏、肺部等重大系统性疾病,所有患者均资源参与该次研究。采用简单随机化方式将患者分为实验组和对照组,每组44例。实验组:男性26例、女性18例,年龄59~84岁,平均年龄(65.7±3.9)岁,病程时间1~16年,平均时间(5.3±2.7)年,手术类型 :胆道手术17例、肝脾手术15例、胃大部切除及胃穿孔修补术9例、其他上腹部手术4例;对照组:男性27例、女性19例,年龄58~83岁,平均年龄(66.0±3.7)岁,病程时间1~18年,平均时间(5.5±2.6)年。 胆道手术14例、肝脾手术15例、胃大部切除及胃穿孔修补术11例、其他上腹部手术4例。将两组患者基本资料主项对比,结果显示差异无统计学意义(P>0.05)。
1.2 方法
对照组患者行全身麻醉,实验组患者则行全麻复合硬膜外麻醉。两组患者在行麻醉处理前30 min,经肌肉注射给予0.1 g苯巴比妥钠与0.5 mg阿托品。观察组为患者提供全身麻醉复合硬膜外麻醉,在患者进入手术室之后,取T9~10部位或者T10~11部位来实施硬膜外穿刺置管处理,注入3 mL 2%利多卡因试验剂量,若患者在给药后5 min未表现出任何的异常变化,即可想起注入4 mL 2%利多卡因与4 mL 0.75%左布比卡因局麻药,在达到麻醉效果之后,即可实施麻醉诱导,运用0.3 mg/kg依托咪酯、0.1 mg/kg咪达唑仑、4 μg/kg芬太尼与0.2 mg/kg顺苯阿曲库铵来进行诱导。麻醉维持:分别经静脉注入3~10 mg/(kg·h)丙泊酚,并持续泵入0.02~0.06 μg/(kg·h)瑞芬太尼、0.1 mg/(kg·h)顺阿曲库铵,硬膜外腔每间隔90 min来进行6 mL药物补充。对照组则行全身麻醉处理,麻醉诱导的方法与观察组相同,麻醉维持则主要采取持续输注5~7 mg/(kg·min)丙泊酚、0.1~0.2 μg/(kg·min)瑞芬太尼与0.1~0.3 mg/(kg·h)顺苯阿曲库铵,在行气管插管处理之后,连续麻醉机实施间歇正压通气 (IPPV)。术中对患者呼吸进行维持,保持循环稳定,实现生命体征的监测,直至完成手术。在手术过程中,两组患者均需要应用乳酸林格氏液对患者体内体液、电解质以及酸碱平衡进行调节,注意手术中禁止对患者应用含糖液体。
1.3 观察指标
分别于手术前30 min、手术0 min、手术30 min、手术60 min采集两组患者的指尖血标本,对其血糖快速测试,记录并对比麻醉前麻醉后两组患者SBP(收缩压)、DBP(舒张压)、HR(心率)、SPO2(血样饱和度)水平。
1.4 统计方法
在该次研究中数据统计分析使用SPSS 21.0统计学软件,血糖水平和SBP、DBP、HR、SPO2水平均用(x±s)表示,用t检验,P<0.05为差异有统计学意义。
2 结果
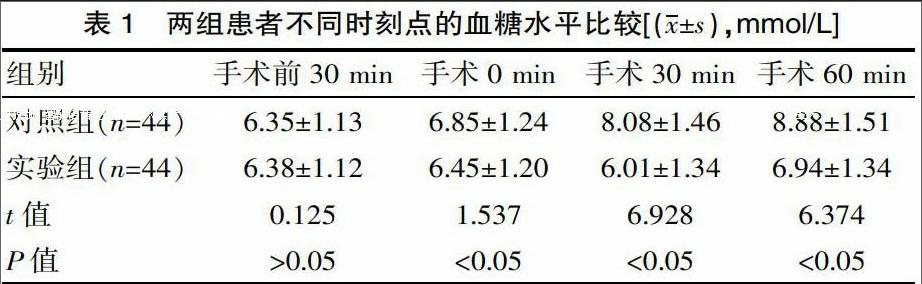
2.1 两组患者不同时刻点的血糖水平比较
在手术前30 min,两组患者的血糖水平差异无统计学意义(P>0.05),但是在给予不同麻醉方式后,实验组手术0、30、60 min的血糖水平均低于对照组,经统计分析差异有统计学意义(P<0.05),见表1。
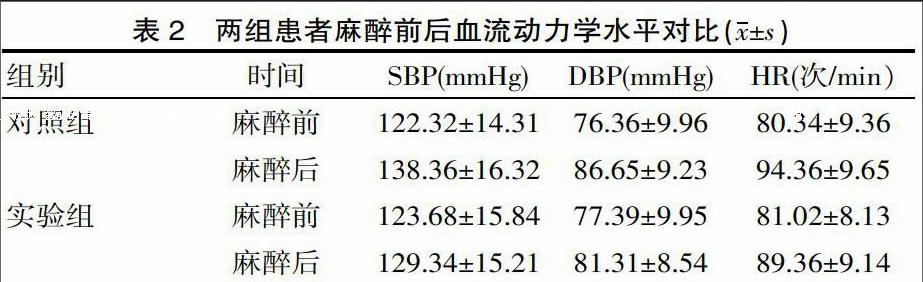
2.2 两组患者麻醉前后血流动力学水平对比
在麻醉前,两组患者的SBP、DBP、HR水平均差异无统计学意义(P>0.05),但是在采取不同麻醉方式后,实验组SBP、DBP、HR水平低于对照组,经统计分析,差异有统计学意义(P<0.05),见表2。
3 讨论
糖尿病作为临床上一种常见的内分泌代谢性疾病,常发生于老年群体,临床致残率与病死率较高,对患者身心健康造成严重威胁。该病是由于患者自身胰岛素绝对或相对不足所导致的以高血糖为表现的代谢性疾病。由于糖尿病患者的手术耐受性较差,因此在接受外科手术时风险较高,再加上腹部手术具有一定创伤性,手术时间较长,可能引起患者出现高糖反应,如果不能得到及时处理,可能引发心血管意外和循环衰竭灯等严重并发症,因此针对糖尿病腹部手术患者,必须注意麻醉方式,尽量促进患者术后早日苏醒[2]。
在该文中,该研究对比了全身麻醉和全麻复合硬膜外麻醉应用于糖尿病腹部患者中,结果发现全麻复合硬膜外患者效果更佳,并且对患者血糖水平和血流动力学影响更小。全麻复合硬膜外麻醉后个时刻点的血糖水平低于全麻后各时刻点血糖水平,并且麻醉后的SBP、DBP、HR也低于全麻;主要是因为全麻仅仅发挥抑制大脑皮层的边缘系统或者患者下丘脑对大脑皮层的透射系统,无法阻断腹部手术区域中的伤害性刺激传导至患者交感神经低级中枢,引起肾素-血管紧张素系统和交感-肾上腺髓质兴奋,引起儿茶酚胺释放量增加,从而促进了患者血糖和血压升高、心率加快。而全麻复合硬膜外麻醉,能够有效弥补全身麻醉不能阻断腹部手术区域中的伤害性刺激传导至患者交感神经低级中枢的缺陷,抑制了儿茶酚胺的释放,实现阻滞区域血管的扩张,并且还能够在一定程度上抑制手术造成的应激反应,消除了患者手术引起的牵拉反应[3]。因此,对患者血糖、血压、心率影响更小,更好地保证了糖尿病患者手术安全性。
[参考文献]
[1] 张奇,包洪岩.全麻复合硬膜外麻醉和全麻两种麻醉方法对糖尿病腹部手术的临床方法对比研究[J].糖尿病新世界,2017,20(11):48-49.
[2] 倪利平.糖尿病腹部手术中全麻复合硬膜外麻醉和全麻两种麻醉方法的疗效对比[J].糖尿病新世界,2016,19(8):86-87.
[3] 高启君.全麻复合硬膜外麻醉和全麻对糖尿病腹部手术的临床价值[J].糖尿病新世界,2015(13):79-80.endprint
