105例老年住院患者营养状况调查
2018-02-06崔德芝
于 艺 崔德芝
人口老龄化已经成为全球性问题,而老年患者的营养状况也越来越受到大家的重视。患者的营养状况直接影响着患者疾病的转归预后及生活质量。如果能及早发现老年患者的营养风险并及时给予营养支持,将极大改善老年患者的临床结局及生活质量。而鼻饲作为临床常用的肠内营养方式之一,在造福患者的同时,也存在着各种并发症,从而影响老年患者的营养状况。本研究旨在通过调查长期住院的老年患者营养状况并探讨鼻饲与非鼻饲的老年患者营养不良发生风险,从而更好地为老年患者提供营养服务。
1.资料与方法
1.1 一般资料 随机选择山东中医药大学附属医院老年医学科2016年11月至2017年7月的住院患者105例,其中非鼻饲患者63例,鼻饲患者42例,纳入标准:住院时间≥6个月,年龄≥80岁,疾病谱相似。排除标准:严重肝肾功能不全,严重内分泌代谢疾病。两组患者一般情况比较,无统计学差异,见表1。
1.2 研究方法
1.2.1 人体测量指标:分别测量患者身高、体重,计算体重指数BMI=体重(kg)/身高2(m2),并填写营养风险筛查NRS-2002评估表。
1.2.2 相关营养指标:分别记录两组患者住院后3~6个月的营养指标:白蛋白(ALB),前白蛋白(PAB),血红蛋白(HB),淋巴细胞计数(TLC),总胆固醇(TC),肌酐(Cr),骨钙素(BGP),维生素D(VD),钙(Ca),铁(Fe),锌(Zn),取各指标的平均值。
1.2.3 根据以下标准确定营养状况:①NRS评分≥3表示有营养风险,NRS评分<3分表示无营养风险。②BMI标准:BMI<18.5为营养不良,18.5~24为营养正常,>24为肥胖[1];③ALB标准:血清浓度<35g/L为营养不良,≥35g/L为无营养不良。④TLC标准:≤1.5×109/L为营养不良,>1.5×109/L为无营养不良。⑤HB标准:浓度<110g/L为营养不良,浓度≥110为无营养不良[2]。

2.结果
2.1 NRS评分营养风险发生率 105例患者NRS评分≥3的占55.24%(58例),NRS评分<3的占44.76%(47例)。其中有营养风险的患者中,鼻饲患者营养风险发生率高于非鼻饲患者,具有统计学意义。见表2。
2.2 BMI营养不良评估 根据营养不良评判标准,BMI营养不良发生率为42.85%,且鼻饲组高于非鼻饲组,具有统计学意义。见表3。
2.3 血清蛋白水平比较 非鼻饲组的ALB与HB水平较鼻饲组组高,具有统计学差异,PAB差异无统计学意义。见表4。
2.4 TLC水平 本研究结果显示非鼻饲组TLC水平高于鼻饲组,但无统计学意义,见表5。
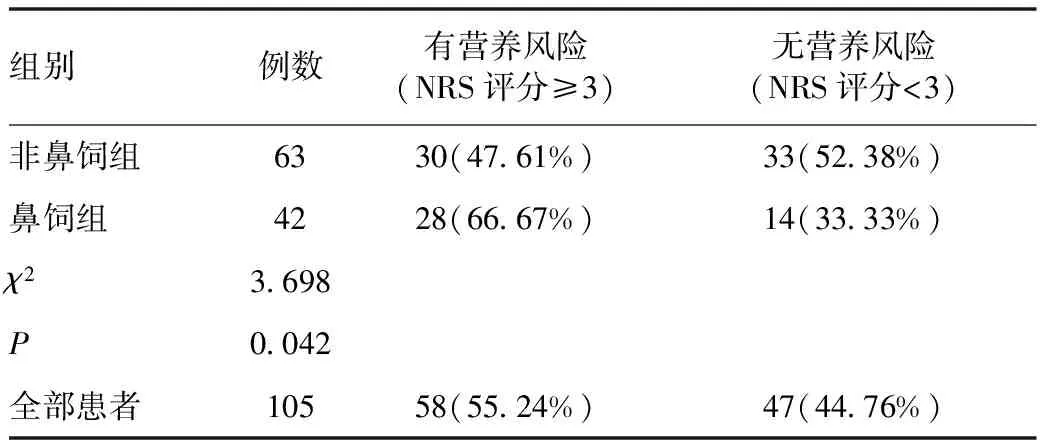
表2 老年患者营养风险发生情况[例(%)]
注:与鼻饲组比较,P<0.05。
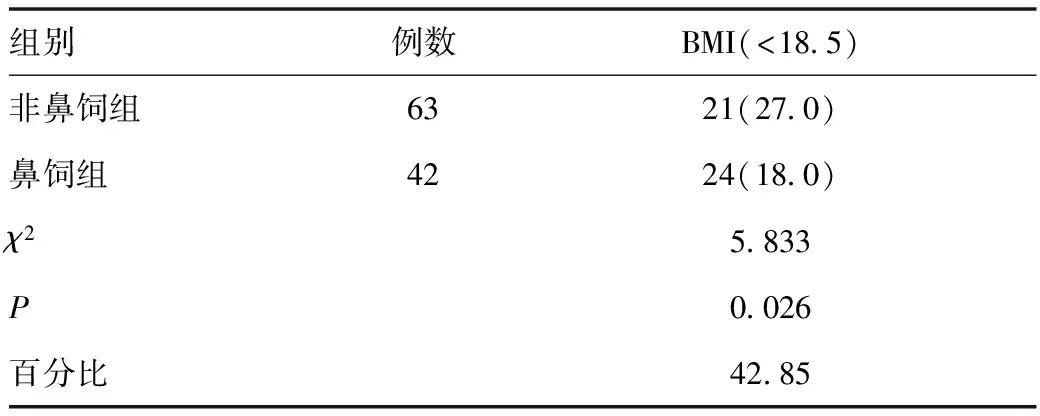
表3 两组患者BMI营养不良状况比较[例(%)]
注:与鼻饲组比较,P<0.05。

表4 两组患者血清蛋白水平对比

表5 淋巴计数水平(TLC)
2.5 微量元素及骨质疏松指标比较 鼻饲组的BG较非鼻饲组高,非鼻饲组Fe较鼻饲组高,具有统计学差异,VD,Ca,Zn差异无统计学意义,见表6。

表6 微量元素及骨质疏松指标对比
3.讨论
营养不良会影响患者疾病的发展、预后,延长住院时间,增加医疗费用[3~5]。国内相关文献报道高龄住院患者中具有营养风险或营养不良的比例为52.50%~77.50%,且随着年龄的增大营养风险发生率及营养不良发生率随之增加[6]。国外亦有文献报道65岁以上住院老年人具有营养风险者占31.7%[7],因此及时对高龄老年患者营养状况进行筛查,并及时干预具有重要意义。
NRS 2002既包括疾病严重程度的评价,还包含营养指标,以反映由疾病增加的营养代谢需求,本研究采用营养风险筛查NRS 2002,可预测营养风险及其动态变化[8],并为老年患者提供合理的营养支持,改善临床结局提供依据。本研究结果显示长期住院的高龄老年患者的营养风险发生率高达55.24%,与相关文献结果接近,长期住院的老年患者基础病多,且常合并感染,基础代谢能力下降,其食欲、咀嚼吞咽、消化或吸收营养的能力降低而不能满足机体的营养需求,因此营养、风险发生率高,直接影响疾病的治疗与恢复。BMI作为传统人体营养测量指标,是按照身高评价适宜体重的简单指标,体重是脂肪组织、瘦体组织、水分和矿物质之和,主要反映消瘦型营养不良。本研究中,BMI营养不良发生率为42.85%,较之既往文献结果高[9],可能因为本研究中患者高龄且较多长期卧床,活动强度小,代谢功能减退,食欲下降,影响其营养的消化吸收,导致体重下降。
本研究中,非鼻饲组患者营养状况优于鼻饲组。ALB为常用的反应营养状态的指标,持续的低蛋白血症被认为是判定营养不良的可靠指标,本研究中非鼻饲组ALB高于鼻饲组,分析其原因有老年长期鼻饲患者多无生活自理能力,需陪护直接从鼻饲管内注入流质饮食以维持患者营养和治疗的需要,由于陪护专业营养知识水平较低,膳食营养搭配不均,且流质饮食每次用量有限,总热量、能量密度不足,营养素摄入不足。另外由于长期鼻饲患者大多长期卧床,胃肠蠕动差,胃潴留和反流的发生率增加,加上胃肠道的消化液分泌减少,动力降低,对食物耐受程度下降,消化、吸收功能下降,其他如鼻饲液温度过低、注入过快等原因导致腹泻或便秘或恶心呕吐等并发症[10],致使鼻饲患者营养状况差。HB作为临床常用评判贫血的指标,非鼻饲患者HB高于鼻饲患者,说明鼻饲患者贫血发生率更高,贫血可产生消化功能减退、消化不良、食欲减退等不良影响,进而影响患者营养状况。TLC为评定患者细胞免疫功能的简易方法[11],本研究中鼻饲组低于非鼻饲组,一定程度上反应鼻饲组患者免疫力低于非鼻饲组,但统计意义不大,考虑为与TLC易受感染等其他方面影响有关。骨钙素作为一种骨特异性蛋白,骨代谢率越高,其值越高,骨丢失率越高,骨折风险越大[12]。研究中鼻饲患者骨钙素显著高于非鼻饲患者,表明鼻饲患者发生骨折风险更大。微量元素参与人体新陈代谢,而铁作为人体必须的微量元素,其含量减少可减弱免疫机制(抵抗疾病力量),降低抗病能力,助长细菌感染,提高感染风险。本研究中鼻饲患者的铁含量低于非鼻饲患者,提示鼻饲患者的机体免疫能力下降。
综上所述,长期住院的老年患者整体营养状况较差,对长期住院的老年患者应及时进行营养风险评估,从而进行有效的营养支持和干预。非鼻饲老年患者营养状况好于鼻饲老年患者,对鼻饲的老年患者应加强营养摄入,合理营养配方,锻炼咀嚼能力,减少误吸,防止感染,同时加强活动,增加胃肠蠕动功能,提高消化吸收能力,改善长期住院老年患者的营养状况,提高生活质量。
本研究初步调查了105例长期住院老年患者的营养状况并分析鼻饲与非鼻饲患者的营养状况,对于鼻饲患者使用不同营养素及使用营养素的次数、用量不同的对老年患者营养状况的影响还需进一步调查。
1 陈春明,国际生命科学学会中国办事处中国肥胖问题工作组联合数据汇总分析协作组.中国成人体质指数分类的推荐意见简介[J].中华预防医学杂志,2001,35(5):349-350.DOI:10.3760/j:issn:0253-9624.2001.05.019.
2 索博特卡(Sobotka.L,捷克)主编,蔡威译.临床营养基础[M].第3版.上海:复旦大学出版社,2007:11-17.
3 Lin SJ,Hwang SJ,Liu CY,et al.The relationship between nutritional status and physical function,admission frequency,length of hospital stay,and mortality in old people living in long-term care facilities[J].J Nurs Res,2012,20(2): 110-121.DOI:10.1097/jnr.0b013e318254eac9.
4 Sánchez García E,Montero Errasquín B,Sánchez Castellano C,et al.Importance of nutritional support in older people[J].Nestle Nutr Inst Workshop Ser,2012,72: 101-108.DOI:10.1159/000339998.
5 Stratton RJ,Hébuterne X,Elia M.A systematic review and meta-analysis of the impact of oral nutritional supplements on hospital readmissions[J].Ageing Res Rev,2013,12(4): 884-897.DOI:10.1016/j.arr.2013.07.002.
6 刘海燕,李虹,唐海英,等.80岁以上住院患者营养风险筛查与评估[J].实用老年医学,2016,30(12):1014-1016+1019.
7 Wang B,Yan X,Cai J,et al.Nutritional assessment with different tools in leukemia patients after hematopoietic stem cell transplantation[J].Chung-kuo yen cheng yen chiu,2013,25(6): 762-769.DOI:10.3978/j.issn.1000-9604.2013.12.09.
8 唐大年,韦军民.住院患者的营养风险评估[J].中国医刊,2008,43(10):15-16.DOI:10.3969/j.issn.1008-1070.2008.10.005.
9 斯彩娟,吴贞颐,朱琴,等.老年住院患者营养状况调查[J].浙江医学教育,2014,13(1):61-63.DOI:10.3969/j.issn.1672-0024.2014.01.022.
10 张静.鼻饲并发症及护理干预措施的探讨[J].中国医药指南,2016,14(3):236-237.
11 肖桂珍,王钦先,邱小文,等.老年长期鼻饲患者营养摄入量调查和营养状况评价[J].临床军医杂志,2013,41(2):135-136,139.DOI:10.3969/j.issn.1671-3826.2013.02.10.
12 张萌萌,毛未贤,马倩倩,等.骨代谢标志物在骨质疏松诊疗中的应用指南(2012年版)(日本骨质疏松症学会制定)[J].中国骨质疏松杂志,2013,19(7):645-657.DOI:10.3969/j.issn.1006-7108.2013.07.001.
