自由输血与限制性输血策略对围术期与危重症患者病死率的Meta分析
2018-01-26蒋远萍李文桃
蒋远萍,施 婷,李文桃
(1.重庆医科大学附属永川医院输血科 402160;2.四川省简阳市人民医院胃肠外科 641400)
对于围术期和危重症患者而言,输血是临床上最常用治疗方式,每年全世界红细胞的使用量大约为8.5×106U[1]。然而,在大量输血之后,也会带来严重的并发症,如输血相关性急性肺损伤、多器官功能不全、感染甚至死亡等[2]。大部分随机对照试验(RCT)研究表明:限制性输血与自由输血策略对围术期和危重症患者同样安全有效,并不增加病死率,甚至优于自由输血组[3-6]。然而最近的RCT研究表明[7-8]:相比限制性输血,自由输血策略能够明显提高患者生存率。本研究的主要目的是通过Meta分析方法在围术期和危重症患者中采用自由输血和限制性输血策略对病死率进行评估,并提供最新的研究结果来揭示何种输血方式更加安全有效。
1 资料与方法
1.1检索策略 中文以“输血”“红细胞”“自由”“限制性”“策略”“临界值”为检索词,检索的数据库包括万方数据库、中国生物医学文献数据库、维普及中国知网,检索时间为建库至2017年3月之前的相关文献;英文以“blood transfusion”“red blood cell” “RBC”“threshold” “strategy” “liberal” “restrictive”为检索词,数据库包括Cochrane Library、PubMed、EMBASE、OVID和Web of Science,检索时间为建库至2017年3月之前的相关文献,没有特定语言限制。布尔逻辑(and、or、not)被用来联合或排除检索条件。
1.2文献纳入与排除标准
1.2.1纳入标准 同时满足以下条件:(1)实验设计均为RCT;(2)研究对象年龄均大于18周岁,且为围术期或危重症患者;(3)干预措施:试验组围术期或危重症患者采用自由输血策略,对照组的围术期或危重症患者则采用限制性输血策略;(4)结局指标:主要观察指标为病死率。
1.2.2排除标准 (1)非标准的试验研究设计及回顾性研究;(2)多次重复发表;(3)文献仅发表了摘要,无全文。
1.3文献筛选和资料提取 所有文献由两名研究员收集整理,并仔细阅读全文,为保证数据的准确性,所有数据均由两名研究员独立提取并交叉核对,如结果不一致,经过讨论或征求第三方意见解决。提取的数据主要为:纳入研究的基本信息、病例特征、Jadad评分各项及观察指标等数据。
1.4质量评估 为了评估纳入研究的质量和风险偏倚,本文质量评价主要采用Jadad评分量表[9](总分为5分,≥3分为高质量研究)进行评估,由两位研究者独自采用Jadad量表评分,评分项目主要包括:随机化序列的产生(0~2分)、盲法(0~2分)和退出/失访(0~1分)。
1.5统计学处理 采用RevMan5.3 软件(Cochrane知识与信息管理部门)进行Meta分析,结果都通过直接获取或者间接计算获得;计数及计量资料均采用相对危险度(RR)及95%置信区间(95%CI)表示;对纳入的研究资料先进行异质性分析,HIGGINS等[10]研究表明:(1)当I2>50%时,表示纳入的文献异质性明显,故应用随机效应模型进行效应量合并,需进一步找出异质性偏高的原因及来源,并需进行亚组分析、敏感性分析或最终排除异质性明显的文献;当I2<50%时,表示纳入研究资料异质性程度较低,故应用固定效应模型或随机效应模型进行效应量合并。若纳入的研究资料中存在退出或失访的病例,最终的研究数据需按照意向性分析(intention-to-treat anslysis,ITT)原则[11]进行处理;若纳入研究文献数量大于10篇,需绘制漏斗图,漏斗图被用来评估发表偏倚的风险,当P<0.05时表示差异有统计学意义;本荟萃分析是根据系统综述和荟萃分析优先报告条目(PRISMA)声明[12]进行数据分析。
2 结 果
2.1文献检索结果 本研究共检索到10 890篇相关的临床研究,通过阅读文章题目及摘要,排除综述、个案、评论、会议及与研究无关文章后共筛选出345篇文献并获取全文。通过阅读全文后共筛选出60篇随机对照实验研究,通过既先制定好的纳入排除标准,最终纳入27篇[4-8,13-34]高质量的RCT研究;其中22篇[5-8,13-30]文献Jadad评分(见表2)均大于3分,为高质量文献,5篇[4,31-34]文献Jadad评分相对较低(为1~2分),但这不会影响最终的研究结果。本次Meta分析共纳入患者12 050例(自由输血组6 083例,限制性输血组5 967例),其中16篇[4-8,13-17,22-25,30,34]文献中纳入的患者是处于围术期,11篇[18-21,26-29,31-33]文献中纳入的患者病情属于危重状态;限制性输血组输血的临界值为:血红蛋白(Hb)为7.0~9.7 g/dL,红细胞压积(Ht)为24%,贫血的症状或继续性休克;自由组输血的临界值为:Hb为8.9~11.3 g/dL,Ht为30%;但SO-OSMAN等[5]研究没有具体的输血临界值;BLAIR等[31]研究报道了自由输血使用的红细胞使用量。文献检索流程图详见图1,纳入文献的基本信息详见表1。
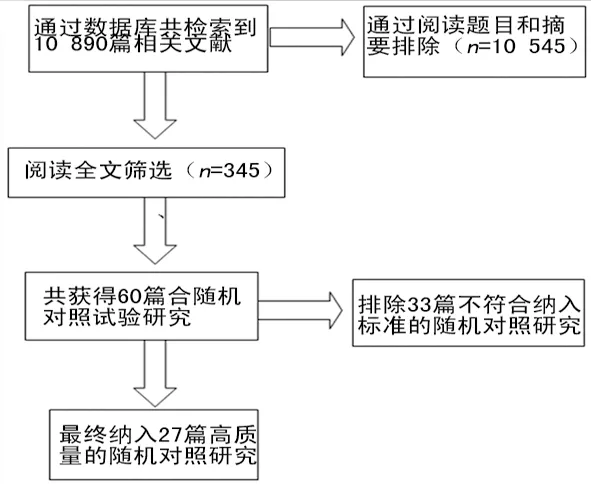
图1 文献检索及筛选

表1 纳入研究的基本情况

续表1 纳入研究的基本情况
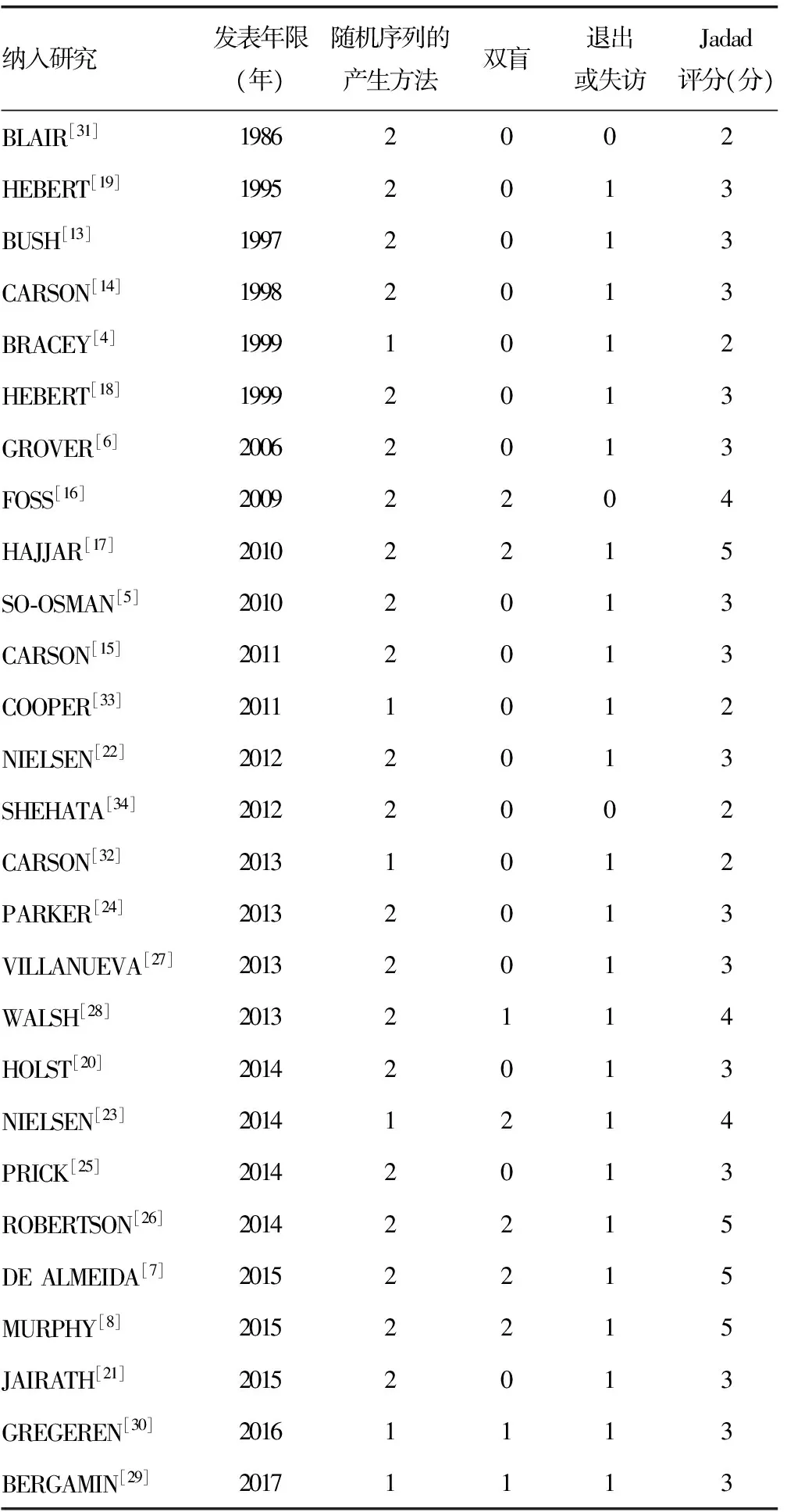
表2 纳入文献的质量评估
2.2Meta分析
2.2.1病死率 纳入的27篇[4-8,13-34]研究均报道了病死率,各研究间异质性程度较高(I2=73%),采用随机效应模型合并效应量,分析结果显示:RR=0.97,95%CI(0.83,1.13),P=0.69;自由输血组病死率为11.41%(694/6 083),限制性输血组为11.68%(697/5 967),自由输血组与限制性输血组输血后在病死率方面比较差异无统计学意义(P>0.05),见图2。
2.2.2围术期病死率 纳入的16篇[4-8,13-17,22-25,30,34]研究报道了围术期病死率,各研究间异质性程度较低(I2=22%),采用随机效应模型合并效应量,分析结果显示:RR=0.80,95%CI(0.62,1.03),P=0.08;自由输血组病死率为4.84%(181/3 738),限制性输血组为5.88%(220/3 743),自由输血组与限制性输血组输血后在围术期病死率方面比较差异无统计学意义(P>0.05),见图2。
2.2.3危重症患者病死率 纳入的11篇[18-21,26-29,31-33]研究报道了危重症患者病死率,各研究间有中度异质性(I2=49%),采用随机效应模型合并效应量,分析结果显示:RR=1.09,95%CI(0.90,1.33),P=0.37;自由输血组病死率为21.88%(513/2 345),限制性输血组为21.45%(477/2 224),自由输血组与限制性输血组输血后在危重症患者病死率方面比较差异无统计学意义(P>0.05),见图2。

图2 自由输血组与限制性输血组对病死率的森林图
2.2.4发表偏倚 研究间是否存在发表偏倚的风险,主要采用漏斗图进行检验;本研究共纳入27篇RCT文献,绘制的漏斗图基本对称,表明本研究存在发表偏倚的可能性相对较小,见图3。

图3 自由输血组与限制性输血组对病死率的漏斗图
3 讨 论
围术期患者与危重症患者在病情的病理生理学机制上有着很大区别,主要体现于贫血症状。对于危重症患者而言,反复的胃肠道出血及侵入性的操作都会加重危重症患者的贫血程度,随之可伴随凝血功能障碍、溶血、铁代谢异常及营养不良等不良事件的发生[35]。然而,对于围术期患者而言,手术过程中主要关注Hb量,而Hb量主要取决于血液的丢失量及稀释程度[36];围术期患者的贫血通常是急性失血,然而危重症患者的贫血大部分是长期慢性消耗的过程,病因相对复杂,机体对贫血的耐受能力相对较强[35]。因此,本研究将围术期与危重症患者进行亚组分析,探究不同的临床输血策略对患者病死率的影响是否存在差异。
本研究结果与大部分研究结论相一致,自由输血相比限制性输血,并不能显著提高成年患者的生存率[3,37];然而,FOMINSKIY等[38]研究表明:自由输血策略能够提高围术期成年患者的生存率,其研究在对围术期患者采用OR值合并效应量,采用了OR值,围术期效应量合并结果P=0.05,并不能说明自由输血相比限制性输血对于围术期患者病死率的差异有统计学意义,因此,该研究结果可信度较差。本研究纳入近年来发表的RCT[29-30],Meta分析过程中采用RR值合并效应量,最终得出的结果可信度较高。限制性输血策略拥有降低医疗花费,减少因过多输血带来的不良反应,减少血液供应等优势[39]。我国目前血液资源日益紧缺,合理输血才是解决目前缺血困境的直接有效措施;本研究的主要的意义为临床合理输血提供了最新的循证医学证据,限制性输血策略是指导临床合理输血较为理想的方法。
但本研究仍存在一些不足之处:(1)大部分纳入的研究因未实施盲法,Jadad评分相对较低,文献质量相对不高,在一定程度上影响了Meta分析结果的可靠性和真实性;(2)纳入的各研究在限制性输血和自由输血的标准上不完全一致,存在一些混杂因素,本研究不能完全避免。
综上所述,自由输血相比限制性输血对围术期或危重症成年患者而言,均不能显著提高患者的生存率,限制性输血策略是指导围术期或危重症患者输血较为理想的方法。
[1]TAKEI T,AMIN N A,SCHMID G,et al.Progress in global blood safety for HIV[J].J Acquir Immune Defic Syndr,2009,52(Suppl 2):S127-131.
[2]HOPEWELL S,OMAR O,HYDE C,et al.A systematic review of the effect of red blood cell transfusion on mortality:evidence from large-scale observational studies published between 2006 and 2010[J].BMJ Open,2013,3(5):e002154.
[3]WANG Y S,SHI X L,WEN M Q,et al.Restrictive versus Liberal blood transfusion in patients with coronary artery disease:a meta-analysis[J].Curr Med Res Opin,2017,33(4):761-768.
[4]BRACEY A W,RADOVANCEVIC R,RIGGS S A,et al.Lowering the hemoglobin threshold for transfusion in coronary artery bypass procedures:effect on patient outcome[J].Transfusion,1999,39(10):1070-1077.
[5]SO-OSMAN C,NELISSEN R,TE S R,et al.A randomized comparison of transfusion triggers in elective orthopaedic surgery using leucocyte-depleted red blood cells[J].Vox Sang,2010,98(1):56-64.
[6]GROVER M,TALWALKAR S,CASBARD A,et al.Silent myocardial ischaemia and haemoglobin concentration:a randomized controlled trial of transfusion strategy in lower limb arthroplasty[J].Vox Sang,2006,90(2):105-112.
[7]DE ALMEIDA J P,VINCENT J L,GALAS F R,et al.Transfusion requirements in surgical oncology patients:a prospective,randomized controlled trial[J].Anesthesiology,2015,122(1):29-38.
[8]MURPHY G J,PIKE K,ROGERS C A,et al.Liberal or restrictive transfusion after cardiac surgery.[J].N Engl J Med,2015,372(11):997-1008.
[9]JADAD A R,MOORE R A,CARROLL D,et al.Assessing the quality of reports of randomized clinical trials:is blinding necessary?[J].Control Clin Trials,1996,17(1):1-12.
[10]HIGGINS J P,THOMPSON S G,DEEKS J J,et al.Measuring inconsistency in meta-analyses[J].BMJ,2003,327(7414):557-560.
[11]LEWIS J A.Statistical principles for clinical trials(ICH E9):an introductory note on an international guideline[J].Stat Med,1999,18(15):1903-1942.
[12]MOHER D,LIBERATI A,TETZLAFF J,et al.Preferred reporting items for systematic reviews and Meta-Analyses:the PRISMA statement[J].J Clin Epidemiol,2009,62(10):1006-1012.
[13]BUSH R L,PEVEC W C,HOLCROFT J W.A prospective,randomized trial limiting perioperative red blood cell transfusions in vascular patients[J].Am J Surg,1997,174(2):143-148.
[14]CARSON J L,TERRIN M L,BARTON F B,et al.A pilot randomized trial comparing symptomaticvs. hemoglobin-level-driven red blood cell transfusions following hip fracture[J].Transfusion,1998,38(6):522-529.
[15]CARSON J L,TERRIN M L,NOVECK H,et al.Liberal or restrictive transfusion in high-risk patients after hip surgery[J].N Engl J Med,2011,365(26):2453-2462.
[16]FOSS N B,KRISTENSEN M T,JENSEN P S,et al.The effects of Liberal versus restrictive transfusion thresholds on ambulation after hip fracture surgery[J].Transfusion,2009,49(2):227-234.
[17]HAJJAR L A,VINCENT J L,GALAS F R,et al.Transfusion requirements after cardiac surgery:the TRACS randomized controlled trial[J].JAMA,2010,304(14):1559-1567.
[18]HÉBERT P C,WELLS G,BLAJCHMAN M A,et al.A multicenter,randomized,controlled clinical trial of transfusion requirements in critical care.Transfusion Requirements in Critical Care Investigators,Canadian Critical Care Trials Group[J].N Engl J Med,1999,340(6):409-417.
[19]HÉBERT P C,WELLS G,MARSHALL J,et al.Transfusion requirements in critical care.A pilot study.Canadian Critical Care Trials Group[J].JAMA,1995,273(18):1439-1444.
[20]HOLST L B,HAASE N,WETTERSLEV J,et al.Lower versus Higher Hemoglobin Threshold for Transfusion in Septic Shock[J].N Engl J Med,2014,371(15):1381-1391.
[21]JAIRATH V,KAHAN B C,GRAY A,et al.Restrictive versus Liberal blood transfusion for acute upper gastrointestinal bleeding(TRIGGER):a pragmatic,open-label,cluster randomised feasibility trial[J].Lancet,2015,386(9989):137-144.
[22]NIELSEN K,DAHL B,JOHANSSON P I,et al.Intraoperative transfusion threshold and tissue oxygenation:a randomised trial[J].Transfus Med,2012,22(6):418-425.
[23]NIELSEN K,JOHANSSON P I,DAHL B,et al.Perioperative transfusion threshold and ambulation after hip revision surgery:a randomized trial[J].BMC Anesthesiol,2014,14(1):89.
[24]PARKER M J.Randomised trial of blood transfusion versus a restrictive transfusion policy after hip fracture surgery[J].Injury,2013,44(12):1916-1918.
[25]PRICK B W,JANSEN A J,STEEGERS E A,et al.Transfusion policy after severe postpartum haemorrhage:a randomised non-inferiority trial[J].BJOG,2014,121(8):1005-1014.
[26]ROBERTSON C S,HANNAY H J,YAMAL J M,et al.Effect of erythropoietin and transfusion threshold on neurological recovery after traumatic brain injury:a randomized clinical trial[J].JAMA,2014,312(1):36-47.
[27]VILLANUEVA C,COLOMO A,BOSCH A,et al.Transfusion strategies for acute upper gastrointestinal bleeding[J].N Engl J Med,2013,368(1):11-21.
[28]WALSH T S,BOYD J A,WATSON D,et al.Restrictive versus Liberal transfusion strategies for older mechanically ventilated critically ill patients:a randomized pilot trial[J].Crit Care Med,2013,41(10):2354-2363.
[29]BERGAMIN F S,ALMEIDA J P,LANDONI G,et al.Liberal versus restrictive transfusion strategy in critically ill oncologic patients:the transfusion requirements in critically ill oncologic patients randomized controlled trial[J].Crit Care Med,2017,45(5):766-773.
[30]GREGERSEN M.Postoperative red blood cell transfusion strategy in frail anemic elderly with hip fracture.A randomized controlled trial[J].Dan Med J,2016,63(4):B5221.
[31]BLAIR S D,JANVRIN S B,MCCOLLUM C N,et al.Effect of early blood transfusion on gastrointestinal haemorrhage[J].Br J Surg,1986,73(10):783-785.
[32]CARSON J L,BROOKS M M,ABBOTT J D,et al.Liberal versus restrictive transfusion thresholds for patients with symptomatic coronary artery disease[J].Am Heart J,2013,165(6):964-971.e1.
[33]COOPER H A,RAO S V,GREENBERG M D,et al.Conservative versus Liberal red cell transfusion in acute myocardial infarction(the CRIT Randomized Pilot Study)[J].Am J Cardiol,2011,108(8):1108-1111.
[34]SHEHATA N,BURNS L A,NATHAN H,et al.A randomized controlled pilot study of adherence to transfusion strategies in cardiac surgery[J].Transfusion,2012,52(1):91-99.
[35]WATSON S,KENDRICK K.Management of anaemia and blood transfusion in critical care - implementing National guidelines in ICU[J].BMJ quality improvement reports,2014,3(1):521-525.
[36]MCLELLAN S A,MCCLELLAND D B,WALSH T S.Anaemia and red blood cell transfusion in the critically ill patient[J].Blood Rev,2003,17(4):195-208.
[37]CURLEY G F,SHEHATA N,MAZER C D,et al.Transfusion triggers for guiding RBC transfusion for cardiovascular surgery:a systematic review and meta-analysis[J].Crit Care Med,2014,42(12):2611-2624.
[38]FOMINSKIY E,PUTZU A,MONACO F,et al.Liberal transfusion strategy improves survival in perioperative but not in critically ill patients.A meta-analysis of randomised trials[J].Br J Anaesth,2015,115(4):511-519.
[39]WILLIAMSON L M,DEVINE D V.Challenges in the management of the blood supply[J].Lancet,2013,381(9880):1866-1875.
