肾部分切除术与肾癌根治术对T1b期肾癌临床价值的Meta分析
2018-01-23马佳男高宝山位海建
马佳男,高宝山,位海建,安 伟
(吉林大学第一医院,吉林 长春130021)
治疗局限性肾癌的金标准是肾癌根治术(radical nephrectomy,RN)。随着人们对健康的持续改善的意识和现代影像技术的广泛应用,早期、无症状小肾癌诊断率持续提高,保存肾单位的肾部分切除术(partial nephrectomy,PN)在泌尿外科手术中快速发展,成为了治疗T1a期肾癌的新标准。临床资料证明,在直径≤4 cm肾癌治疗中,PN与RN并无临床疗效的差异,而且PN能避免不必要肾单位的破坏[1,2],然而PN是否可作为治疗大小4-7 cm的T1b期肾肿瘤的首选治疗方法仍具有很大争议。因此,我们进行Meta分析以评估PN和RN在T1b期肾细胞癌(RCC)患者中的临床疗效,并比较总生存期(OS)、无复发生存期(RFS)、癌症特异性存活率 (CSS)、局部复发和远处转移,并为T1b期肾细胞癌的治疗提供循证医学证据。
1 资料与方法
1.1数据来源和检索策略
计算机检索CKNI数据库、万方数据库、维普数据库、Medline、Pubmed、Cochrane图书馆。检索时间:各数据库自建库至2016年12月01日。检索文献:关于PN和RN治疗T1b期肾癌临床效果的国内外公开发表的文献。检索文种:限制为中文和英文。
1.2搜索关键字
英文检索词:“partial nephrectomy”、“nephron sparing surgery”、“radical nephrectomy”、“renal cell carcinoma”、“T1b”、“pT1b”。中文检索词:“肾部分切除术”、“肾单位保留术”、“肾癌根治术”、“肾细胞癌”、“T1b”、“pT1b”。
1.3文献纳入标准与排除标准
1.3.1纳入标准 研究PN和RN治疗T1b期肾细胞癌的临床数据;无论是随机化的还是盲法的,无论是开放手术还是腹腔镜手术;不限年龄、国籍、种族,语种限制为英文和中文;无明确手术禁忌症的患者。
1.3.2排除标准 无法找到原始数据或者原文的文献;排除孤立肾、多发肾癌;样本量过小的文献;随访时间不超过5年的文献;重复报告的文献;结局不能合并的文献;排除合并其他肿瘤的患者。
1.4资料提取
所有文献均由2位评价员经过全文阅读后提取相关资料,如果出现意见不统一的资料由2位评价员相互讨论或者由第3位评价员介入讨论分析。
1.5统计学方法
本文采用Cochrane协作网提供的RevMan5.3软件对行PN及RN的肾癌患者5年及10年总生存率(OS),5年及10年无复发生存率(RFS),5年及10年癌症特异性生存率(CSS),局部复发率、远处转移率8项观察指标进行Meta分析,并且使用相对危险度(relative risk,RR)以及95%可信区间(confidence interval,CI)进行描述性分析。采取Q检验和I2检验明确有无异质性,经Q检验若无明显统计学异质性(P>0.10或者P≤0.10且I2≤50%),选用固定效应模型(fixed effect model,FE)进行分析;若有统计学异质性(P≤0.10且I2>50%),则选用随机效应模型(random effect model,RE)。在所选文献Meta分析的情况下,漏斗图可以用于评价其发表偏倚。
2 结果
2.1纳入研究的文献检索结果
严格按照纳入和排除标准,最后达标的研究文献15篇(表1),共纳入33262例肾癌患者,其中PN患者3756例,RN患者28506例,患者年龄、性别、肿瘤大小均无统计学差异(P>0.05)。对纳入的15篇文献采用NOS量表行质量评价,结果选择的研究对象具有较好的代表性,组间可比性良好,随访资料完整,随访时间均大于5年。
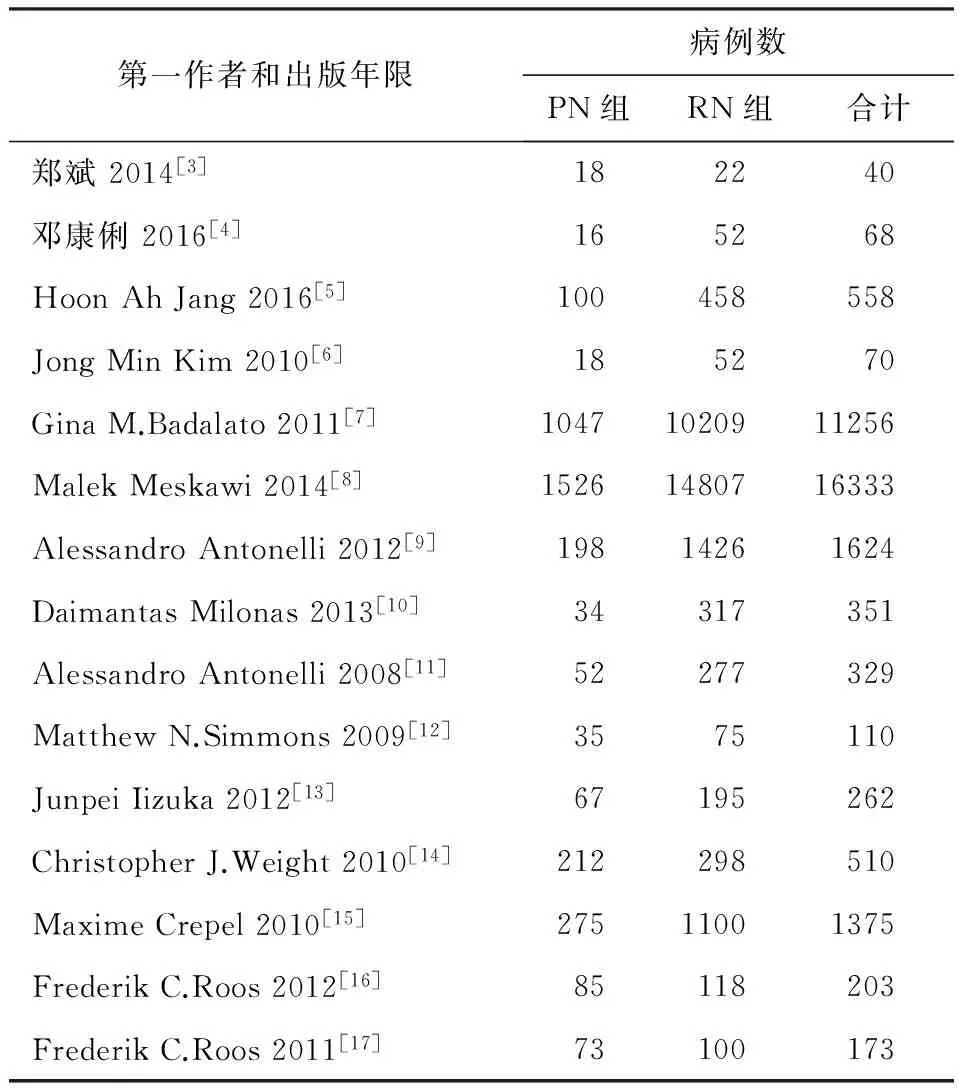
表1 纳入研究文献的基本情况
2.2两组患者术后临床疗效的Meta分析
对行PN及RN手术的肾癌患者,术后5年及10年总生存率(OS)、无复发生存率(RFS)、癌症特异性生存率(CSS) 和局部复发率、远处转移率8项观察指标Meta分析结果见表2。表中给出了每项观察指标纳入研究文献数、PN及RN患者数、各项研究异质性检验结果及采用的效应模型、Meta分析提示的合并的RR值及95%CI、PN和RN治疗T1b期肾癌术后5年及10年各指标差异的统计检验结果。其中6项指标PN组与RN组没有显著性差异(P>0.05),只有2项指标(术后10年CSS、术后肿瘤远处转移率)PN组与RN组有显著性差异(P<0.05)。
图1是PN与RN治疗T1b期肾癌5年OS的森林图,提示两组总生存率无统计学差异(P=0.19)。图2是两组患者术后10年CSS的森林图,提示PN组术后10年癌症特异性生存率优于RN组(P<0.0001),余6图略。
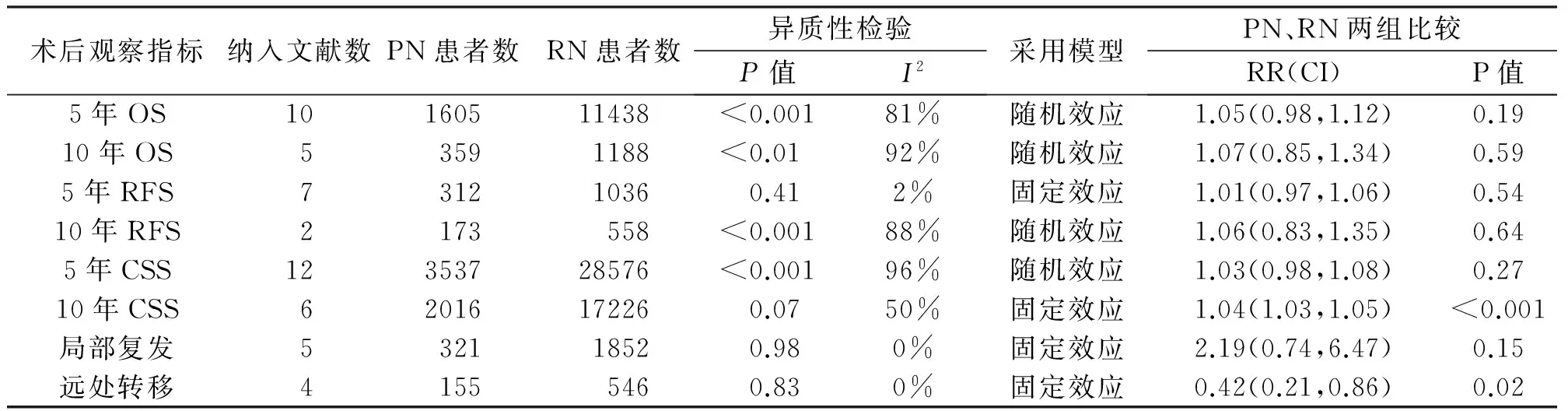
表2 PN和RN治疗T1b期肾癌术后8项指标的Meta分析
注:OS总生存率,RFS无复发生存率,CSS癌症特异性生存率

图1 PN与RN治疗T1b期肾癌5年OS的森林图
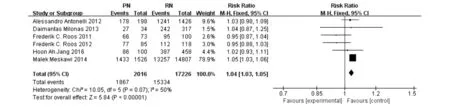
图2 PN与RN治疗T1b期肾癌10年CSS的森林图
3 讨论
常规的RN将患侧肾脏全切后,不可避免的会出现一些问题。如整体肾单位的快速减少,对侧肾脏代偿性出现高滤过、高血流灌注、高血压等血流动力学变化,可出现蛋白尿,进而出现肾脏功能损伤,少数患者甚至会因此出现肾功能衰竭,增加心血管并发症的发生率,影响患者术后长期生活质量[18]。因此近年来,PN治疗T1b期肾癌的临床疗效越来越得到临床医生的重视。
PN不但切除了肿瘤本身,而且保存了更多正常的肾单位,提高了患者术后的生活质量,减低了心血管疾病和肾衰的发病率[19]。在2007版欧洲泌尿外科协会(European Association of Urology)指南中明确指出:PN可作为肿瘤直径≤4 cm肾癌的标准治疗方式[20]。
对肿瘤直径4-7 cm的肾癌患者,手术方式是选择PN还是RN目前在临床上仍存在较大的争议,尚未有明确的定论。但随着腹腔镜器械的不断改进、达芬奇机器人的出现、术者操作经验的逐渐积累,PN临床应用的适应症可以放宽到肿瘤直径4-7 cm的肾癌。JANQ等[5]的研究证明治疗T1b期肾癌,PN组肾衰的发生率低于RN组。
目前的研究多为单独的及回顾性的研究,得出的结论差异较大,无法为临床提供充分循证学证据。为T1b期肾癌治疗方式提供有效证据,因此我们进行Meta分析的方法评价其术后效果。本研究Meta分析的结果提示:PN和RN治疗的T1b期肾癌患者5年、10年OS,5年、10年RFS,5年CSS及局部复发均无统计学差异;但PN组患者的10年癌症特异生存率(CSS)优于RN组,可能由于PN保存了更多的肾单位,降低了肾功能不全及其他并发症的发生率;PN组患者的远处转移发生率低于RN组,可能是因为有些纳入的研究未匹配肿瘤分级、癌细胞分化程度等情况,该结果的证实还需要更多临床研究提供依据。
随机对照试验(randomized controlled trials,RCT)是为Meta分析提供最好的研究数据。但是由于伦理学的问题,临床上的RCT很难实现,多数为回顾性的研究。本文虽然严格按照纳入和排除标准进行文献筛选,且纳入的均为公开发表的文献,样本量较大,但还是有可能存在很多混杂因素及偏倚,造成文献存在异质性。本文通过漏斗图分析发表偏倚以及采取Q检验和I2检验其异质性,从而确保了结果的准确性。
Meta分析显示,PN组T1b期肾癌患者在10年CSS、远处转移的发生率优于RN组,不仅避免了不必要肾单位的破坏,而且降低了肾功能衰竭、心血管疾病等并发症的发病率。 总之,PN是临床上治疗T1b期肾细胞癌安全有效的手术方法。我们相信,随着更多高质量的RCT出现,PN治疗T1b期肾癌的的临床疗效会得到进一步的证实。
[1]Patard JJ,Shvarts O,Lamj S,et al.Safety and efficacy of partial nephrectomy for all T1 tumors based on an interational multicenter experience[J].J Urol,2004,171(6):2181.
[2]Zini L,Perrotte P,Capitanio U,et al.Radical versus partial nephrectomy:effect on overall and noncancer mortality[J].Cancer,2009,115(7):1465.
[3]郑 斌,朱伟智,姚许平,等.保留肾单位手术与根治性肾切除术治疗T1b期肾癌疗效比较[J].现代实用医学,2014,26(10):1211.
[4]邓康俐,李有元,崔殿生,等.部分切除术与根治术治疗pT1bN0M0期肾癌的临床疗效对比[J].肿瘤防治研究,2016(10):883.
[5]Jang HA,Kim JW,Byun SS,et al.Oncologic and functional outcomes after partial nephrectomy versus radical nephrectomy in T1b renal cell carcinoma:A multicenter,matched case-control study in korean patients[J].Cancer Res Treat,2016,48(2):612.
[6]Kim JM,Song PH,Kim HT,et al.Comparison of Partial and Radical Nephrectomy for pT1b Renal Cell Carcinoma[J].Korean J Urol,2010,51(9):596.
[7]Badalato GM,Kates M,Wisnivesky JP,et al.Survival after partial and radical nephrectomy for the treatment of stage T1bN0M0 renal cell carcinoma (RCC) in the USA:a propensity scoring approach[J].BJU Int,2012,109(10):1457.
[8]Meskawi M,Becker A,Bianchi M,et al.Partial and radical nephrectomy provide comparable long-term cancer control for T1b renal cell carcinoma[J].Int J Urol,2014,21(2):122.
[9]Antonelli A,Ficarra V,Bertini R,et al.Elective partial nephrectomy is equivalent to radical nephrectomy in patients with clinical T1 renal cell carcinoma:results of a retrospective,comparative,multi-institutional study[J].BJU Int,2012,109(7):1013.

[11]Antonelli A,Cozzoli A,Nicolai M,et al.Nephron-sparing surgery versus radical nephrectomy in the treatment of intracapsular renal cell carcinoma up to 7cm.[J].Eur Urol,2008,53(4):803.
[12]Simmons MN,Weight CJ,Gill IS.Laparoscopic radical versus partial nephrectomy for tumors>4 cm:intermediate-term oncologic and functional outcomes[J].Urology,2009,73(5):1077.
[13]Iizuka J,Kondo T,Hashimoto Y,et al.Similar functional outcomes after partial nephrectomy for clinical T1b and T1a renal cell carcinoma[J].Int J Urol,2012,19(11):980.
[14]Weight CJ,Larson BT,Gao T,et al.Elective partial nephrectomy in patients with clinical T1b renal tumors is associated with improved overall survival.[J].Urology,2010,76(3):631.
[15]Crépel M,Jeldres C,Perrotte P,et al.Nephron-sparing surgery is equally effective to radical nephrectomy for T1BN0M0 renal cell carcinoma:a population-based assessment[J].Urology,2010,75(2):271.
[16]Roos FC,Brenner W,Thomas C,et al.Functional analysis of elective nephron-sparing surgery vs radical nephrectomy for renal tumors larger than 4 cm[J].Urology,2012,79(3):607.
[17]Roos FC,Brenner W,Müller M,et al.Oncologic long-term outcome of elective nephron-sparing surgery versus radical nephrectomy in patients with renal cell carcinoma stage pT1b or greater in a matched-pair cohort[J].Urology,2011,77(4):803.
[18]Russo P,Huang W.The medical and oneological rationale for partial nephrectomy for the treatment of T1 renal cortical tumors[J].Urol Clin North Am,2008,35(4):635.
[19]Wuer E,Burgu B,Gokc MI,et al.Comparison of radical and partial nephrectomy in terms of renal function:A retrospective cohort study[J].Scand J Urol Nephrol,2011,45(1):24.
[20]Ljungberg B,Hanbury D C,Kuczyk M A,et al.Renal cell carcinoma guideline[J].Eur Urol,2007,51(6):1502.
