2010—2015年糖化血红蛋白检测结果分析
2018-01-16薛凤凤
薛凤凤
中国人民解放军国防大学门诊部,北京 100091
近年来,随着糖尿病(DM)的发病人数急剧增长,糖尿病并发症和死亡率呈快速增长。2015年全球糖尿病患者数为4.15亿,预计2040年将达到6.42亿,而我国有糖尿病患者1.139亿,居世界首位。糖尿病已成为不得不正视的问题,同时其并发症亦愈演愈烈[1]。糖化血红蛋白(HbA1c)是人体血液中的血红蛋白和血糖相结合的产物,反应120 d内血糖的平均水平,HbA1c已成为了DM诊断的金标准。选取2010-2015年HbA1c检测结果为研究对象,评估糖尿病患者体内血糖水平和监测用药情况有一定的作用,现报道如下。
1 资料与方法
1.1 一般资料
选取2010-2015年HbA1c检测结果作为研究对象,年龄18~70岁。根据糖尿病诊断指南分为糖尿病组和非糖尿病组,并且排除肾病患者、严重贫血患者。两组研究对象的年龄、病程、性别等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
采集两组研究对象静脉血液约2 mL,并选择EDTA抗凝全血标本,采用仪器为伯乐Variant II糖化血红蛋白仪,其检测方法为高效液相色谱法。两组受检者空腹血糖检测,采用仪器为雅培I6200全自动生化分析仪,其检测方法为己糖激酶法。详细记录两组受检者的HbA1c和GLU的结果。
1.3 统计方法
应用SPSS 19.0统计学软件对资料进行统计,计量资料采用(x±s)的形式表示,两组之间采用独立样本t检验分析,计数资料以例数(n)表示,采用 χ2检验,检验标准为a=0.05。P<0.05为差异有统计学意义。
2 结果
2.1 采用检测空腹血糖的方法
糖尿病组和非糖尿病组组分别统计的例数,根据以上评价标准,阳性糖尿病组灵敏度为75.6%,特异性为51.7%。见表1。
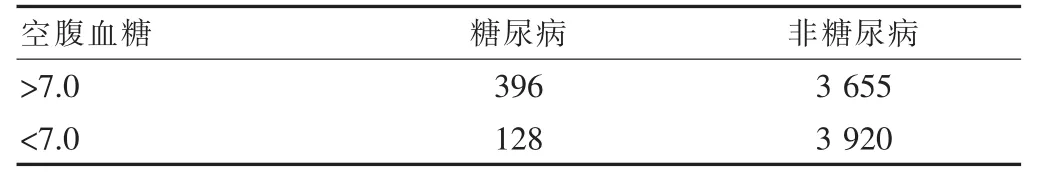
表1 空腹血糖检测结果分析
2.2 采用检测糖化血红蛋白的方法
糖尿病组和非糖尿病组组分别统计的例数,根据以上评价标准,阳性糖尿病组灵敏度为89.2%,特异性为81.9%。见表2。
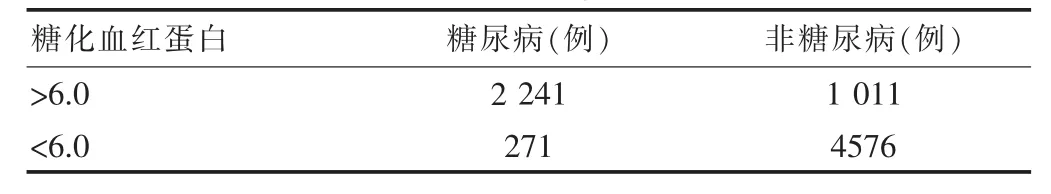
表2 糖化血红蛋白检测结果分析
2.3 两组数据分析
通过以上GLU和HbA1c两组比较,HbA1c结果统计灵敏度和特异性均高于GLU,两组比较,差异有统计学意义(P<0.05)。
3 讨论
糖化血红蛋白(HbA1c)是血红蛋白中两条β链N端的缬氨酸残基与葡萄糖非酶化结合而成[2]。HbA1c合成是不可逆结合,时间约120 d左右,随着红细胞消失而消失。其合成速率与红细胞中糖的浓度成正比。因此,HbA1c反映近2~3个月的血糖平均水平[3]。因其重复性好,不受近期饮食或药物影响,且便捷、稳定、操作简易。因此,HbA1c是糖尿病筛查、诊断、和治疗较好的监测指标。
2011年EASD公布全球糖尿病患者3.66亿,糖尿病患者增加心肌梗死、脑卒中的患病风险,糖尿病的并发症高[4]。有效的控制血糖是降低糖尿病并发症的唯一方式。 有关糖尿病的控制和并发症的研究表明[5]HbA1c水平增高会加大并发症的发病风险(视网膜病变、肾病、神经系统疾病等),反之,如果HbA1c水平降低将预示发生并发症的风险程度大大降低。在欧美等国家,认为对于糖尿病患者,HbA1c的水平最好控制在7.5%以下[6-8]。糖化血红蛋白的测定可以用于以下几个方面:①作为糖尿病长期血糖控制的监测,监测饮食和药物治疗的疗效,尤其在口服药物治疗效果不佳时,糖化血红蛋白的 测定有较高的价值[7]。②有助于防止或延缓糖尿病并发症的发生。③通过观察HbA1c指标可准确区分糖尿病和应急性高血糖。该研究通过对8 762例已确诊的糖尿病患者和非糖尿病患者13 248例的HbA1c及GLU进行分析,其结果显示糖尿病组的HbA1c水平明显高于非糖尿病组,二者之间差异有统计学意义(P<0.05)。研究表明,单独检测GLU对糖尿病的漏诊率高达80.0%,GLU联合HbA1c有效提高糖尿病检出率6.7%,原因在于空腹时血糖只能反应瞬时血糖浓度,不能反应整体血糖水平,空腹血糖浓度随HbA1c水平上升而上升,HbA1c能较为准确的反应患者整体血糖水平[9-11]。总之,HbA1c检测技术在临床中的应用范围广泛,提高糖尿病确诊率,不但可区别糖尿病与非糖尿病,还可对并发症发生起到一定的预防作用。
综上所述,由于糖尿病组的HbA1c水平与GLU值均高于非糖尿病组,即高于健康人群,故临床诊断糖尿病时,建议检测血糖的同时检测患者的HbA1c水平,通过分析检测结果可提升确诊率,避免产生误诊或漏诊现象。另外随着医疗水平的不断提升,临床医学的发展,临床对HbA1c测定的要求也越来越高,因此,为提高HbA1c测定质量,国家制订《糖化血红蛋白检测》卫生行业标准,制定了系统的技术规范原则。HbA1c测定质量将不断提高,以适应其临床应用发展的需要,为糖尿病诊断、筛查、监测疗效预防慢性并发症提供更可靠的依据。
[1]肖飞远,李红,荣秋心.关于糖化血红蛋白检测基础与临床意义的研究进展[J].标记免疫分析与临床,2005,12(2):114-116.
[2]王笠,李琳,王达,等.糖化血红蛋白的检测和临床应用[J].上海医学检验杂志,2003,18(2):119-120.
[3]陆祖谦,许樟荣.糖化血红蛋白在糖尿病诊断中的作用[J].中国糖尿病杂志,2009,17(8):579-581.
[4]戴晓灵,糖化血蛋白在糖尿病诊治中的应用[J].检验医学与临床,2008,5(6):373-374.
[5]王学通,刘礼乐,蔡奕斌.糖化血红蛋白在糖尿病诊治中的应用研究[J].当代医学,2012,18(12):16-17.
[6]王陆荣,刘婷芝,成小英.空腹血糖联合糖化血红蛋白检测筛查对糖尿病的临床价值[J].临床医学工程,2014(12):1589-1590.
[7]古达清,朱长清,吴伟琼,等.糖化血红蛋白和糖化血清白蛋白联合检测在糖尿病中的筛查价值[J].现代生物医学进展,2014(9):1709-1712.
[8]李青,吴松华,屠印芳,等.评价糖尿病患者住院期间降糖疗效的有效指标—糖化血清白蛋白[J].上海医学,2009,32(12):1083-1085.
[9]薛声能,程桦.糖化血红蛋白的研究进展[J].国际内科学杂志,2008,35(10):586-589.
[10]闫威,姜海燕.糖化血红蛋白检测在糖尿病监测中的价值[J].中国现代药物应用,2010,4(8):169.
[11]侯英楠,黄金英,沈淑波.糖尿病糖化血红蛋白测定200例临床分析[J].哈尔滨药,2012,32(2):102-103.
