高脂血症相关性胰腺炎患者血清脂肪酶升高特点及其与血脂的关系
2018-01-16刘月宾
刘月宾
近十余年来,随着经济水平的提升带来的物质丰富及饮食结构的调整,高脂血症的发病率逐年升高,而由高血脂诱发的急性胰腺炎已逐渐成为继胆石性、酒精性以外的第三大原因。目前研究认为高脂血症相关性胰腺炎(hyperlipidemicpancreatitis)的发生主要与血清三酰甘油(Triglyceride,TG)水平显著升高有关[1、2],而与血清胆固醇水平无明显相关,故又称为高TG血症性胰腺炎(hypertriglyceridemicpancreatitis)。胰脂肪酶是水解甘油三酯的最重要的酶,因此通过比对血清脂肪酶及血清淀粉酶在高脂血症相关性胰腺炎及非高脂血症相关性胰腺炎中的升高特点了解血清脂肪酶在高脂血症相关性胰腺炎中的特异性,及甘油三酯水平对高脂血症相关性胰腺炎的血清脂肪酶水平的影响。
1 资料与方法
1.1 一般资料 将我科2015年1月-2016年12月共两年内收治的280例急性胰腺炎患者,依据2014年急性胰腺炎诊治指南的诊断标准(急性胰腺炎并静脉乳糜状血或血甘油三酯(TG)>11.3mmol/L,可明确诊断。或血甘油三酯值为5.65-11.3mmol/L(500-1000mg/dl),但血清呈乳状,并排除引发胰腺炎的其他因素如胆道结石、微结石、Oddi括约肌功能障碍、药物性胰腺炎、细菌病毒感染等,可诊断为高脂血症性胰腺炎),根据病因分成两组,即高脂血组及对照组(非胆石、非高脂血、无明确酗酒、暴饮暴食)。
1.2 实验方法 对比两组入院时、治疗中及出院前的血清淀粉酶、脂肪酶水平变化,比较高脂血组入院时的不同血脂浓度的血清脂肪酶水平。比较不同合并症其高脂血症性胰腺炎复发情况。
1.3 统计方法 所有数据采用SPSS17.0统计软件进行分析,率的比较采用χ2 检验,计量资料采用相关性分析,以相关系数r表示,P<0.05为差异有统计学意义。
2 结 果
2.1 两组血淀粉酶及血脂肪酶升高特点比较 入院时及治疗中,高脂血症相关性胰腺炎组均以血脂肪酶升高为主,非高脂血症相关性胰腺炎组以血淀粉酶升高为主,两组差异具有统计学意义(P<0.001)。出院前两组比较,两组差异无统计学意义,见表1。2.2入院时高脂血症相关性胰腺炎组血脂浓度与血清脂肪酶水平的关联性 结果显示两者无相关关系(r=-0.028,P=0.795)。血脂肪酶与血脂浓度无正相关。
2.3 高脂血症相关性胰腺炎组复发率比较 既往及出院2年间复发例数为32例,复发率为42%。其中无合并症者复发4例,占12%,单纯合并高脂血症者复发10例,占31%,同时合并高脂血症、2型糖尿病、脂肪肝者复发18例,占56%。根据结果可见,同时合并高脂血症、2型糖尿病及脂肪肝的高脂血症相关性胰腺炎更易复发。
3 讨 论
血清淀粉酶及脂肪酶是诊断急性胰腺炎的诊断标准之一,但在非胰腺疾病如消化性溃疡穿孔、肠梗阻、阑尾炎、胆道感染等急腹症、腮腺炎中血淀粉酶也会升高。血清脂肪酶主要是由胰腺及其周围脂肪组织分泌,胰腺中脂肪酶的浓度是血清的20000倍,是肝脏及十二指肠和空回肠的100多倍,正常情况下极少量进入血液,急性胰腺炎时胰管阻塞,脂肪酶反流入血,导致血清脂肪酶升高。综合文献报道,血脂肪酶单独阳性检出率为80.65%,灵敏度91.8%,特异性为96.5%,而淀粉酶的单独阳性检出率为67.75%,灵敏度92.1%,特异性为89.6%[3],故血清脂肪酶对急性胰腺炎诊断的灵敏度及特异性均优于血清淀粉酶[4、5]。本文对两组淀粉酶及脂肪酶升高特点进行对比,发现高脂血症相关性胰腺炎组以血清脂肪酶升高为主,非高脂血症相关性胰腺炎组以血清淀粉酶升高为主,两者间差异有统计学意义。但在出院前两组脂肪酶及淀粉酶水平差异不大,无统计学意义。原因可能在于高脂血症相关性胰腺炎发病早期,血浆中存在一种能抑制血、尿淀粉酶活性,但对血脂肪酶无影响的因子[6、7], 导致部分患者血淀粉酶可以表现为不高或轻度升高,但该因子的来源及具体作用机制目前尚不明确,有待进一步研究。因此,早期诊断高脂血症相关性胰腺炎,血脂肪酶价值更高。
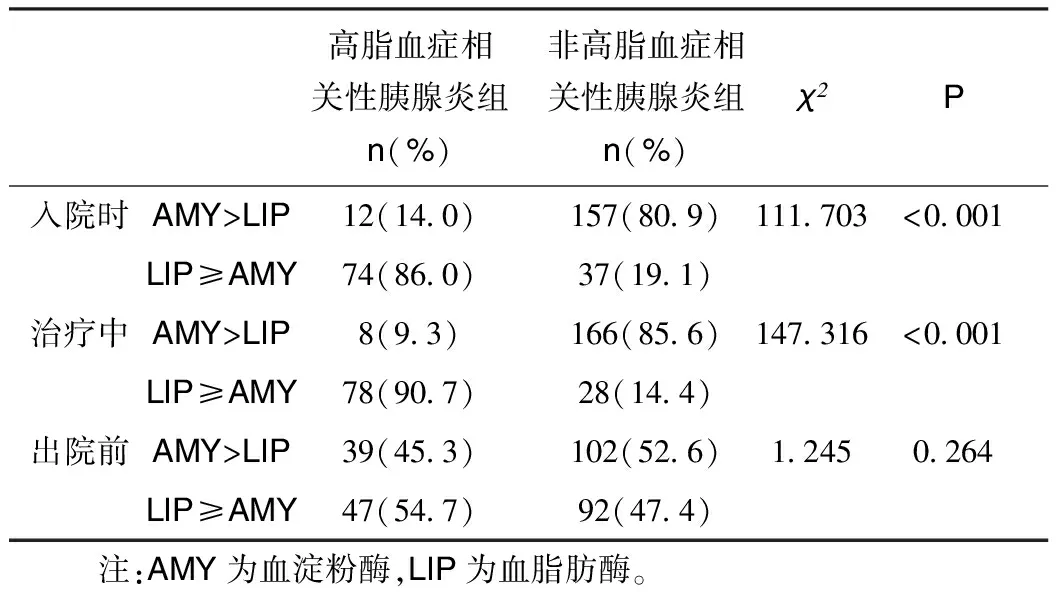
表1 两组血淀粉酶及血脂肪酶升高特点比较
高脂血症相关性胰腺炎的发生主要是与血清三酰甘油(TG)明显升高有关,与血清胆固醇无关。高甘油三酯既参与诱导了高脂血性急性胰腺炎的发生,同时也促进其发展。关于其诱发及加重急性胰腺炎的机制上目前尚无明确定论,较公认的机制如下[8]:1)游离脂肪酸及炎性反应:高TG产生过多的游离脂肪酸(FFA),FFA通过细胞膜过氧化反应,直接损伤胰腺腺泡细胞和毛细血管, 导致胰腺炎发生,进而引起瀑布式级联炎性反应,产生各种细胞因子和炎性介质,促进胰腺炎的发展。2)FFA使 腺泡细胞内pH下降, 在酸性环境中, 胰蛋白酶原激活加速, 加快腺泡细胞自身消化及加重胰腺的病理损伤。3)钙超载:FFA导致胰腺细胞钙超载,加重细胞损伤。4)胰腺微循环障碍:血清TG升高, 患者的血液黏滞度增高,毛细血管内乳糜微粒浓度增加促使血管发生栓塞,导致胰腺血液循环障碍,诱发胰腺缺血、酸中毒及坏死。因此高脂血症性急性胰腺炎与血清甘油三酯的升高紧密相关,血脂水平与高脂血症性急性胰腺炎严重程度呈正比[9、10]。
血清脂肪酶是脂肪代谢的关键酶, 通过水解极低密度脂蛋白中的TG和乳糜微粒来达到清除血TG的作用。胰脂肪酶被高浓度的甘油三酯激活,分解的游离脂肪酸过剩,促进胰腺炎的发生、发展。既往长期认为血脂肪酶活性高低不能反映急性胰腺炎的严重程度,本研究分析了血脂浓度与脂肪酶的关联性,结果显示两者并无相关,说明血清脂肪酶高低既不能反应疾病严重程度,也与血脂浓度无关。
YadavD[11]研究报道将血脂降至1000mg/dl,可有效防止高脂血症相关性胰腺炎的再次发作。而Pejic[12]则认为应将血脂水平控制在500mg/dl以下对预防急性胰腺炎的发作尤为重要。李慧丽、牛蕾[13,14]等人的研究同样表明了控制血脂水平可减少高脂血症相关性胰腺炎的复发。本研究结果显示了同时合并有高脂血症、2型糖尿病及脂肪肝者较单纯合并高脂血症及无合并症者更易复发高脂血症相关性胰腺炎。因此,长期有效的血脂控制(<5.65mmol/L)可较大程度的减少高脂血症相关性胰腺炎的发作频率,同时减少酒精的摄入、低脂饮食、良好的血糖控制,能极大程度地改善高脂血症相关性胰腺炎的预后,减少复发。
[1]杨龙菊. 高脂血症性急性胰腺炎的临床分析[J]. 中华全科医学, 2010, 8(5): 587-588.
[2]肖丽. 高脂血症性急性胰腺炎的临床分析[D]. 中国医科大学, 2012, 29(9): 610-611.
[3]唐权. 血清淀粉酶和脂肪酶测定在急性胰腺炎诊断中的价值[J]. 国际检验医杂志, 2016, 37(15): 2188-2189.
[4]杭永伦, 黄远帅. 血清脂肪酶测定对急性胰腺炎的诊断价值[J]. 检验医学, 2012, 27(6): 491-494.
[5]张超, 李宏宇, 郭晓钟, 等. 高脂血症性急性重症胰腺炎特征分析及治疗策略[J]. 现代生物医学进展, 2015, 15(11): 2076-2078.
[6]LINDBERG,D.A.Acutepancreatitisandhypertriglyceridemia[J].GastroenterologyNursing, 2009, 32(2): 75-82.
[7]OKERBERG,K.,LEE,M.Spuriouslynormalamylaselevelsinapatientwithacutepancreatitissecondarytohypertriglyceridemia[J].JAmBoardFamPract, 1999, 12(1): 68-70.
[8]梁志海, 唐国都. 高脂血症性急性胰腺炎发病机制的研究进展[J]. 国际消化病杂志, 2013, 33(1): 32-34.
[9]张淼, 刘彩灵, 蔡楚枝. 血脂水平同高脂血症性重症急性胰腺炎病情的相关性研究[J]. 吉林医学, 2016, 37(6): 1419-1421.
[10]陈江木, 房太勇, 梁奕志. 血脂水平对高脂血症性重症急性胰腺炎病情的影响[J]. 福建医药杂志, 2015, 37(2): 100-102.
[11]YADAV,D.,PITCHUMONI,C.S.Issuesinhyperlipidemicpancreatitis[J].JournalofClinicalGastroenterology, 2003, 36(1): 54-62.
[12]PEJIC,R.N.,LEE,D.T.Hypertriglyceridemia[J].JAmBoardFamMed, 2006, 19(3): 310-316.
[13]李慧丽. 肥胖、糖尿病、高脂血症与急性胰腺炎关系研究[D]. 山东大学, 2016.
[14]牛蕾, 葛春. 急性复发性胰腺炎与高脂血症的互为因果关系及临床特点[J]. 世界华人消化杂志, 2016(30): 4205-4210.
