输尿管癌的早期诊断及影像学特点*
2018-01-15李思江何云锋王德林吴小候
陈 娟,李思江,蒲 军,何云锋,王德林,吴小候
(重庆医科大学附属第一医院泌尿外科,重庆 400016)
输尿管癌是发生于输尿管尿路上皮的一种较为罕见的恶性肿瘤,据报道其约占所有泌尿系肿瘤的1%,上尿路肿瘤的25%[1],多见于中老年男性,男女比例为(2~4)∶1,多为单侧。虽然随着近年来对该病认识的深入以及诊断水平的提高,输尿管癌发病率有所提高,但仍不常见。输尿管壁较薄,且其淋巴组织丰富,与周围组织解剖关系密切,局部浸润与远处转在发病早期即可出现,故其预后较差。因此,早期诊断对输尿管癌尤为重要,可为后期治疗提供依据。本文探讨输尿管癌的典型临床表现及影像学特点,以提高输尿管癌的诊疗水平,现报道如下。
1 资料与方法
1.1一般资料 回顾性分析本科室2008年7月至2017年3月收治的28例输尿管癌患者,其中男22例,年龄46~78岁、平均(66.3±7.8)岁;女6例,年龄45~72岁、平均(64.8±6.2)岁;肿瘤均发生于单侧,左侧16例,右侧12例。
1.2方法 采用泌尿系B超,CT尿路造影(CTU),静脉尿路造影(IVU)+尿路平片(KUB),逆行肾盂造影,输尿管镜检+病理活检以及荧光原位杂交技术(FISH)进行诊断;手术方式为腹腔镜联合下腹部切口行患侧肾切除+输尿管全切+膀胱袖状切除术。
2 结 果
2.1临床表现 28例患者中腰痛16例(57.1%),肉眼血尿20例(71.4%),其中8例仅表现为无痛性全程肉眼血尿,4例仅表现为腰痛,12例表现为全程肉眼血尿伴腰痛,血尿皆出现于腰痛之前;患侧肾积水13例(46.4%);患侧梗阻上段输尿管扩张积水21例(75.0%);4例无任何临床表现均于体检时发现。
2.2影像学检查结果
2.2.1泌尿系B超检查 24例患者行B超检查发现输尿管占位16例,阳性率为66.7%。见图1。
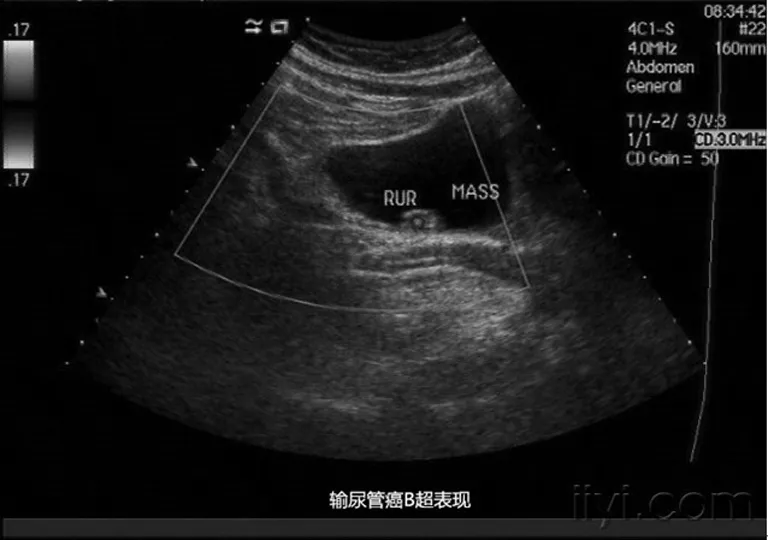
图1 输尿管癌B超检查的表现
2.2.2CTU检查 28例患者均行CTU检查,其中发现输尿管占位24例,阳性率为85.7%;有“快进快出”表现15例(62.5%)。见图2。
2.2.3IVU联合KUB检查 28例患者均行IVU+KUB检查,发现患侧输尿管充盈或缺损20例,为71.4%。见图3。
2.2.4逆行肾盂造影检查 8例患者行逆行肾盂造影检查,发现患侧输尿管明显充盈或缺损6例,为75.0%。见图4。
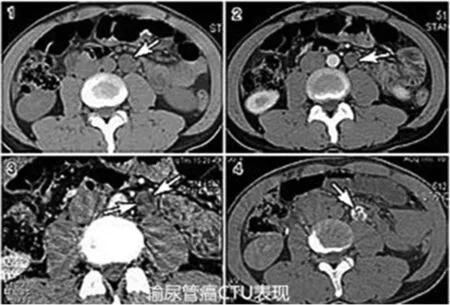
图2 输尿管癌行CTU检查的表现
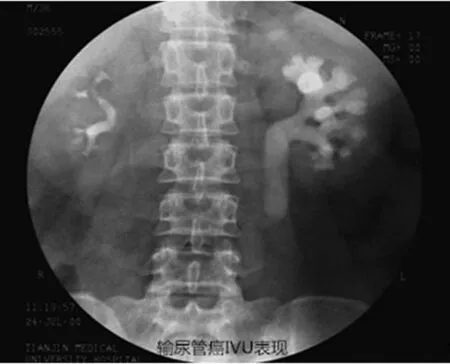
图3 输尿管癌行IVU检查的表现

图4 输尿管癌行逆行肾盂造影的表现
2.2.5输尿管镜检+病理活检 28例患者均行膀胱镜检+输尿管镜检,发现输尿管新生物26例(92.9%),病理活检证实为输尿管癌15例(57.7%)。见图5。
2.2.6FISH检查 28例患者行FISH检查,提示肿瘤细胞达到阈值18例,为64.3%。见图6。
2.3术后病理检查及随访结果 28例皆行腹腔镜联合下腹部切口输尿管癌根治性切除术,术后病理检查皆证实为输尿管癌,其中浸润性高级别尿路上皮癌20例,浸润性低级别尿路上皮癌8例。对28例患者采用电话及门诊复查方式进行随访,随访时间为24个月。结果成功随访22例。1例(4.5%)患者于术后第17个月发现膀胱肿瘤,入院后予以经尿道膀胱肿瘤电切术治疗。

图5 输尿管癌病理活检
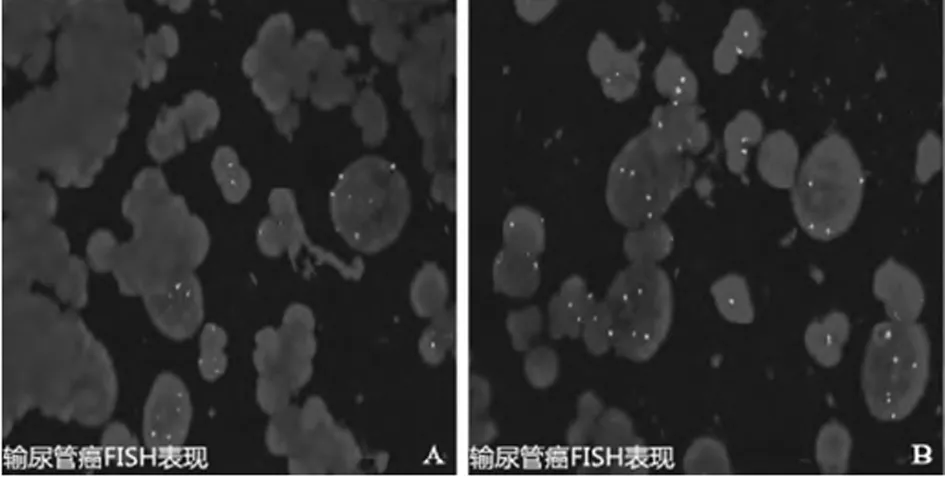
图6 输尿管癌行FISH检查的表现
3 讨 论
输尿管癌多数为移形细胞癌,少数为鳞状细胞癌或腺癌。肉眼血尿是输尿管癌早期最常见、同时也是最重要的症状,部分患者因肿瘤完全堵塞输尿管,导致肾积水或梗阻部位以上输尿管扩张积水,而有腰部胀痛、隐痛等不适。行B超或CTU检查可发现伴或不伴梗阻部位以上输尿管扩张积水及患侧轻、中度肾积水,出现重度肾积水或腰部包块者少见。尚有少部分患者由于肿瘤位于输尿管膀胱开口处,肿瘤刺激膀胱三角区而引起尿频、尿急等尿路刺激症状。输尿管癌的早期症状无特异性,容易导致患者忽视或置之不理,故早期诊断困难。
输尿管癌以影像学诊断为主。泌尿系B超检查不仅具有动态、方便、实时、无创、价廉等优点,还可以区分输尿管癌和阴性结石,因此可作为输尿管癌的初筛手段。本病泌尿系B超检查主要表现为输尿管腔内探及中等或低回声实性肿块,少数较大的肿瘤也可表现为强回声或混合回声。肿瘤边缘不规则、回声低于周围正常组织为本病的特点。可伴或不伴轻、中度肾积水,重度肾积水少见。本组行泌尿系B超检查24例,发现输尿管占位16例,检出率为66.7%。由于B超检查受操作者手法及经验,超声诊断仪分辨力,输尿管走行深入、管径相对较细,以及患者肠道积气等因素的影响,直径<1 cm的肿瘤常难以发现,检出率有限[2]。
CTU是一种基于肿瘤与积水的CT值的差异,采取图像后处理技术,进而取得满意的图像资料,以协助临床诊断及鉴别的高效的影像学检查方法。其不仅能够对泌尿系统空腔部分予以清晰、完整的显示,通过明确有无充盈或缺损、狭窄等问题来帮助临床医生判断病变部位,同时对肿瘤本身特点以及与周围组织关系亦可展开直接观察,确认淋巴结有无转移,亦可结合可疑部位不同时相的强化程度,帮助临床医生明确肿瘤血供、预估手术难度、判断肿瘤分期[3]。CTU检查快速、全面、分辨力高,已成为临床上确诊输尿管癌的一项重要影像检查技术。本研究28例患者均行CTU检查,其中24例发现输尿管腔内肿块,检出率为85.7%;有“快进快出”表现15例(62.5%)。
IVU+KUB检查空间分辨率高、简便、易行,且成本相对不高,临床应用广泛。本病常表现为偏心性充盈或缺损或杯口状梗阻,边界毛糙、不清。其功能多样,不仅可以分析肾脏功能,通过影像资料观察上尿路形态,还可通过有无输尿管充盈或缺损、破坏等间接征象来帮助判断输尿管有无病变。但当病变处于早期或检查结果不佳时,一些较小的肿瘤常难以检出。本研究28例患者全部行IVU+KUB检查,20例发现肾盂充盈或缺损,检出率71.4%。
逆行肾盂造影为有创操作,可在静脉尿路造影结果不佳时作为其补充检查方法。其亦能显示充盈或缺损等肿瘤征象,同时可通过气体双重造影以区别结核、结石。在检查的同时可以通过膀胱镜检查观察输尿管开口有无喷血、血块,膀胱有无累积等异常。本研究8例患者行逆行肾盂造影检查,6例发现输尿管充盈或缺损,检出率为75.0%。肿瘤完全堵塞输尿管腔时,导管无法顺利置入,不能注入造影剂,亦可导致逆行肾盂造影失败。
输尿管镜检虽为有创操作,但随着现代科技的发展,泌尿外科腔道设备不断更新,临床医师的操作技巧不断成熟,患者的不适度已大大减小,故其已成为诊断输尿管癌的又一常用且重要的检查方法。其可使检查者直接观察整个输尿管,明确病变的部位、大小、形态、外观、生长方式等,以帮助临床医师根据其临床经验对病变性质及程度作出早期的初步判断,同时可通过输尿管镜直接夹取可疑的病变组织行组织活检,为临床诊断及浸润程度的判断提供最直接的证据,帮助制订治疗方案及评估预后。GOEL等[4]于2003年就提出,一些低级别的早期输尿管肿瘤,以及对侧肾有病变、患者已行一侧肾切除或患者有全身性疾病不宜行大型手术者均可通过输尿管镜采取相对积极的治疗。本研究行输尿管镜检+病理活检28例,发现输尿管新生物26例,检出率为92.9%。但因此种方法所取组织通常较少较表浅,因肿瘤表面常伴坏死、出血、渗出等表现,病理活检也有少数的阴性结果。
FISH技术具有无创性、敏感度高、特异性强等优点,具有定性诊断的意义。其在尿路上皮肿瘤早期诊断及术后监测中均具有较高的应用价值,对高分级、高分期的尿路上皮肿瘤诊断价值更高[5-6]。本研究28例患者全部行FISH检查,阳性结果18例,检出率为64.3%。
输尿管癌在治疗上强调以肾、输尿管全长及膀胱袖状切除为标准术式[7]。传统的开放手术耗时长、创伤大、术中出血多、术后恢复时间长、并发症较多,对患者身体打击较大。CLAYMAN 等于 1991 年首次通过腹腔镜手术方式完成肾及输尿管全长切除术。此种术式与传统的开放手术相比,在减少术中出血,减轻术后疼痛,降低围术期并发症的发生方面具有明显优势。并且术后恢复快,切口美观,患者更易接受,使得腹腔镜手术在一些大型的医疗中心逐渐成为治疗上尿路移行细胞癌的标准术式。一些研究人员通过对比分析MEDLINE收录的1991-2004年的1 000余例腹腔镜和传统开放手术治疗尿路上皮癌的资料,显示腹腔镜组在减少术中出血量、术后康复时间方面明显优于传统开放手术组[8]。亦不断有国外报道认为腹腔镜联合下腹部切口肾、输尿管全长+膀胱袖状切除术与传统开放手术相比在疗效结果方面差异无统计学意义(P>0.05),但在术后进食、镇痛用药、术中出血及术后住院时间等方面明显优于传统开放手术[9-10]。随着现代科技的发展,腹腔镜手术器械也不断升级换代,且手术技术逐步成熟,泌尿外科腹腔镜技术已日趋成熟,腔镜手术逐渐替代传统开放手术成为主流[11]。
综上所述,肉眼血尿是输尿管癌的主要临床表现,可伴或不伴有腰痛。影像学检查常提示患侧肾积水、梗阻部位以上输尿管扩张积水等表现。输尿管镜检对输尿管癌的检出率最高,但由此方法所取的组织病理活检阳性率并不理想;CTU、逆行肾盂造影的检出率也较高,但均稍低于输尿管镜检+病理活检,泌尿系B超、IVU+KUB、FISH可作为输尿管癌的术后复查及初筛手段。联合运用CTU、输尿管镜检+病理活检,可提高输尿管癌的正确诊断率。目前输尿管癌以手术治疗为主,标准术式为腹腔镜联合下腹部切口输尿管癌根治术,切除范围包括患侧肾脏、全长输尿管及膀胱袖状切除。
[1]杨云杰、刘芑.原发性输尿管鳞状细胞癌1例并文献复习[J].中国当代医药,2016,23(24):161-162.
[2]冯宗承,刘逸飞,马春芝,等.几种影像学检查在原发性输尿管肿瘤诊断中的比较[J].山东医药,2007,47(4):55-56.
[3]王孝磊.CT检查在泌尿系肿瘤诊断中的应用价值[J].中国医药指南,2016,14(29):175-176.
[4]GOEL M C,MAHENDRA V,ROBERTS J G.Percutaneous management of renal pelvic urothelial tumors:long-term follow up[J].J Urol,2003,169(3):925-929.
[5]周怡,方强,陈志文,等.荧光原位杂交技术在尿路上皮肿瘤诊断中的临床应用[J].西部医学,2015,27(2):186-189.
[6]叶烈夫,黄水通,杨泽松,等.荧光原位杂交技术在上尿路尿路上皮癌诊断中的应用价值[J].福建医药杂志,2016,38(3):5-8.
[7]陈孝平,汪建平,秦新裕,等.外科学[M].北京:人民卫生出版社,2013:584.
[8]HATANO K,SATO M,TSUJIMOTO Y,et al.Primary mucosa-associated lymphoid tissue(MALT) lymphoma of the urinary bladder associated with left renal pelvic carcinoma:a case report[J].Hinyokika Kiyo,2007,53(1):57-60.
[9]XIAO J,LEI J,HE L,et al.Renal calculus complicated with squamous cell carcinoma of renal pelvis:Report of two cases[J].Can Urol Assoc J,2015,9(5/6):E310- E312.
[10]BOSCOLO-BERTO R,RADUAZZO D I,VEZZARO R,et al.Aggressive non-Hodgkin′s lymphoma mimicking unilateral transitional cell carcinoma of renal pelvis,The risk of making a diagnostic mistake[J].Arch Ital Urol Androl,2011,83(3):163-165.
[11]DASANU C A,ONG-BACAY A,CODREANU I.Newer developments in the therapeutics of the transitional cell carcinoma of renal pelvis[J].J Oncol Pharm Pract,2012,18(1):97-103.
