眼眶爆裂性骨折所致复视手术时机与术后效果的临床观察
2018-01-11
随着现代生活节奏和方式的改变、影像学检查手段的进步,眼科医生对疾病认识的深入而显得眼眶爆裂性骨折发生率日趋提高。眼眶爆裂性骨折的发生多是由于直径大于眶口的物体钝性打击前部眼眶软组织,导致眶内压急剧增高引起的眶壁薄弱处骨折而眶缘骨组织完整[1]。由于眶内软组织的崁顿或损伤,而发生眼球运动障碍、复视、眼球内陷、眶下神经分布区感觉障碍等一系列综合征。眼眶爆裂性骨折所致的复视多为伤后的主要临床症状,对正常的学习和生活造成严重的干扰。本研究对2013年至2015年单侧眼眶爆裂性骨折所致复视病例82例且经结膜切口入路修补眼眶爆裂性骨折的病例资料进行回顾性分析,观察伤后不同时期手术后视力、复视症状的治疗效果,并观察手术并发症,为眼眶爆裂性骨折所致复视的手术时机选择提供临床经验。
资料与方法
一、一般资料
选择我院2013年1月至2015年12月因眶爆裂性骨折所致复视并经结膜切口入路修补眼眶爆裂性骨折患者82例(82只眼),其中男性74例,女性8例,男女比例9.2:1。年龄在8~60岁间,平均年龄32岁;左眼56例,右眼26例。伤后距手术治疗时间9~125 d,平均14 d。依据伤后距离手术治疗的时间分为4组,见表1。术后平均随访3个月。
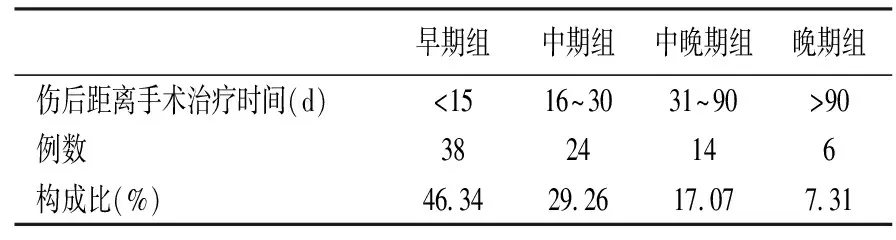
表1 82例眼眶爆裂性骨折病例分组
二、术前检查
所有患者均行眼眶CT扫描和三维重建,同时行眼部检查:包括视力(最佳矫正视力),常规检查眼前节及眼底情况。
1.眼矫正视力为0.12~1.0,平均0.8。
2.眼眶水平及冠状位CT诊断单纯一壁骨折38例(46.34%),两壁骨折43例(52.44%),见表2。
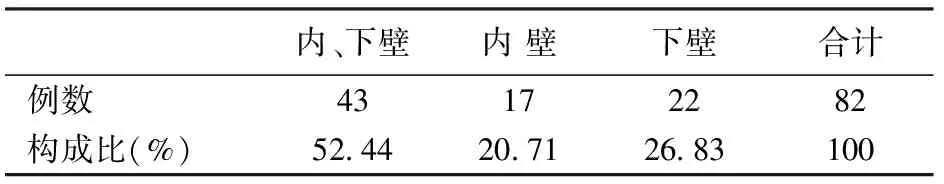
表2 82例眼眶爆裂性骨折解剖部位分类构成比
三、手术指证
视觉障碍性复视持续存在,1~2周无明显改善;CT影像见骨折区出现软组织密度影,眶内软组织、眼外肌脱入或崁钝骨折处。
四、手术方法
1.眶内植入材料选择:选择美国Medpor-高密度发泡聚乙烯种植体材料(美国Porex Sursical INC)6330、6331、7210型作为植入材料修补眼眶爆裂性骨折。
2.麻醉方法:全部病例采用全身麻醉。
3.切口选择:依据骨折部位不同选择不同手术入路,内壁下壁联合修补采用内下穹隆结膜切口并可依据情况延长至内眦部球结膜切口入眶;单纯内壁骨折修补采用内眦部泪阜切记处结膜切口入眶;单纯眶下壁骨折修补采用下穹隆结膜切口入眶。
4.手术过程:常规消毒双眼,用无损伤缝线做4条直肌牵引线,进行牵拉试验,观察哪条肌肉活动受限,将眼球用牵引线固定于切口的反方向,如修补下壁骨折,将牵引线向上方牵拉并固定,使眼球为上转状态。经相应的结膜切口入眶,用脑压板挡压眶内组织,自眶缘内侧切开骨膜,用骨膜剥离指游离眼眶骨膜,脑压板伸入骨膜下间隙,挡压眶内组织以易于暴露骨折处。探查眶壁骨折范围、眼外肌及其周围软组织、神经的损伤情况。充分松解崁顿的眼外肌及软组织,还纳崁顿于窦腔内的眶内组织,根据骨折范围选择适当体积的Medpor植入材料,修剪外形,使其四周无锐角,吸引器清除窦腔内及眶内积血,将修剪完成的Medpor植入骨缺损区,不留空缺。术中目测眼球突出度,使患眼突出度高于健侧2 mm为宜,若术前评估为重度眼球内陷,可适当提高患眼突出度,若不理想则可加大加厚填充材料。再次进行牵拉试验,观察限制肌肉是否被松解。紧密缝合眶缘骨膜,可吸收缝线连续缝合结膜,加压包扎术眼48 h,手术由同一手术医生完成。
5.术后处理:眼部常规换药,术后2 d打开加压包扎行眼球运动锻炼,给予静点抗生素及皮质类固醇类药物3~5 d。
五、手术疗效评价标准
1.视力下降:术后术眼视力较术前下降2行。
2.复视主观效果评价标准:治愈:复视症状完全消失;好转:复视症状较术前改善但仍残留复视;无效:复视症状无变化为无效,复视症状较术前加重为恶化。
3.疗效观察时间及观察指标:分别于术后2 d、1周、1个月、3个月观察视力及复视恢复情况,观察有无手术并发症发生。
六、统计学方法
采用SPSS18.0 for windows统计软件包进行数据统计分析。各组间计数资料采用χ2检验或Pearson χ2检验,P<0.05时认为差异性有统计学意义。
结 果
一、术后眼科情况
1.视力:术后2 d,术眼视力不同程度下降,随着眼刺激症状减轻,结膜组织水肿消退,眼睑肿胀的消退,视力逐渐恢复至术前水平,术后1个月后视力稳定。见表3。
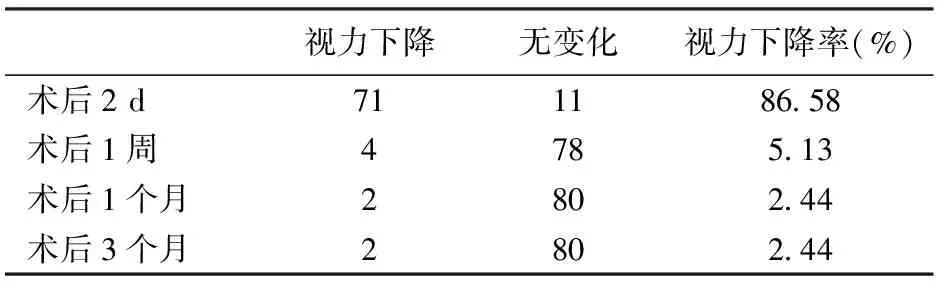
表3 82例眼眶爆裂性骨折术后不同观察时间视力情况
2.复视:术后2 d,复视症状较术前加重,随着术后恢复时间的延长,眶内软组织水肿消除,复视症状逐渐缓解或消失,见表4;术后不同观察时间4组病例复视治愈例数呈逐渐增加的趋势,见图1;术后3个月复视治愈率的比较,早期组的治愈率高于中晚期组和晚期组,有统计学意义 (χ2=27.43,ν=2,P<0.01),早期组与中期组治愈率无统计学意义(χ2=0.26,ν=1,P>0.05)。见表5。
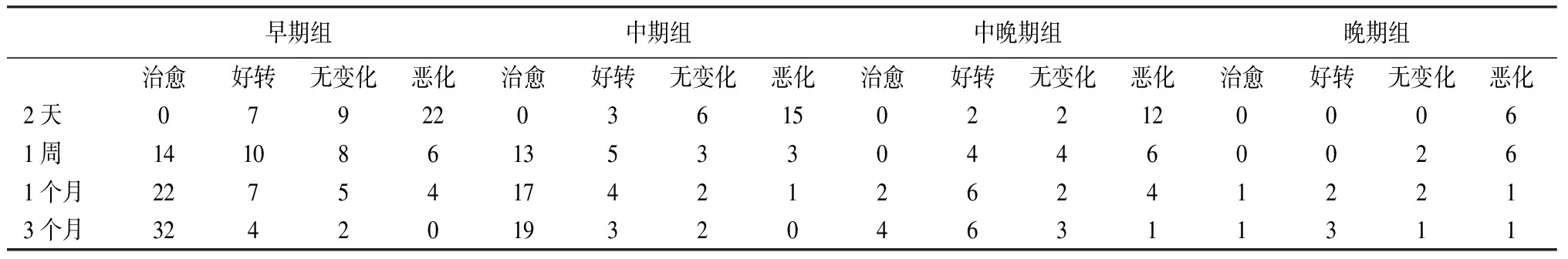
表4 82例眼眶爆裂性骨折术后不同观察时间各组复视恢复情况
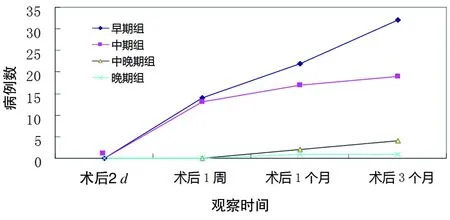
图1 4组病例术后不同观察时间复视治愈情况的变化趋势图
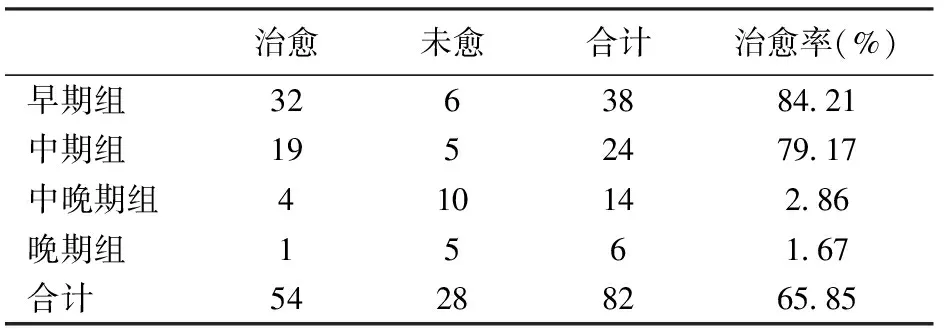
治愈未愈合计治愈率(%)早期组326388421中期组195247917中晚期组41014286晚期组156167合计5428826585
二、手术并发症
82例眶壁骨折修补术术后未观察到结膜切口瘢痕、结膜囊狭窄及睑球粘连;无视力丧失,视力下降者2例,占1.82%;1例眶下壁植入物向前上方移位,眼位抬高,复视加重,未观察到其他并发症发生。
讨 论
眼眶爆裂性骨折的发生多是由于直径大于眶口的物体钝性打击前部眼眶软组织,导致眶内压急剧增高引起的眶壁薄弱处骨折而眶缘骨组织完整[1]。由于眶内软组织的嵌顿或损伤,产生眼球运动障碍、复视、眼球内陷、眶下神经分布区感觉障碍等一系列综合征,导致外观畸形及眼外肌功能障碍。眼眶爆裂性骨折的手术治疗随着植入材料的不断更新,手术技术的不断改进,已经成为治疗眼眶爆裂性骨折的主要方法,国内外学者已经对手术的适应证达成共识[2]。
眼眶爆裂性骨折依据其骨折的位置、大小及临床表现选择不同的手术入径,常见的手术入径包括下睑缘皮肤切口、结膜切口、内眦部皮肤切口及鼻内镜下经筛窦和下睑缘切口联合入路等手术入路[3]。我院选择结膜做切口因为结膜组织富有弹性及韧性,具有丰富的疏松结缔组织,结构松弛,易于扩展[4],易于手术视野的暴露。结膜血运丰富,切口愈合快,可采用可吸收缝线连续缝合切口,术后可不拆除缝线。结膜切口较皮肤切口更接近眶缘,谨慎操作可不损伤眶隔,入眶后更容易分离眶骨膜,术中操作简单快捷,术后无手术可见瘢痕、眼睑退缩、下睑外翻、结膜囊狭窄及睑球粘连等手术并发症发生。
复视症状的改善与伤后距离手术治疗的时间密切相关。伤后的手术时机各家报道不一,尚有争议[5]。Winters 等[6]则主张爆裂性眼眶骨折的特有症状(眼球运动受限;眼球内陷和眶下神经分布区皮肤感觉障碍)出现1 个以上,不管有无Χ线的表现,均应立即探查。Dal Canto等回顾性分析眼眶下壁和或内壁爆裂性骨折在伤后14 d之内(早期组)与15~29 d(晚期组)行骨折修补手术的结果比较[7],58例患者依据伤后时间分为早期组与晚期组,两组术后复视发生分别为8.3%和4.6%,术后复视的缓解时间早期组平均9.7周,晚期组8.4周,没有统计学差异,需要再次手术治疗复视两组没有统计学差异,其认为晚期修补手术与早期修补效果没有差异性。本研究中把伤后30 d之内细分为早期组(<15 d),中期组(16~30 d),两组之间复视治愈率无统计学差异,与Dal Canto 等所得结论一致。早期手术组比中晚期及晚期组复视治愈率高,结果有统计学意义,早期组术后恢复快,效果明显,本研究所得结论与孙丰源等[8]结论一致。复视已经成为治疗眼眶爆裂性骨折手术的主要指征,笔者认为对于不缓解的复视,越早期手术效果越好,但由于早期眼睑及眶内软组织肿胀、积血,急性期伤眼呈“突出”状态,此时不易于手术,手术操作困难,一些学者认为伤后2周后待眶内水肿已基本消除利于手术操作。由于伤后药物的应用,缩短了眼睑肿胀、眶内水肿、积血的自然病程,这样我们可以把手术时机提前。笔者认为应在伤后2周之内手术,尤其对于松解崁顿的眼外肌有重要的意义,与李超[9]等研究结论一致,肌肉长时间的崁顿可致肌纤维供血障碍,导致肌细胞变性坏死及纤维化,即使手术松解崁顿的肌肉也不易改善症状。本组资料早期手术治愈率为84.21%,晚期手术治愈率仅为1.67%,早期组比中晚期及晚期组复视的治愈率差异性有统计学意义。因此早期手术可以尽早松解崁顿的眼外肌,恢复血液循环,减少肌纤维化和组织粘连。此外,恢复眼外肌解剖位置、手术操作的熟练程度、手术操作的时间与复视症状的恢复有关,手术操作时间越短,眶内软组织损伤越轻,术后恢复越快。本组资料术后2 d复视加重,这是因为术中一般使术眼高于对侧眼2 mm左右,此眼位此时是异常的,加上术中操作造成眶内软组织水肿、眼外肌牵拉、水肿以至术后2 d复视症状加重,随着术后恢复时间的延长,术后眼球运动训练,复视症状逐渐恢复,尚无一例术后复视需要眼外肌手术矫正。Harris等[10]认为对于眼眶骨折损伤范围大的需要早期修补,同时指出伤后有复视倾向更应该早些手术修补与本研究所得结论一致。
经结膜切口修补眼眶爆裂性骨折的并发症:术后无视力丧失,视力下降者2例,占1.82%。术后第2天打开加压包扎,眼睑肿胀、眼部刺激症状存在、结膜组织水肿,术后第2天术眼视力呈不同程度的下降,随着眼刺激症状减轻,结膜组织水肿消退,眼睑肿胀的消退,视力逐渐恢复至术前水平,术后1个月后视力稳定。2例视力下降者较术前下降3~4行,因伤后至手术时间>3个月,眶内组织粘连较重,手术操作困难,术后反应重所等因素所致;1例眶下壁植入物向前上方移位,眼位抬高,复视加重;无手术可见瘢痕;无下睑退缩、下睑外翻;无结膜切口瘢痕、结膜囊狭窄、睑球粘连;无内眦移位;无感染;无植入物排斥;无泪囊炎等手术并发症的发生。眼眶爆裂性骨折伤后视功能很少发生永久性视力的损伤,值得注意的应该是眼球内陷和复视[11]。
综上所述,眼眶爆裂性骨折所致不缓解的复视,应早期手术治疗,早期应用激素类药物联合减轻软组织肿胀药物,可以缩短眼部肿胀的自然病程,手术时机可在伤后眼部肿胀消退的2周内进行。
[1] Mommarts MY,Casselman JW.Assessment of the damages by orbital blow-out Fractures .Acta Chir(belg),1993,93:201-206.
[2] David E,E Holck,John D.Evaluation and treatment of orbital fractures. Elsevler ,Ine,2006,1:110-113.
[3] Zaid H,Baqain.Subtarsal Approach for orbital floor repair:a long-term follow -up of 12 cases in a jordanian teaching hospital american association of oral and maxillofacial surgeons.J Oral MaxillofacSurg,2008,66:45-50.
[4] 李凤鸣.中华眼科学(上册).北京:人民卫生出版社,2005:150.
[5] Farwell DG,Sires BS,Kriet JD,et al.Endoscopic repair of orbital blowout fractures :use or misuse of a new approach. Arch Facial Plast Surg,2007,9:427-433.
[6] Winters RL,Chastant R,Graham HD.When is immediate surgical intervention required for isolated orbital blowout fractures.Laryngoscope,2014,124:585-586.
[7] Dal Canto AJ,Linberg JV. Comparison of orbital fracture repair performed within 14 days versus 15 to 29 days after trauma. Ophthal Plast Reconstr Surg,2008,24:437-43.
[8] 孙丰源 宋国祥. 眼眶爆裂性骨折患者的手术疗效分析.中华眼科杂志,2002,38:648.
[9] 李超,郑波涛,李斌,等.经结膜爆裂性眼眶骨折修补术的手术时机.国际眼科杂志,2014,14:2085-2087.
[10] Harris GJ. Orbital blow-out fractures: surgical timing and technique. Eye,2006,20:1207-1212.
[11] Ryan Winters Ryan Chastant, H. Devon Graham When is immediate surgical intervention required for isolated orbital blowout fractures.Laryngoscope, 2014,124:3.
