入院应激性高血糖联合糖化血红蛋白对非糖尿病急性心肌梗死患者PCI治疗后中长期临床预后的影响
2018-01-06彭凌云刘安康丁怀胜王惠李原
彭凌云,刘安康,丁怀胜,王惠,李原
(四川省眉山市人民医院心内科,四川眉山620010)
入院应激性高血糖联合糖化血红蛋白对非糖尿病急性心肌梗死患者PCI治疗后中长期临床预后的影响
彭凌云,刘安康,丁怀胜,王惠,李原
(四川省眉山市人民医院心内科,四川眉山620010)
目的探讨入院应激性高血糖联合糖化血红蛋白(glycosylated hemoglobin A1c,HbA1c)对非糖尿病急性心肌梗死患者经皮冠状动脉介入(percutaneous coronary intervention,PCI)治疗后中长期临床预后的影响。方法入选452例行PCI治疗的非糖尿病急性心肌梗死患者,根据入院血糖(admission glucose,AG)及HbA1c浓度被分为4组:A组(AG<120 mg/dL+HbA1c<5.1%,n=113);B组(AG<120 mg/dL+HbA1c≥5.1%,n=114);C组(AG≥120 mg/dL+HbA1c<5.1%,n=108);D组(AG≥120 mg/dL+HbA1c≥5.1%,n=117)。主要终点包括全因死亡及非致死性心肌梗死,并对比各组患者基线、临床特征及其他主要心血管事件(major adverse cardiovascular events,MACE)的发生情况。结果所有患者的主要终点事件发生率为13.7%。与其他3组相比,D组患者的全因病死率(15.7%)、非致死性心肌梗死(6.8%)及其他MACE事件发生率(8.6%)均明显增高,差异有统计学意义(均P<0.05)。多因素分析入院高血糖合并高HbA1c浓度可作为主要终点事件发生的独立预测因子(HR=2.65;95%CI:1.17~6.58,P=0.02)。结论入院高血糖合并高HbA1c浓度可明显增加非糖尿病急性心肌梗死患者PCI治术后全因死亡、非致死性心肌梗死及其他MACE事件的发生率,并作为临床预后的独立预测因子。
心肌梗死;入院高血糖;糖化血红蛋白;临床预后
研究表明,入院应激性高血糖在非糖尿病急性心肌梗死(acute myocardial infarction,AMI)患者中较为常见,并作为住院及短期不良事件发生的重要预测指标之一,可增加患者住院全因病死率及主要心血管事件(major adverse cardiovascular events,MACE)发生的危险[1-2]。糖化血红蛋白(glycosylated hemoglobin A1c,HbA1c)是反映长期血糖控制的“金标准”之一,HbA1c浓度升高往往会增加糖尿病患者或非糖尿病患者发生心血管疾病的风险[3-4]。目前,有关入院高血糖合并高HbA1c浓度对非糖尿病AMI患者临床预后方面的研究甚少。本文通过对既往病例进行回顾性分析,旨在探讨入院应激性高血糖联合HbA1c对非糖尿病AMI患者经皮冠状动脉介入(percutaneous coronary intervention,PCI)治疗后中长期临床预后的影响。
1 资料和方法
1.1 一般资料
于2010年1月至2015年5月,连续入选452例在眉山市人民医院行PCI治疗的AMI患者。纳入标准如下:(1)超过30 min的持续性典型胸痛,ST段在连续2个心电图导联上出现至少0.2 mV的抬高,或者有新出现的左束支传导阻滞;(2)首次进行PCI治疗。排除标准如下:(1)既往有过心脏骤停;(2)1个月之内发生的脑卒中、严重肾脏疾病;(3)糖尿病患者,以及正在使用降糖药物的糖耐量受损者。入选患者根据入院血糖(admission glucose,AG)及HbA1c浓度被分为4组:A组作为对照组(AG<120 mg/dL+HbA1c<5.1%,n=113);B组(AG<120 mg/dL+HbA1c≥5.1%,n=114);C 组(AG≥120 mg/dL+HbA1c<5.1%,n=108);D组(AG≥120 mg/dL+HbA1c≥5.1%,n=117)。
1.2 方法
1.2.1临床资料采集详细记录心脏相关基线资料,如年龄、性别、体质量指数、原发性高血压(高血压)、高血脂、吸烟、心功能、用药情况等。同时详细采集入院时患者血液样本生化检测资料,包括血糖、肌酐及其他基线生化指标等。门诊或电话方式随访2年,观察发病2年内MACE的发生率。
1.2.2治疗方法所有患者术前均口服300 mg阿司匹林及300 mg氯吡格雷,所有患者均经桡动脉穿刺途径进行,并立刻应用肝素(10 000 IU);在左、右冠状动脉显影后,梗死相关动脉(IRA)处推注硝酸甘油200~300 μg,或钙离子拮抗剂以消除冠状动脉痉挛情况。PCI治疗后,所有患者均进入心脏重症监护病房(CCU)继续治疗,每日1 mg/kg低分子肝素皮下注射,终身口服100 mg/d阿司匹林,75 mg/d氯吡格雷使用至少1年;常规应用他汀类药物、美托洛尔及血管紧张素转移酶抑制剂(ACEI)等心血管药物。
1.2.3研究终点及定义主要终点事件包括全因死亡及非致死性心肌梗死,并对比各组患者基线、临床特征及其他MACE的发生情况。其他MACE事件包括心肌梗死后心绞痛、心力衰竭(纽约心脏协会心功能分级Ⅲ~Ⅳ级)、恶性室性心动过速等。
1.3 统计学分析
应用SPSS 13.0版软件进行数据分析。计量资料以()表示,采用t检验。计数资料以[n(%)]表示,采用卡方检验。以P<0.05为差异有统计学意义。
2 结果
2.1 各组临床基线资料、生化参数比较
各组年龄、性别、体质量指数、高血压、高血脂、吸烟、用药情况、缺血到血管开通时间等一般临床资料比较,差异无统计学意义(均P<0.05)。与对照组A组比较,C组和D组的肌酸激酶(creatine kinase,CK)峰值浓度更高,左心室射血分数较低,差异均有统计学意义(P<0.001)。血管造影显示,高HbA1c浓度的B组和D组中多支冠状动脉血管病变发生率明显较另外两组高,差异有统计学意义(P=0.02)。各组临床基线资料、生化参数比较,详见表1和表2。
2.2 各组终点事件发生率比较
所有患者的主要终点事件发生率为13.7%。与其他3组相比,D组的全因病死率(15.7%)、非致死性心肌梗死(6.8%)及其他MACE发生率(8.6%)均明显增高,差异有统计学意义(均P<0.05)。具体见表3。
2.3 主要终点事件多因素相关性分析结果
多因素Cox回归分析发现,年龄、体质量指数、血红蛋白、左心室射血分数等因素与主要终点事件发生存在明显相关性。以A组作为参照,入院高血糖合并高HbA1c可作为主要终点事件发生的独立预测因子(HR=2.65;95%CI:1.17~6.58,P=0.02),具体见表4。
表1 各组计量临床资料、生化参数比较 [±s]
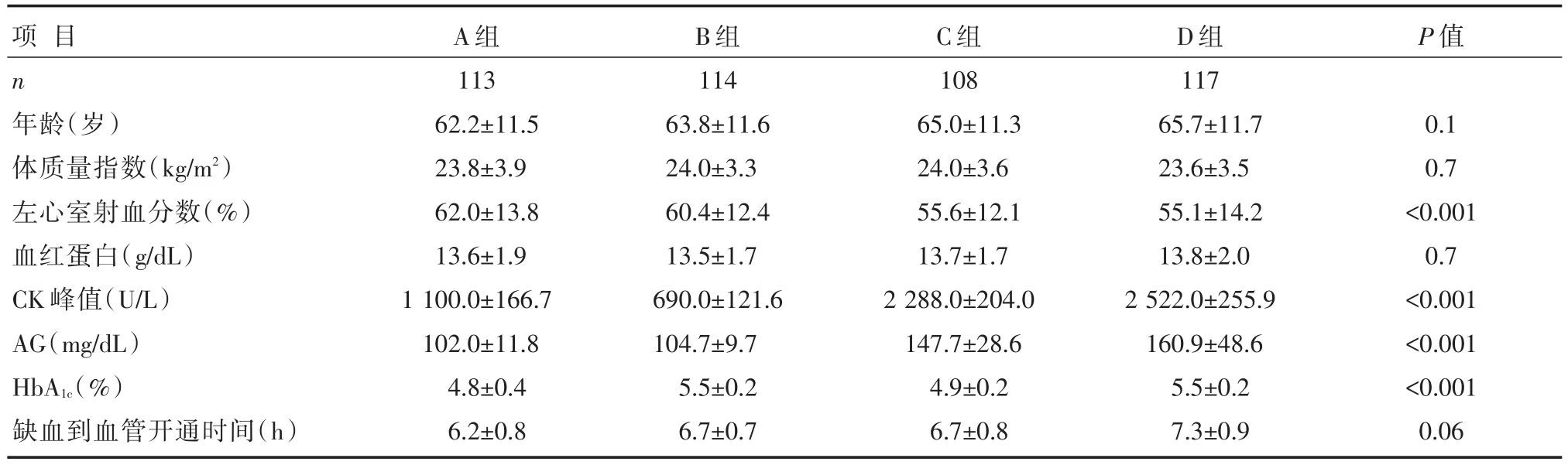
表1 各组计量临床资料、生化参数比较 [±s]
P值项目n年龄(岁)体质量指数(kg/m2)左心室射血分数(%)血红蛋白(g/dL)CK峰值(U/L)AG(mg/dL)HbA1c(%)缺血到血管开通时间(h)A组113 62.2±11.5 23.8±3.9 62.0±13.8 13.6±1.9 1 100.0±166.7 102.0±11.8 4.8±0.4 6.2±0.8 B组114 63.8±11.6 24.0±3.3 60.4±12.4 13.5±1.7 690.0±121.6 104.7±9.7 5.5±0.2 6.7±0.7 C组108 65.0±11.3 24.0±3.6 55.6±12.1 13.7±1.7 2 288.0±204.0 147.7±28.6 4.9±0.2 6.7±0.8 D组117 65.7±11.7 23.6±3.5 55.1±14.2 13.8±2.0 2 522.0±255.9 160.9±48.6 5.5±0.2 7.3±0.9 0.1 0.7<0.001 0.7<0.001<0.001<0.001 0.06
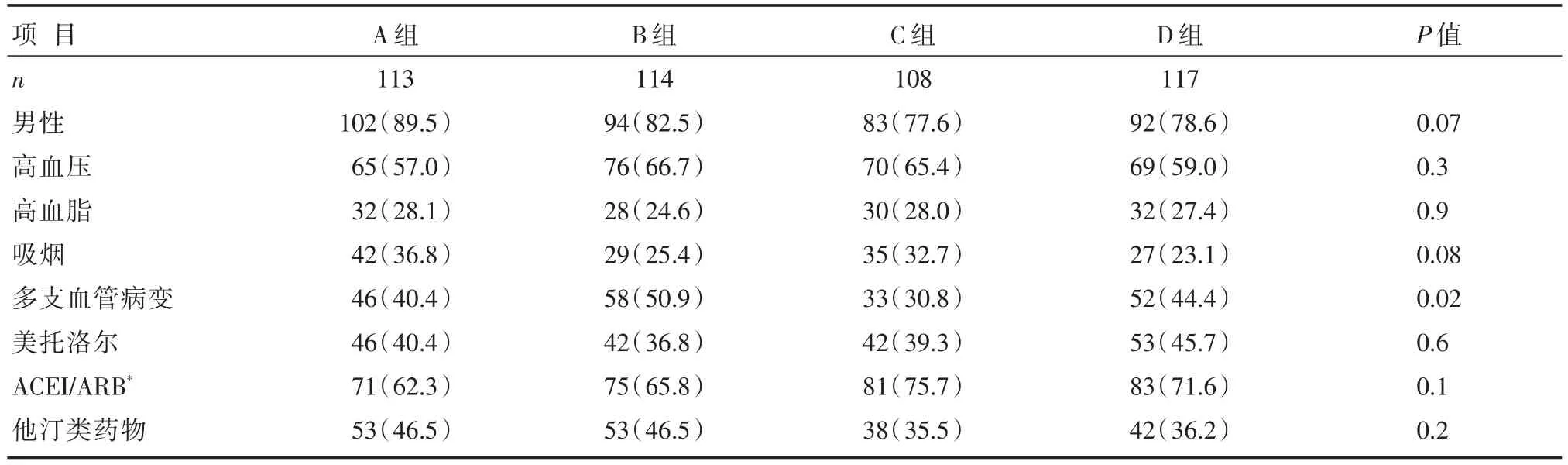
表2 各组计数临床资料、生化参数比较 [n(%)]
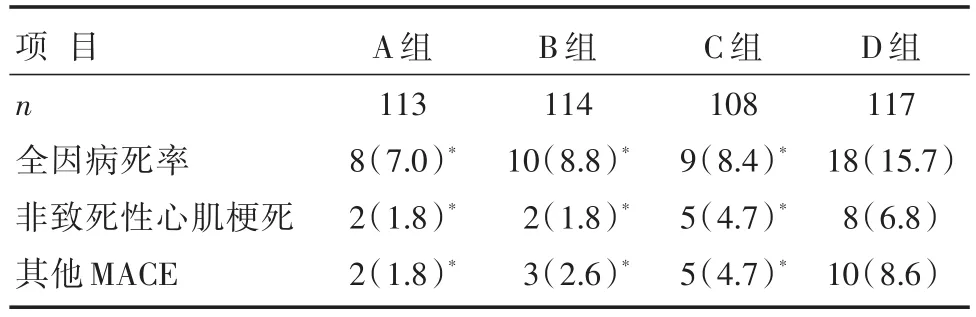
表3 各组终点事件发生率比较[n(%)]
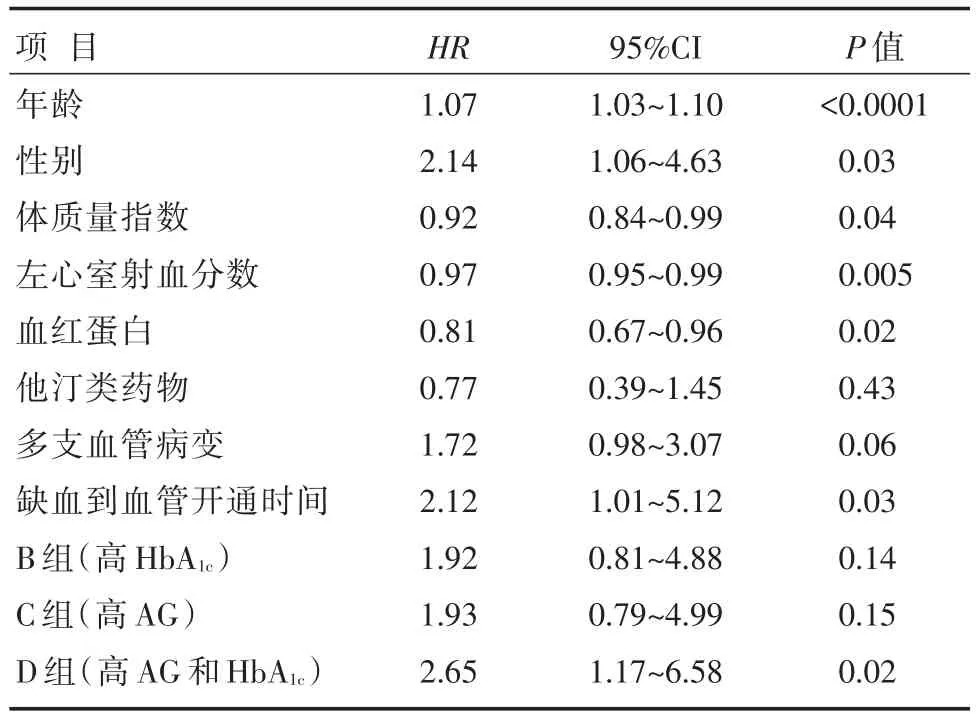
表4 主要终点事件多因素Cox回归分析结果
3 讨论
大量研究证明,入院高血糖可增加非糖尿病AMI患者住院病死率、心力衰竭及心源性休克的发生[1-2],这与我们研究相符;此外,Naber等[5]研究表明合并应激性高血糖的非糖尿病患者全因病死率较糖尿病患者高。HbA1c是反映长期血糖控制的“金标准”之一,HbA1c浓度升高往往会增加糖尿病患者或非糖尿病患者发生心血管疾病的风险[3-4]。本研究发现,入院高血糖合并高HbA1c浓度可明显增加非糖尿病AMI患者PCI治疗后全因死亡、非致死性心肌梗死及其他MACE事件的发生率;即使在纳入其他心血管常规因素后,也具有对中长期临床预后的独立预测作用(HR=2.65;95%CI:1.17~6.58,P=0.02)。其原因可能是高血糖使细胞黏附因子-1增高,引起毛细血管内白细胞聚集,缩短纤维蛋白原的半衰期,增加纤维蛋白肽A、凝血因子Ⅶ、增加血小板聚集,使血小板性血栓形成增加,并减少内皮依赖的血管舒张,从而使梗死范围扩大、心排血量减少,使患者更易心力衰竭。这与Timmer等[6]研究相似,平均随访3.3年的总全因病死率为10%;其多因素回归分析表明高HbA1c浓度是ST段抬高AMI患者不良临床预后的独立预测因子(HR=1.2;95%CI:1.0~1.3,P<0.01)。
一些潜在的机制可能解释我们的研究结果。入院应激性高血糖可减弱人体内皮依赖性血管扩张,诱导出现氧化应激状态,并影响血小板功能,从而干扰正常血管内皮功能[7]。高血糖状态可增加血管平滑肌细胞增殖和迁移[8]。高血糖是胰岛素分泌受损的反映,伴随着脂肪分解和游离脂肪酸的增加;而过量的游离脂肪酸通过增加心肌氧耗加速缺血心肌细胞不稳定性,导致室性心律失常的发生及心肌收缩力受损[9]。本研究中,高血糖组(C组和D组)的CK峰值浓度更高,左心室射血分数更低,差异均有统计学意义(P<0.001)。这些生化参数变化及功能受损将影响AMI患者临床预后[10-11]。本研究中血管造影显示,高HbA1c浓度的B组和D组患者中的多支血管病变发生率明显较另外两组高,差异有统计学意义(P=0.02)。Vander等[12]研究表明,多支血管病变可增加AMI患者全因病死率,且可作为心源性衰竭的独立预测因子(HR=7.4;95%CI:1.7~32.2,P<0.05)。
综上所述,入院高血糖合并高HbA1c浓度可明显增加非糖尿病AMI患者PCI治疗后全因死亡、非致死性心肌梗死及其他MACE事件的发生率,并作为临床预后的独立预测因子。
[1]CHANG J,ZHANG G,ZHANG L,et al.High admission glucose levels increase Fas apoptosis and mortality in patients with acute ST-elevation myocardial infarction:a prospective cohort study[J].Cardiovasc Diabetol,2013,15(12):171.
[2]LAZAROS G,TSIACHRIS D,VLACHOPOULOS C,et al.Distinct association of admission hyperglycemia with one-year adverse outcome in diabetic and non-diabetic patients with acute ST-elevation myocardial infarction[J].Hellenic J Cardiol,2013,54(2):119-125.
[3]STRATTON I M,ADLERr A I,NEIL H A,et al.Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes(UKPDS35):prospective observational study[J].BMJ,2000,321(7258):405-412.
[4]GOTO A,NODA M,MATSUSHITA Y,et al.Hemoglobin A1clevels and the risk of cardiovascular disease in people without known diabetes:a population-based cohort study in Japan[J].Medicine(Baltimore),2015,94(17):e785.
[5]NABER C K,MEHTA R H,JUMGER C,et al.Impact of admission blood glucose on outcomes of nondiabetic patients with acute ST-elevation myocardial infarction(from the German Acute Coronary Syndromes[ACOS]Registry)[J].Am J Cardiol,2009,103(5):583-587.
[6]TIMMER J R,HOEKSTRA M,NIJSTEN M W,et al.Prognostic value of admission glycosylated hemoglobin and glucose in nondiabetic patients with ST-segment-elevation myocardial infarction treated with percutaneous coronary intervention[J].Circulation,2011,124(6):704-711.
[7]PINTO D S,KIRTANE A J,PRIDE Y B,et al.Association of blood glucose with angiographic and clinical outcomes among patients with ST-segment elevation myocardial infarction(from the CLARITYTIMI-28 study)[J].Am J Cardiol,2008,101(3):303-307.
[8]XI G,SHEN X,MAILE L A,et al.Hyperglycemia enhances IGF-I-stimulated Src activation via increasing Nox4-derived reactive oxygen species in a PKCζ-dependent manner in vascular smooth muscle cells[J].Diabetes,2012,61(1):104-113.
[9]OLIVER M F.Sudden cardiac death:the lost fatty acid hypothesis[J].QJM,2006,99(10):701-709.
[10] FIOCCA L,GUAGlLIUMI G,ROSSINI R,et al.Characteristics and outcomes of patients with ST-segment elevation myocardial infarction excluded from the harmonizing outcomes with revascularization and stents in acute myocardial infarction(HORIZONS-AMI)trial[J].Am J Cardiol,2013,111(2):196-201.
[11] NIENHUIS M B,OTTERVANGER J P,DAMBRINK J H,et al.Comparative predictive value of infarct location,peak CK,and ejection fraction after primary PCI for ST elevation myocardial infarction[J].Coron Artery Dis,2009,20(1):9-14.
[12] VANDER SCHAAF R J,TIMMER J R,OTTERVANGER J P,et al.Long-term impact of multivessel disease on cause-specific mortality after ST elevation myocardial infarction treated with reperfusion therapy[J].Heart,2006,92(12):1760-1763.
Impact of admission hyperglycemia and glycosylated hemoglobin A1con clinical prognosis of non-diabetic patients with acute myocardial infarction after percutaneous coronary intervention
PENG Ling-yun,LIU An-kang ,DING Huai-sheng,WANG Hui,LI Yuan
(Department of Cardiology,Meishan City People′s Hospital,Meishan,Sichuan 620010,China)
ObjectivesTo investigate how do admission hyperglycemia and glycosylated hemoglobin A1c(HbA1c)affect clinical prognosis of non-diabetic patients with acute myocardial infarction(AMI)after primary percutaneous coronary intervention(p-PCI).MethodsWe retrospectively analyzed 452 consecutive non-diabetic patients with AMI.All patients were treated with p-PCI.Patients were divided into 4 groups according to the median values of admission glucose(AG)and HbA1c.Group A:AG<120 mg/dL+HbA1c<5.1%(n=113);Group B:AG<120 mg/dL+HbA1c≥5.1%(n=114);Group C:AG≥120 mg/dL+HbA1c<5.1%(n=108);Group D:AG≥120 mg/dL+HbA1c≥5.1%(n=117).The primary endpoint included a composite of all-cause death and non-fatal myocardial infarction.The 4 groups were compared with respect to baseline characteristics,clinical characteristics and other major adverse cardiovascular events(MACE).ResultsThe primary endpoint occurred in 13.7%of the participants.Compared with other groups,incidence of non-fatal myocardial infarction(6.8%),MACE(8.6%)and all-cause mortality(15.7%)were significantly higher in D group(P<0.05).On multivariate analysis,combination of elevated AG and HbA1cconcentrations was an independent predictor of the primary endpoint(HR=2.65;95%CI:1.17-6.58,P=0.02).ConclusionsIn patients with AMI undergoing p-PCI,who with combination of elevated AG and HbA1cconcentrations experienced a significantly higher incidence of non-fatal myocardial infarction,MACE and all-cause mortality.Combination of elevated AG and HbA1cconcentrations can act as an independent predictor of long-term clinical outcomes.
myocardial infarction;admission hyperglycemia;glycosylated hemoglobin A1c;clinical prognosis
R542.2+2
A
1007-9688(2017)06-0689-04
10.3969/j.issn.1007-9688.2017.06.11
彭凌云(1970-),男,副主任医师,研究方向为心内科冠心病、起搏器介入诊疗。
2017-01-09)
