椎间孔镜盘内活检在胸腰椎感染疾病中的应用*
2018-01-05徐仲阳吕超亮魏彦春
徐仲阳,吕超亮,王 倩,魏彦春
(山东省济宁市第一人民医院脊柱外科 272011)
·经验交流·
椎间孔镜盘内活检在胸腰椎感染疾病中的应用*
徐仲阳,吕超亮△,王 倩,魏彦春
(山东省济宁市第一人民医院脊柱外科 272011)
目的探索椎间孔镜盘内活检在胸腰椎感染疾病中的应用。方法将该院在2014年5月至2015年5月收治的胸腰椎感染患者84例,按照术式的不同,分为微创诊疗组41例及传统方法组43例。微创诊疗组采用椎间孔镜盘内活检联合经椎弓根椎体内药物灌注治疗,传统方法组采用传统的经皮穿刺、开放手术。观察两组不同的治疗效果。结果微创诊疗组的手术时间、术中出血量、术后下地时间、术后细菌培养阳性率、术后视觉模拟评分(VAS)均明显低于传统方法组,差异有统计学意义(P<0.05)。术后随访1年,发现微创诊疗组的椎体高度丢失率、后凸畸形Cobb角及椎间隙狭窄也均明显低于传统方法组,差异有统计学意义(P<0.05)。微创诊疗组对术式的总体满意度高达95.12%,显著优于传统方法组,差异有统计学意义(P<0.05)。结论椎间孔镜盘内活检治疗胸腰椎感染疾病具有手术时间短、术中出血少、改善疼痛及下地快速的优势,且能有效避免术后椎体塌陷、椎间隙狭窄及后凸畸形等后遗症。
椎间孔镜;活组织检查;感染;胸椎;腰椎
胸腰椎感染包括化脓性脊柱炎、椎间隙感染、脊柱结核及布氏杆菌病等,是一大类疾病,部分患者诊断及治疗困难,疗程长、预后差,甚至危及生命。主要发生在老年人及免疫缺陷患者,这些年发现年轻患者发病率正逐步增加[1-2]。成人的脊柱感染是从椎骨终板开始的,最常见的发病机制是泌尿系统、肺部、糖尿病足感染后,微生物通过血液传播引起,可形成椎间盘炎、椎体炎、硬膜外脓肿及椎旁脓肿等。该疾病的诊断金标准是病原学检查及病理学检查,而穿刺活检是取材的主要方法[3]。但由于传统的检查及治疗方法创伤和风险均较大、出血多、容易污染周围正常组织,而微创活检及病灶清除具有微创、安全、费用低等优势,也容易被患者接受,是一种合适的椎体及间盘病变组织学及细菌学诊治技术,椎间孔镜直视下的活检具有较高的阳性率。随着微创技术的发展,通过简单有效的办法解决脊柱感染的诊断及治疗问题成为临床发展的新方向,技术也日趋成熟[4]。故本院就2014年5月至2015年5月收治的胸腰椎感染患者84例展开研究,观察椎间孔镜盘内活检联合经椎弓根椎体内药物灌注治疗的优势,现报道如下。
1 资料与方法
1.1一般资料 本研究取得本院医学伦理协会委员商讨审批同意。对本院在2014年5月至2015年5月收治的胸腰椎感染患者84例进行研究。在治疗前,与患者及其家属说明本研究的目的,并得到知情许可。依从患者选择术式的意愿,将所有患者分成了微创诊疗组41例及传统方法组43例。微创诊疗组采用椎间孔镜盘内活检联合经椎弓根椎体内药物灌注治疗,传统方法组采用传统的经皮穿刺、开放手术。收集两组患者的临床资料,发现两组在男女比例、年龄、BMI、病程、感染部位及基础疾病等基本资料差异均无统计学意义(P>0.05),具有可比性,见表1。患者纳入标准:(1)有持续性后背、腰部痛;(2)不同程度的神经损伤症状;(3)查体发现胸腰椎有明显触痛,脊柱活动受限;(4)血常规中白细胞、中性粒细胞及红细胞沉降率明显升高;(5)行MRI检查显示受累脊柱及椎旁软组织的信号影改变。排除标准:(1)脊柱肿瘤者;(2)胸腰椎畸形、腰椎间盘突出、脊柱骨折等;(3)身体基本条件差,无法耐受手术者;(4)精神存在异常者。
1.2方法 (1)微创诊疗组:采用椎间孔镜盘内活检联合经椎弓根椎体内药物灌注治疗。具体如下:患者采取俯卧位,给予局部麻醉后,行椎间盘造影,利用穿刺针将导丝放入受感染的脊柱部位,再退出穿刺针,维持导丝于原位,利用手术刀做5~8 mm切口,插入导杆除去小关节突远端的骨质及局部上关节突,然后扩大椎间孔,通过C型臂透视并明确环锯位置。将环锯置于神经根下方及椎间盘水平,此时取感染灶行活检、做细菌培养,并在椎弓根椎体内行经验性抗菌药物灌注治疗。(2)传统方法组:采用传统的经皮穿刺、开放手术。两组患者术后均静脉输注相同的抗菌药物、营养支持、补充水合电解质等,并组织早期康复训练。
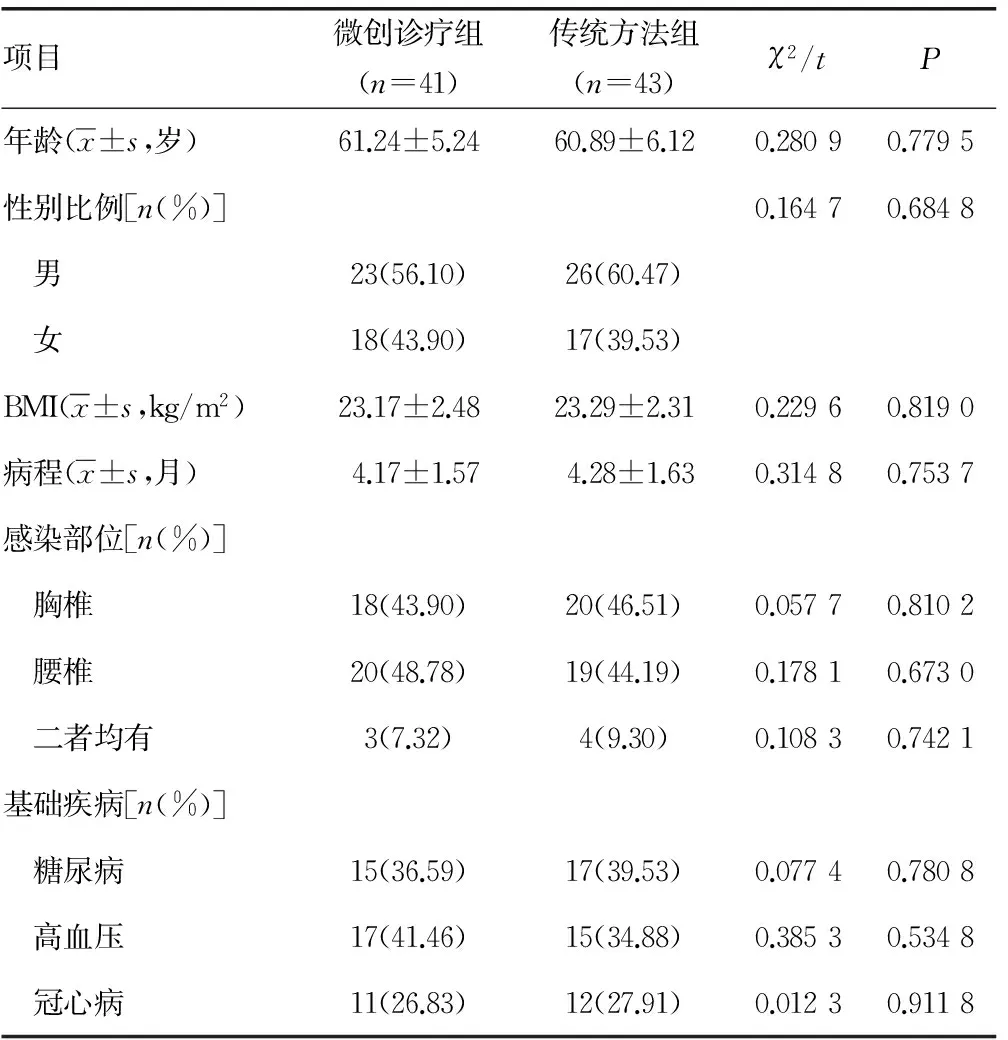
表1 两组人群的临床资本资料比较
1.3观察指标 (1)对比分析两组患者围术期观察指标,包括手术时间、术中出血量、术后视觉模拟评分(visual analogue score,VAS)情况、术后下地时间及术后细菌培养阳性率;(2)对比分析两组患者术后随访1年观察指标,包括椎体高度丢失、后凸畸形Cobb角、椎间隙狭窄。椎体塌陷的评估需根据胸腰椎侧位片1年后椎体前缘高度与术后椎体前缘高度对比,计算椎体高度丢失情况,后凸畸形需测量胸腰椎侧位片Cobb角,1年后与术后Cobb角对比计算后凸畸形加重情况,椎间隙狭窄则需测量椎间隙高度;(3)满意度调查:术后1年随访的同时,采用问卷调查的形式收集患者对术式的满意程度,其中大于或等于80分为满意,60~<80分为较为满意,<60分为不满意。满意率及较为满意率之和为总体满意率。
2 结 果
2.1两组患者围术期观察指标情况比较 从表2、3中可以看出,微创诊疗组的手术时间、术中出血量、术后下地时间、术后细菌培养阳性率、术后VAS均明显低于传统方法组,差异有统计学意义(P<0.05)。
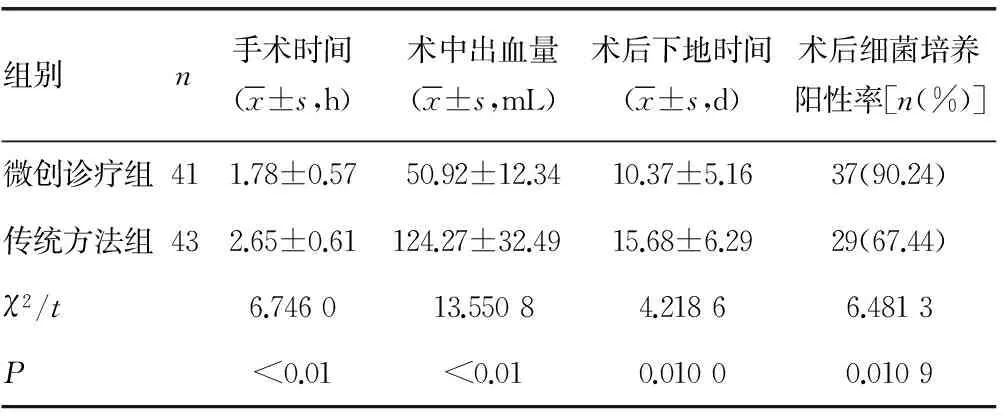
表2 两组患者围术期观察指标情况比较
2.2两组患者术后随访1年观察指标情况比较 术后随访1年,发现微创诊疗组的椎体高度丢失率、后凸畸形Cobb角及椎间隙狭窄均明显低于传统方法组,差异有统计学意义(P<0.05),见表4。
2.3两组患者对术式的满意度情况比较 微创诊疗组对术式的总体满意度高达95.12%,优于传统方法组,差异有统计学意义(χ2=5.789 0,P<0.05)。见表5。
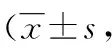
表3 两组患者围术期VAS评分比较分)
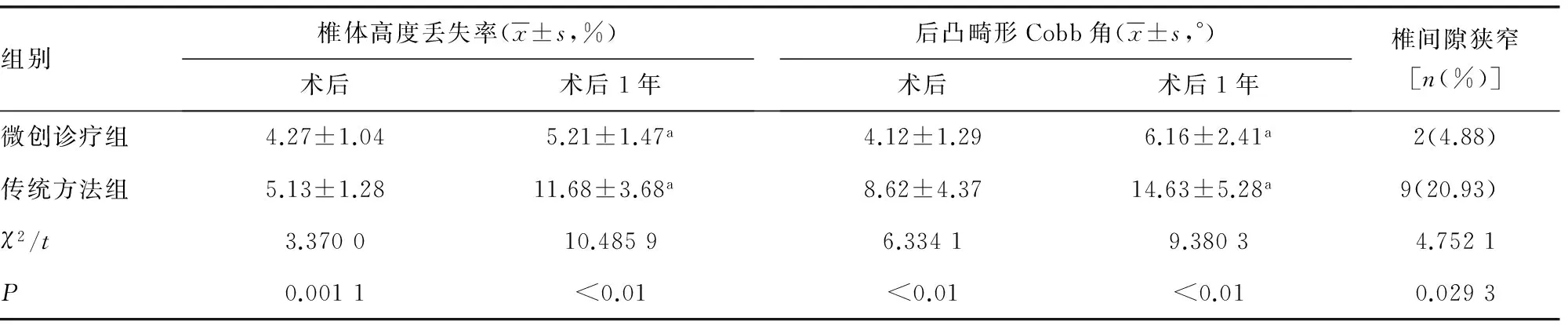
表4 两组患者术后随访1年观察指标情况比较
a:P<0.05,与术后比较

表5 两组患者对术式的满意度情况比较[n(%)]
3 讨 论
脊柱感染病原体的鉴别比较困难,部分病例容易被误诊,传统的检查方法包括检验及影像学检查,但普通的化验、X射线、CT及MR只能为病原体的鉴别提供经验依据,很难确切诊断[5]。分离病原菌是诊断环节最重要的内容,活检包括病原学检查及病理学检查,是诊断的金标准,穿刺活检是取材的主要方法,可以在影像监视下进行,能在CT引导下操作更好,空间分辨率高,准确从病灶处取出活检标本非常重要,穿刺活检确诊率为57%~92%[6]。若应用抗菌药物会降低活检阳性率,最可能发现的细菌有金黄色葡萄球菌、革兰阴性菌(沙门菌、大肠埃希菌、变形杆菌)、链球菌、铜绿假单胞菌及痤疮杆菌等,部分超级细菌、不典型致病菌及需长周期培养的细菌通常得不到细菌培养结果。传统治疗脊柱感染性病灶的方法有药物治疗和开放手术病灶清除,单纯药物治疗是通过血液运送药物到炎性病灶,药物浓度低;特别是椎间隙感染、布鲁氏杆菌病和脊柱结核由于病灶周围形成瘢痕性屏障导致血运差、药物浓度更低,加上不能清除脓肿和死骨等病灶,因此治疗周期长,疗效差[7-8]。由于脊柱感染性病灶位置较深,开放性手术治疗创伤大、风险高、技术要求高,由于受周围重要组织器官限制,往往无法彻底清除病灶,术后恢复时间长。同时,开放性手术对脊柱稳定性的破坏大,而附加内固定又增加了术后感染风险和患者的经济负担。传统的检查及治疗方法已无法跟上病原菌的变异及患者日益提高的治疗要求。随着微创技术的发展,通过简单有效的办法解决脊柱感染的诊断及治疗问题成为临床发展的新方向,技术也日趋成熟[9-11]。在本次研究中,发现微创诊疗组患者的手术时间、术中出血量、术后下地时间、术后细菌培养阳性率、术后VAS均明显低于传统方法组,与龙再现等[12]研究一致,传统的检查及治疗方法创伤和风险均较大、出血多、容易污染周围正常组织,微创活检及病灶清除具有微创、安全、费用低等优势,也容易被患者接受,是一种合适的椎体及间盘病变组织学及细菌学诊治技术,椎间孔镜直视下的活检具有较高的阳性率。
胸、腰椎椎体病变主要有两种穿刺路径,经椎弓根入路及后外侧椎旁入路,经椎弓根入路相对安全,适用于椎体前中部病变,但椎体边缘及椎旁的病变穿刺针无法达到,经椎旁入路经横突外侧(胸椎经肋椎关节)穿入椎体或间盘,适用病变位于椎体边缘、椎间盘及椎旁组织的患者。两种穿刺入路各有利弊,笔者尝试将两种穿刺方法联合应用,既能达到椎旁及椎间盘,又能达到椎体,实现全面的活检及病灶清理,弥补单一穿刺入路的不足[13-14]。
随着微创技术的发展,椎间孔镜诊治脊柱感染取得满意的疗效,它弥补了穿刺活检的不足,直视下观察病灶、取出更多患病组织、培养阳性率高,同时可有效进行椎间盘的清理及脓液的引流,术后留置引流管,用于灌洗及引流,达到治疗的目的,既发挥了内窥镜下可视清除病灶安全、精准的优点、避免对脊柱稳定性的破坏,又通过置管灌注药物而提高脊椎感染区药物浓度,并将脓液、坏死组织及时引流排出,促进了脊柱感染的控制和治愈[15-16]。一期完成对疾病的诊治,患者容易接受。椎间孔镜对椎间盘及椎旁组织的清理效果较好,但对椎体病变疗效不佳,椎体感染也是脊柱感染的一部分,笔者联合经椎弓根椎体穿刺技术,病椎活检及注药化疗,弥补椎间孔镜的不足。口服或静脉给药时,灶内的药物浓度达不到理想的杀菌或者抑菌浓度。药物灌注已经广泛应用于脊柱感染中。常规剂量下病灶内药物浓度耐药,不代表高浓度依然耐药,因此提高病灶内药物浓度到一定程度后,就可以杀死病灶内的病原菌。经椎弓根向椎体内灌注药物,可有效提高病灶局部药物浓度,达到杀灭病原菌的目的[17]。胸椎从横突的上方进入椎间隙和椎旁脓肿;腰椎从Kambin三角进入椎间隙,椎体的穿刺经过椎弓根。手术需要C型臂引导。从扩张管内放出脓液,清除病灶内的肉芽、死骨、坏死组织,最大限度达到硬膜囊减压。术后需放置引流管通畅引流[18]。在本次研究中,术后1年发现微创诊疗组的椎体高度丢失率、后凸畸形Cobb角及椎间隙狭窄均明显低于传统方法组,充分说明了前者治疗的优势,另外患者的总体满意度也提高至95.12%,验证了这一微创方法的绝对优势,对于治疗脓肿、肉芽、死骨等较轻的脊柱感染患者效果较好。但其也有一定局限性,对于严重脊柱畸形、脊柱不稳及神经受压的患者,微创治疗无法达到治愈疾病的目的,有时甚至适得其反,手术需慎重,严格把握适应证[19]。
微创方法并发症及预后优于传统方法,具有手术时间短、术中出血少、改善疼痛及下地快速的优势,且能有效避免术后椎体塌陷、椎间隙狭窄及后凸畸形等后遗症。但微创方法仍然存在风险,穿刺损伤神经根、硬膜引发瘫痪,损伤大血管引发失血、血肿,损伤胸膜及腹膜致气胸、肠道感染,感染病灶迁延不愈引发皮肤窦道等,引流不通畅引发血肿、积脓。术后若细菌培养无法查出致病菌,找不到敏感的抗菌药物,可能导致治疗的失败。正确选择穿刺点、穿刺入路及对椎弓根解剖结构的熟练掌握可以减少穿刺损伤,术后通畅引流避免积血及积脓,尽量分离出病原菌、找到敏感抗菌药物,为下一步的治疗打下基础。
[1]孙海涛,关家文,马宗雷,等.CT引导经皮脊柱内窥镜病灶清除加置管治疗胸腰椎脊柱感染[J].中国骨与关节损伤杂志,2015,30(3):266-268.
[2]刘志昂,张陆,高松明,等.经皮椎弓根内固定结合病灶内药物化疗治疗脊柱感染性疾病[J].中国医药指南,2014,12(7):204-205.
[3]Watt JP,Davis JH.Percutaneous core needle biopsies:The yield in spinal tuberculosis[J].S Afr Med Jl,2014,104(1):29-32.
[4]占道禄,林明侠,沈宁江,等.脊柱结核微创治疗研究的现状与进展[J].海南医学,2014,25(2):230-232.
[5]华奇峰,郑建军,胡碧波,等.CT引导下经皮穿刺活检技术在脊柱感染病变诊断中的应用研究[J].中华医院感染学杂志,2016,26(12):2797-2799.
[6]Erdogan EB,Asa S,Yilmaz Aksoy S,et al.Primary spinal leptomeningeal gliomatosis in a 3-year-old boy revealed with MRI and FDG PET/CT mimicking tuberculosis meningitis[J].Rev Esp Med Nucl Imagen Mol,2014,33(2):127-128.
[7]张岱阳,罗政.微创术与病灶清除术在脊柱结核治疗中的疗效比较[J].实用临床医药杂志,2016,20(3):114-115.
[8]何剑南,姚猛.布氏杆菌性脊柱炎的诊断及治疗进展[J].颈腰痛杂志,2016,37(2):147-149.
[9]Park MS,Moon SH,Kim TH,et al.Asymptomatic stenosis in the cervical and thoracic spines of patients with symptomatic lumbar stenosis[J].Global Spine J,2015,5(5):366-371.
[10]高刚,常峰.椎间孔镜技术联合胸椎后壁切除治疗胸腰椎管狭窄症[J].中国药物与临床,2016,16(3):405-406.
[11]Yapici F,Atici Y,Balioglu MB,et al.A comparison of two techniques:Open and percutaneous biopsies of thoracolumbar vertebral body lesions[J].J Craniovertebr Junction Spine,2015,6(1):36-39.
[12]龙再现,代叶红.微创手术与传统开放手术治疗脊柱结核的疗效比较[J].世界最新医学信息文摘,2016,16(2):95-96.
[13]李晓冬,王素伟,孙路平.C型臂下联合应用骨活检针和活检钳经椎弓根穿刺椎体活检在脊柱病变诊断中的价值[J].新乡医学院学报,2016,33(5):394-396.
[14]Ahn SS,Kim SH,Kim DW,et al.Comparison of outcomes of percutaneous endoscopic lumbar discectomy and open lumbar microdiscectomy for young adults:a retrospective matched cohort study[J].World Neurosurg,2016,86(6):250-258.
[15]孟祥晖,蔡善保,张继学.经皮穿刺活检胸腰椎病变临床研究[J].中国矫形外科杂志,2016,24(11):1039-1041.
[16]徐敏,熊绪,张钰,等.非特异性脊柱感染误诊为脊柱结核八例分析[J].临床误诊误治,2016,29(4):46-48.
[17]伍世亮.经皮椎间孔镜技术在腰椎病变中的应用与进展[J].世界最新医学信息文摘:连续型电子期刊,2015,15(67):28.
[18]陈金传,陈鸣,吕游,等.局部病灶清理+灌洗治疗脊柱结核的疗效观察[J].中国卫生标准管理,2016,7(5):35-37.
[19]徐良志,谢恩,郝定均,等.椎间隙改良穿刺抽吸活检对腰椎化脓性椎间盘炎的诊断价值[J].中国脊柱脊髓杂志,2014,24(8):734-737.
10.3969/j.issn.1671-8348.2017.36.036
山东省济宁市科研项目(济科字[2016]56号-1)。
徐仲阳(1984-),主治医师,硕士,主要从事脊柱外科工作。△
,E-mail:xuzhongyangabc@163.com。
R687.3
B
1671-8348(2017)36-5152-04
2017-08-12
2017-09-12)
