糖尿病手术患者麻醉方式对术后感染与血流动力学及血糖的影响
2018-01-04占芳琴
占芳琴
[摘要] 目的 分析与探究麻醉方式对糖尿病手术患者术后感染、血流动力学以及血糖的影响。方法 选取该院2017年1月—2018年1月收治的80例实施需要接受手术治疗的糖尿病患者为研究对象,并按随机分组,将纳入患者分为对照组与研究组,分别给予两组患者全身麻醉与全麻联合硬膜外阻滞麻醉下实施手术,对比观察两组患者术后感染发生情况与血流动力学和血糖变化情况。结果 术后对比,研究组各个时间段感染发生率低于对照组,与此同时,在T1~T3时患者HR、MAP水平优于对照组,在T2~T3时患者血糖水平低于对照组(P<0.05)。 结论 全麻联合硬膜外麻醉相对于单独全身麻醉,对于糖尿病手术患者血流动力学和血糖的影响较小,术后感染率较少,应用价值较高。
[关键词] 糖尿病;麻醉;感染;血流动力学;血糖
[中图分类号] R587.1 [文献标识码] A [文章编号] 1672-4062(2018)09(b)-0012-02
糖尿病是一组以高血糖为典型特征的慢性代谢性疾病,而长期的高血糖状态不仅会对患者眼、肝、肾等组织器官造成侵害,同时还为细菌的繁殖提供了良好的条件,故而患者在手术治疗时,容易增加感染的风险,继而影响手术效果与预后[1]。而手术麻醉方式的选择,对于术后感染具有一定的影响;并且对患者血流动力学的稳定以及血糖水平的波动也具有一定的影响[2]。因此,为探讨不同麻醉方式对糖尿病手术患者术后感染、血流动力学以及血糖的影响,故而选取了该院2017年1月—2018年1月收治的80例糖尿病手术患者进行对比研究,现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治且行手术治疗的80例糖尿病患者纳入该次研究项目;经临床检查,纳入患者均满足临床对2型糖尿病的诊断标准,同时均拟行腹部手术治疗。在患者及家属知情同意下,按随机分组为对照组与研究组,每组40例;对照组中:男性患者22例、女性患者 18例,年龄54~77岁,平均(63.58±4.67)岁,平均体质量为(62.25±4.35)kg;研究组:男性患者25例、女性患者 15例,年龄56~78岁,平均(64.16±4.71)岁,平均体质量为(63.11±4.52)kg。两组基线资料对比差异无统计学意义(P>0.05),研究在申请该院伦理委员会批准下开展。
1.2 方法
术前30 min,所有患者均给予阿托品0.02 mg/kg+苯巴比妥0.15 mg/kg行肌肉注射;进入手术室后,为患者连接多功能监护器,以监测患者心率(HR)、血压、血氧饱和度以及脉搏等体征,同时为患者建立静脉通道。在此基础上,给予对照组全身麻醉,具体麻醉方法为:依次为患者静脉注射芬太尼2~4 μg/kg、丙泊酚0.5~2.0 mg/kg、维库溴铵0.1 mg/kg以实施麻醉诱导;在诱导后,给予患者气管插管,并连接呼吸机,将呼吸机参数设置为氧气吸入浓度98%、通气频率12~16次/min,并根据患者呼气末CO2分压变化情况,对通气量进行适当地调整,使CO2分压保持在35~40 mmHg。研究组患者则实施全麻联合硬膜外阻滞麻醉,具体方法为:首先取患者第9胸椎~第4腰椎间隙作为穿刺点并实施穿刺,而后注入2%的利多卡因与0.33%的丁卡因;待硬膜外阻滞麻醉起效后,对患者实施全身麻醉,麻醉方法与对照组相同;手术过程中给予患者同时吸入七氟烷,并根據患者实际情况依次追加芬太尼与维库溴铵,并对患者进行静脉滴注林格氏液。
1.3 评价指标
对比观察两组患者术后感染发生情况;同时观察两组患者在麻醉诱导前(T0)、诱导时(T1)、手术开始时(T2)以及手术结束后(T3)各个时间段内患者HR、平均动脉压(MAP)血流动力学指标和血糖变化情况[3]。
1.4 统计方法
文中数据处理采用SPSS 20.0统计学软件,计量资料以(x±s)表示,进行t检验,计数资料以[n(%)]表示,进行χ2检验,P<0.05为差异有统计学意义。
2 结果
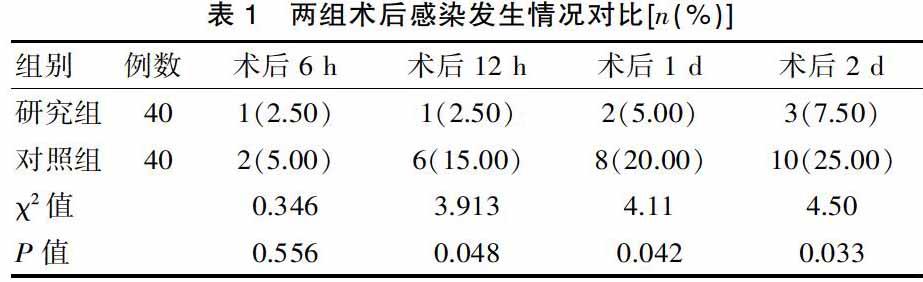
2.1 两组术后感染发生情况对比
术后6 h,两组感染发生率对比差异无统计学意义(P>0.05);而术后12 h、1 d、2 d后对比,研究组感染发生率均低于对照组(P<0.05),见表1。
2.2 两组不同时间段血流动力学指标对比
对两组患者不同时间段HR与MAP血流动力学指标进行观察,结果显示:研究组T0~T3时HR分别为(68.11±3.24)、(67.58±2.33)、(69.55±3.02)、(68.02±3.01)次/min;而对照组则分别为(68.23±3.19)、(74.21±3.12)、(77.26±3.27)、(78.31±3.41)次/min;两组患者T0时的HR对比差异无统计学意义(t=0.07,P>0.05),而T1~T3时对比差异有统计学意义(t=5.31、4.86、6.48,P<0.05)。而与此同时,研究组T0~T3时各时MAP分别为(87.23±3.48)、(89.54±2.81)、(85.12±3.11)、(88.36±3.05)mmHg;对照组则分别为(86.31±3.23)、(93.62±4.11)、(98.17±4.25)、(95.61±4.15)mmHg,两组患者T0时MAP对比并差异无统计学意义(t=0.51,P>0.05),而T1~T3时对比差异有统计学意义(t=2.68、7.80、4.42,P<0.05)。组内对比,研究组各时段HR与MAP比较差异无统计学意义(P>0.05);而对照组T1~T3时与T0时HR、MAP对比差异有统计学意义(P<0.05)。
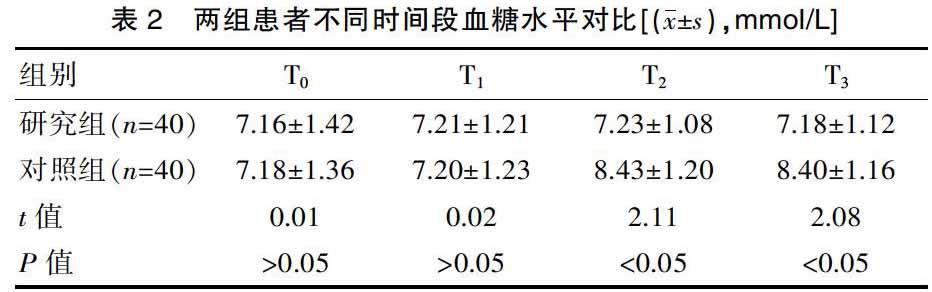
2.3 两组患者不同时间段血糖水平对比
两组患者T0、T1时血糖水平对比差异无统计学意义(P>0.05),但T2、T3时,研究组患者血糖水平优于对照组(P<0.05),见表2。
3 讨论
2型糖尿病作为临床常见的慢性疾病,患者长期在高血糖作用下,极易诱发多种并发症,累及患者全身脏器和血管。而手术对于糖尿病患者而言,无疑是严重的应激性创伤,在手术过程中,患者极易并发心血管以外,故而在手术过程中,保证患者血糖与血流动力学稳定,对于降低患者心血管意外具有重要意义,而麻醉方式的选择,则在很大程度上影响着患者血流动力学以及血糖的稳定[4]。
糖尿病患者在接受手术麻醉时,容易引起患者一系列内分泌功能紊乱,最典型的特征就是各种应激性激素分泌增加,如皮质醇或儿茶酚胺等[5]。而患者体内激素水平的上升,将导致其内环境稳态改变,其中就以血糖升高最为典型;手术的应激则容易导致患者心率、血压上升,血流动力学波动。而这主要与外周组织对于胰岛素的敏感性降低以及手术应激因素有关。该次研究通过对比不同麻醉方式对患者血糖与血流动力学的影响发现,全麻联合硬膜外阻滞麻醉相对于单纯全身麻醉,对于糖尿病患者血流动力学和血糖的影响较小,能够有效维持患者血流动力学和血糖的稳定。这是因为,联合麻醉相对于单独全身麻醉,能够有效抑制手术过程中傷害性信号的传导,对于降低交感神经的兴奋度、减少儿茶酚胺等应激性激素的分泌具有显著效果,从而有效维持患者心率、血压以及血糖的稳定。而高血糖状态作为细菌繁殖的良好条件,血糖的升高,容易增加患者术后感染的风险,因此,维持患者血糖的稳定,对于减少患者术后感染具有积极意义[6]。故而在该次研究中,研究组患者术后不同阶段感染发生率皆低于对照组。
综上所述,相对于单独全身麻醉,全麻联合硬膜外麻醉有助于维持糖尿病手术患者血流动力学和血糖稳定,减少术后感染发生率,效果显著。
[参考文献]
[1] 阮雁捷,郭冠军,冯玉,等.糖尿病手术患者麻醉方式对术后感染与血流动力学及血糖的影响[J].中华医院感染学杂志,2017,27(17):3933-3935,3939.
[2] 贾楠,王海宽.不同麻醉方式对妊娠期糖尿病产妇围手术期血糖的影响[J].糖尿病新世界,2017,20(14):45-46.
[3] 张勇.两种麻醉方式对糖尿病腹部手术患者血糖和血流动力学的影响[J].糖尿病新世界,2017,20(15):5-6.
[4] 揭仙容,曾英,肖翔.不同麻醉方式对糖尿病患者手术期间血糖和血流动力学的影响[J].赣南医学院学报,2015,35(4):607-608,610.
[5] 薛彦坤.不同麻醉方式对妊娠期糖尿病产妇围手术期血糖的影响[J].实用妇科内分泌杂志:电子版,2017,4(32):63,65.
[6] 王智伟, 柴宗举, 郑广增. 两种麻醉方式对糖尿病腹部手术患者血糖和血流动力学的影响[J].中国实用医刊, 2013, 40(14):98-99.
